Tedaviler
Algolojik Tedaviler

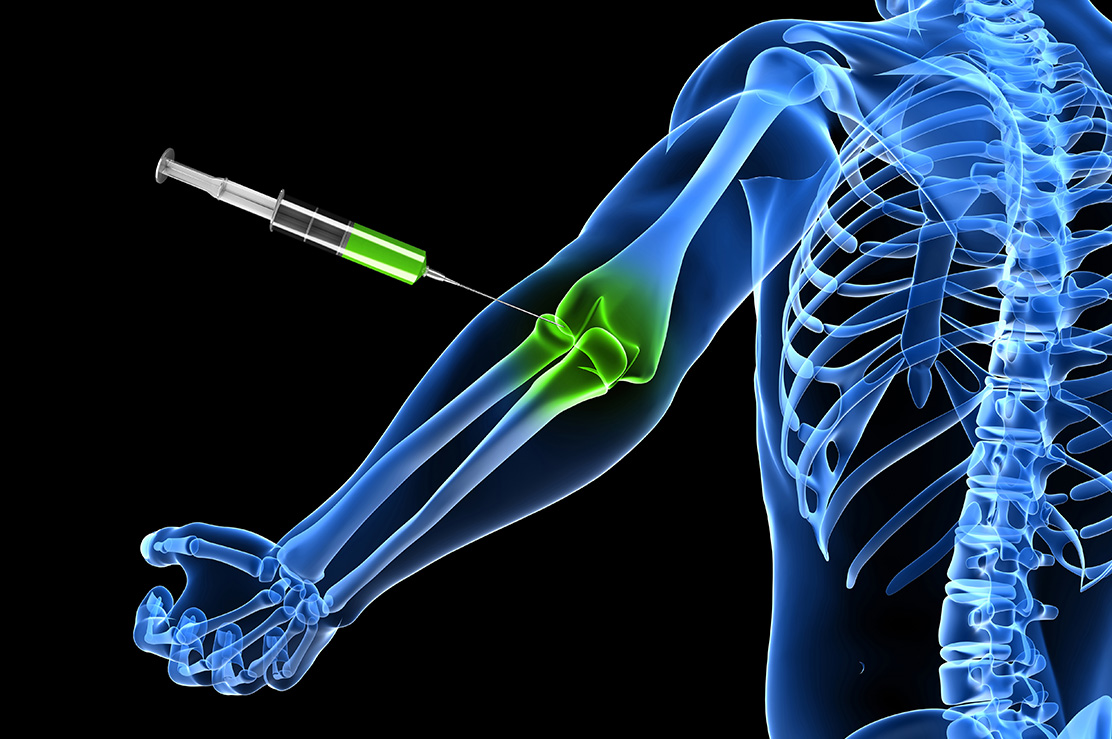
Ağrılı Omurgaya Enjeksiyon
Ağrılı Omurgaya Enjeksiyon
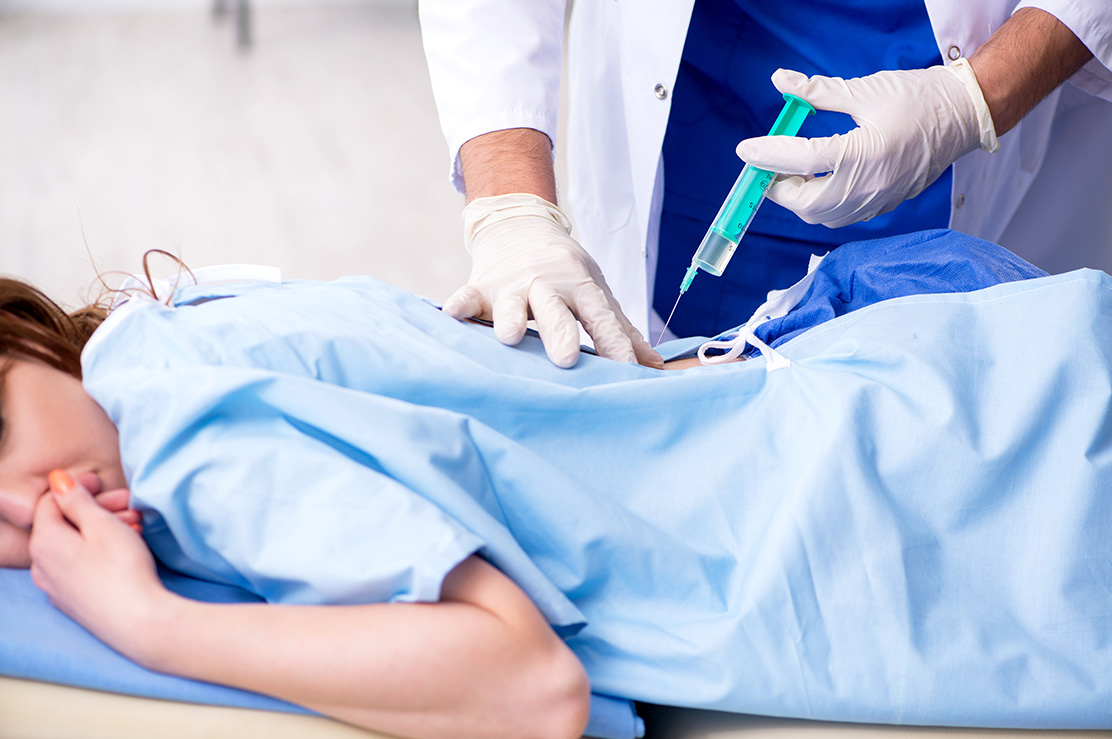
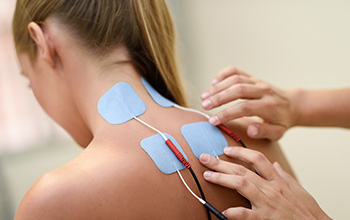
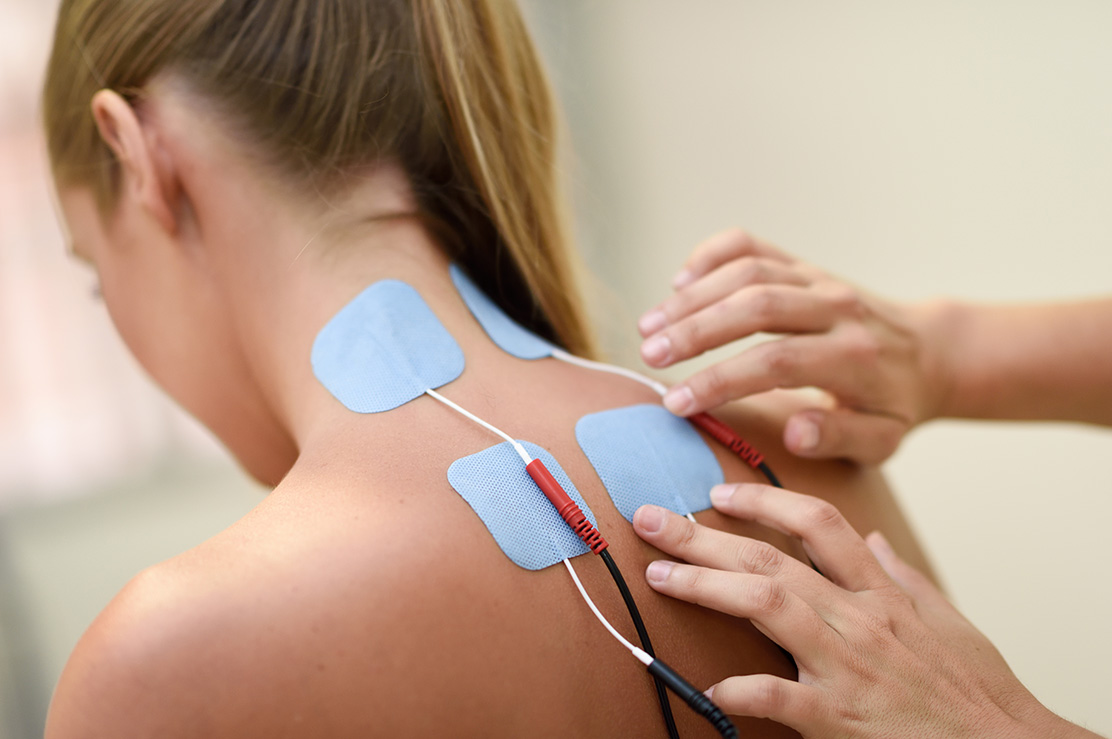
Boyun, sırt, bel ve kuyruk sokumu ağrıları ve sorunlarında omurgaya algolojik müdahale mümkündür. Bu omurga kemiklerinin arka tarafındaki faset eklemlere enjeksiyonlar (faset bloğu), dura dediğimiz omurilik zarı etrafına enjeksiyonlar (servikal ve lomber transforaminal ve epidural steroid enjeksiyonu), kuyruk sokumu kemiğinden (sakrum) yapılan kaudal epidural steroid enjeksiyonu ve sakroileak eklem enjeksiyonu yapılabilir. Ayrıca omurga etrafındaki kaslara, spazmı ve ağrının geçmesine yardımcı olması için tetik nokta enjeksiyonları yapılabilir. Sırt omurgasının (torakal) yan taraflarında kaburga kemik ağrıları için enjeksiyonlar yapılabilir (interkostal blok). Omurganın bir yanında olan zona ağrıları için sinir blokları yapılabilir.
Sakroiliak eklem disfonksiyonunda hastalara ameliyathane şartlarında skopi görüntüleri ışığında enjeksiyon uygulanır. Koksidini tedavisinde koksik kemiğinin sakrum ile eklem yaptığı eklem ve çevresine enjeksiyon yapılabilir. Piriformis sendromunda priformis kası kası içerisine lokal anestezik ve steriod enjeksiyonu yapılabilir. Faset eklem dejenerasyonunda hastalara faset eklem enjeksiyonu yapılabilir. Bunun amacı faset eklemi inerve eden sinirlerin etrafına lokal anestezik ve kortikosteroid ilaç uygulayarak ağrıyı geçirmek hedeflenir. Bel fıtığı ve lomber dar kanal hastalarının uygun olanlarında epidural enjeksiyon düşünülebilir. Bu tedavilerde kısa ya da uzun süreli etki elde edilebilir.
Sinir blokları yapmak için radyofrekans da kullanılabilir. Burada bir prob ucunun, radyo dalgaları ile 40 ila 80 0C arasında ısı üreterek analjezik etki (ağrı dindirici) oluşturması esasına dayanır. Bu da hedeflenen sinirin tahrip olmasına ve ağrının kesilmesine neden olur. Bu işlem genellikle hasta sedasyon altındayken yapılır.

Algoloji ve Ameliyattan
Ağrısız Uyanma
Algoloji ve Ameliyattan
Ağrısız Uyanma

Ağrı ekibi, ameliyat geçirecek hastalara perioperatif (ameliyat esnasında ve sonrasında) akut ağrı yönetimini sağlar. Burada da ençok rejyonal anestezi dediğimiz bölgesel anestezi tekniklerinden faydalanılır. Bölgesel anestezi, vücudunuzun ameliyat gerektiren kol, bacak veya bel gibi herhangi bir bölgesinden gelen ağrı hissini engellemek için, bir sinir kümesinin yakınına ilaç enjekte edilmesi işlemine denir. Bunu sağlamak için tek atışlı periferal sinir blokları, periferik sinir kateteri yerleştirme, lokal anestezik infüzyonlar ve sürekli nöraksiyal teknikler gibi akut ağrıyı yönetmek için çeşitli teknikler kullanılır.
Ameliyat sonrası ağrı (postoperatif ağrı), cerrahi süreçteki doku travması ile başlayan ve dokunun iyileşmesi ile giderek azalan akut bir ağrıdır. Ameliyat bölgesinin uzunluğu ve genişliği, ameliyatın süresi ve ağrının subjektif doğası ağrının şiddetini belirler. Postoperatif ağrının giderilmesinin hastanın prognozu, yaşam kalitesi ve hasta memnuniyeti üzerine önemli etkileri vardır.
Postoperatif ağrı vücutta stres yanıtı oluşturur. Bu durumda bir stresör olarak ele alınan ağrı postoperatif dönemde yeterince kontrol edilemezse, organizmada ağrıya karşı fizyopatolojik yanıtlar gelişmeye başlar. Taşikardi (kalp hızının artması), yüksek tansiyon, oksijen tüketiminde artma, mide ve barsak çalışmasında azalma, idrar retansiyonu (birikmesi), atelektazi (akciğerin sönmesi), hipoksemi, derin ven trombozu görülebilir. Ayrıca, nöroendokrin sistemde katekolamin ve kortizol hormonlarının salınımında artmaya bağlı kan şekerinde yükselme, negatif nitrojen dengesi, enfeksiyona eğilim, yara iyileşmesinde gecikme, kas spazmı, hareketsizlik ve psikolojik olarak korku, anksiyete ve uykusuzluk ağrıya karşı gelişen fizyopatolojik yanıtlardır.
Postoperatif ağrının giderilmesinde farklı analjezikler ve bu analjeziklerin hastaya farklı yöntemlerle verilmesinin kombine edildiği multimodal analjezi yöntemi oldukça etkili ve başarılı bulunmuştur. Bu yöntem sayesinde daha az yan etkiyle beraber etkin analjezi sağlanmış olur. Günümüzde postoperatif ağrıda sistemik ve rejyonel (bölgesel) analjezi yöntemleri sıklıkla uygulanmaktadır. Sistemik analjezi damar yada kas içne uygulanmaktadır.Rejyonel analjezi uygulamaları ise santral (epidural gibi) ve periferal (interskalen gibi) sinir bloklarından oluşmaktadır.
Teknolojinin gelişmesiyle beraber hasta kontrollü elektronik pompa aletleri hem sistemik hemde rejyonel analjezi yöntemlerinde kullanılmaya başlanmıştır. Hasta kontrollü analjezi ameliyat tipine bağlı olarak direkt damar yoluna veya vücudun farklı bölgelerine yerleştirilebilen kalıcı bir kateter yoluyla, önceden programlanmış ilaç dozlarinin bir elektronik pompa ile hasta kontrolünde uygulamasına olanak sağlamaktadir. Hasta kontrollü analjezi ağrı durumunda hastanın kendine analjezik uygulamasına olanak vermektedir. Böylece etkin ve yüksek kalitede analjezi sağlanarak hasta memnuniyetini artmakta ve ilaca bağlı yan etkiler en aza indirilmektedir. Bu açıdan bakıldığında postperatif ağrının multimodal analjezi yöntemleriyle giderilmesinin hastanın yaşam kalitesi ve hasta memnuniyeti üzerine önemli etkileri bulunmaktadır. Aynı zamanda multimodal analjezi yöntemi hastada sadece postoperatif ağrıyı azaltmakla kalmaz, aynı zamanda hayatı tehdit edebilecek komplikasyonların oluşmasını da azaltır.
Kliniğimizde pek çok ameliyatta kullanılan bu yöntem ile hasta konforu son derece yükselmekte ve pek çok komplikasyon önlenebilmektedir. Bunun için hastalar cerrahi öncesi ekipteki algoloji uzmanı tarafından değerlendirilerek ameliyattan uyanırken ağrılarınının minimum yada sıfır olmasına özen gösterilir.

Baş Ağrısı ve Periferik
Sinir Blokları
Baş Ağrısı ve Periferik
Sinir Blokları

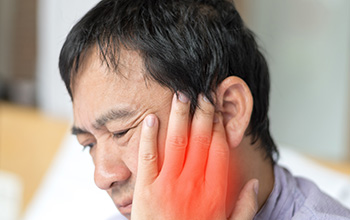
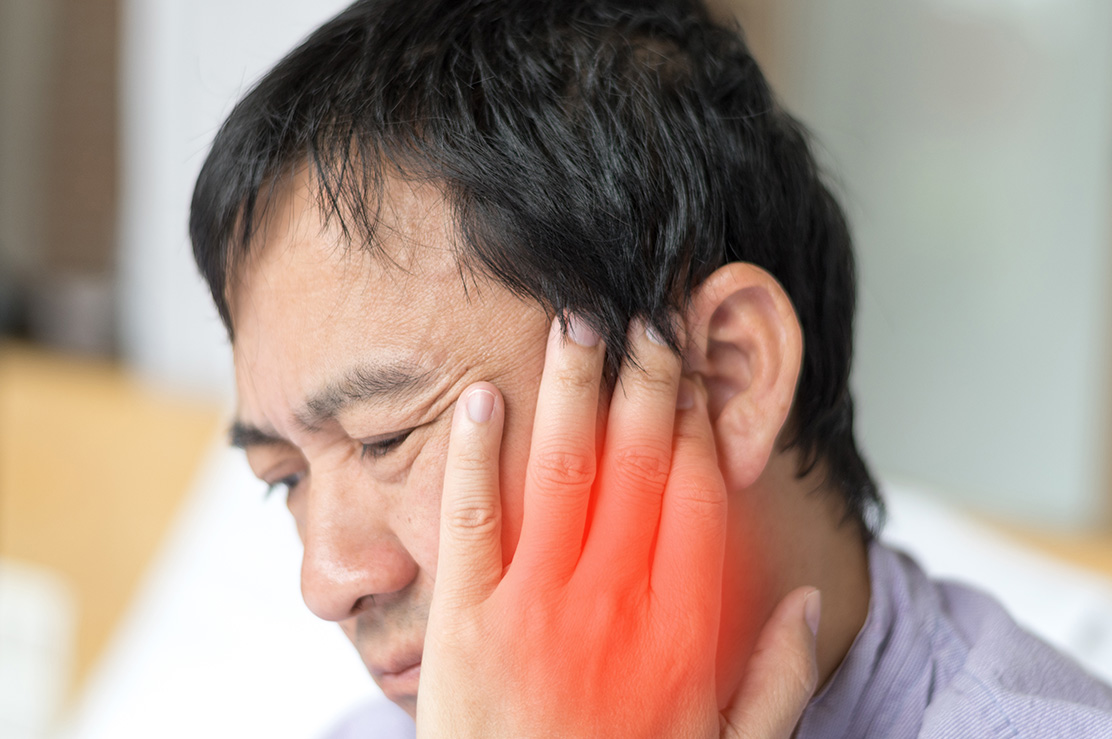
Kafatasının dış tarafındaki sinirlere yapılan müdahaleyi tanımlar. Sinir blokları için lokal anesteziklerin enjeksiyonları şeklinde uygulanır. Dahası, analjezik etkileri tipik olarak sinir blokajının neden olduğu anestezi süresinin ötesinde devam eder ve bazı hastalara birkaç hafta veya hatta aylarca ağrının giderilmesini sağlar. Periferik sinir blokajından sonraki bu uzun süreli analjezi, merkezi ağrı modülasyonu üzerindeki bir etkiye bağlı olabilir. Sinir blokları ile baş, boyun ağrısına ek olarak, bu periferal sinir prosedürleri, migren ve küme baş ağrısı gibi birincil baş ağrısı bozukluklarında da etkili olabilir.
Radyofrekans nöroablasyon, kriyoanaljezi ve geleneksel sinir bloğu enjeksiyonu ile aynı sonuçlara ulaşmak için aşırı ısının kullanılmasıdır. Sinire yakın bir prob yerleştirilir ve probun ucunda 40 ila 80 0C arasında ısı üretmek için radyo dalgaları kullanılır. Bu da hedeflenen sinirin tahrip olmasına ve ağrının kesilmesine neden olur. Bu işlem genellikle hasta sedasyon altındayken yapılır.
Baş ağrıları
Sinir blokları, baş ve boyun ağrısı olan hastalarda yararlı tedavi seçeneklerinden birisidir. Ek olarak, bu periferal sinir prosedürleri, migren ve küme baş ağrısı gibi birincil baş ağrısı bozukluklarında da etkili olabilir. Baş ağrısı için sinir blokları genellikle lidokain ve bupivakain gibi amid tipi lokal anesteziklerin enjeksiyonları şeklinde uygulanır. Merkezi ağrı modülasyonu üzerindeki bir etkiyle, uzun süreli, bazı hastalara birkaç hafta veya hatta aylarca ağrının giderilmesini sağlar.
Periferik sinir blokları için en yaygın olarak kullanılan hedef büyük oksipital sinirdir (GON). Yaygın olarak hedeflenen diğer sinirler, küçük oksipital sinir (LON) ve supratrochlear (STN), supraorbital (SON) ve aurikulotemporal sinirler (ATN) dahil olmak üzere trigeminal sinirin birkaç dalıdır. Periferik sinir blokları genellikle güvenli ve iyi tolere edilen prosedürlerdir ve ayakta tedavi ortamında gerçekleştirilebilir. Nörostimülasyon genellikle üst servikal ve suboksipital bölgeleri ve daha büyük oksipital sinirleri hedef alır.
Büyük oksipital sinir (GON) bloğu
Büyük oksipital sinir, boyunda, ikinci servikal sinirin arka kökünden doğar. Başın arka tarafının duyusunu sağlayan sinirdir. Baş arkası orta hattan, kulak arkasına kadar olan bölgenin kulağa yakın tarafında bulunur. Lokal anestezik kullanılarak, ince uçlu bir iğneyle yaklaşık 5 mm derinliğe uygulanır. Enjeksiyonlar tek taraflı veya çift taraflı yapılabilir.
Küçük oksipital sinir (LON) bloğu
Küçük oksipital sinir, boyunda, ikinci servikal sinirin arka kökünden ve bazen servikal pleksusun bir parçası olarak üçüncüsinir kökünden kaynaklanır. Başın arka tarafının lateral (yan) kısmının duyusunu alır. Enjeksiyon, büyük oksipital sinir bölgesinde ancak bu sefer kafa ortasına yakın bir yerden yapılır. Lokal anestezik enjeksiyonları ince uçlu bir iğneyle, yaklaşık 5 mm derinliğe, tek taraflı veya çift taraflı yapılır.
Supratrochlear (STN) ve supraorbital (SON) blok
Bu sinirler trigeminal sinirin oftalmik bölümünün en büyük dalı olan frontal sinirin terminal dallarıdır. Supraorbital sinir supraorbital foramen içinden çıkar. Supratroklear sinir ise 2 cm daha medialdedir. Bu iki dal, frontal kafa derisine ve alına, üst göz kapağının orta kısmına ve burnun köküne duyusal innervasyonu sağlar. Alında göz küresi hemen üstündeki bu sinirlere yaklaşımda çok ince iğneyle lokal anestezik ile blok yapılır.
Aurikulotemporal sinirler (ATN)
Aurikulotemporal sinir, parotis bezinin (kulak önündeki tükrük bezi) üst yüzeyinde temporomandibular eklemin, çene ekleminin arkasından yüzeye çıkar. Bu sinirin kutanöz dalları, tragusu, kulağın bitişik kulak kepçesinin bir kısmının duyusunu ve temporamandibular eklemin (çene eklemi) çoğuna duyusal innervasyon sağlar. Kulak kepçesinin hemen önünde 5 mm derinlikte 1 ml lokal anestezik enjekte edilir.

Bölgesel Anestezi ile Ameliyat
Bölgesel Anestezi ile Ameliyat

Ağrı ekibi, ameliyat geçirecek hastalara perioperatif (ameliyat esnasında ve sonrasında) akut ağrı yönetimini sağlar. Burada da ençok rejyonal anestezi dediğimiz bölgesel anestezi tekniklerinden faydalanılır. Bölgesel anestezi, vücudunuzun ameliyat gerektiren kol, bacak veya bel gibi herhangi bir bölgesinden gelen ağrı hissini engellemek için, bir sinir kümesinin yakınına ilaç enjekte edilmesi işlemine denir. Bunu sağlamak için tek atışlı periferal sinir blokları, periferik sinir kateteri yerleştirme, lokal anestezik infüzyonlar ve sürekli nöraksiyal teknikler gibi akut ağrıyı yönetmek için çeşitli teknikler kullanılır.
Tanı
Cerrahi müdahalelerin bölgesel anesteziyle gerçekleştirilmesinin hastalara getirdiği birçok avantajları bulunmaktadır. Bu avantajları şu şekildekilde sıralayabiliriz. Bazı hastalar genel anestezi altında ameliyat olarak kontrolü kaybetmek istemezler. Hasta genel anestezi korkusu yaşamaz. İşlem sırasında hasta ile iletişim kurulabilir. Hastanın bilinci korunduğu için solunumu etkilenmez. Etkin postoperatif analjezi sağlanmış olur. Bölgesel anesteziyle operasyon geçiren hastalarda ameliyat sonrasındaki ağrılar yok denecek kadar azdır. Yara iyleşmesi hızlı olur. Enfeksiyon riski düşüktür. Vücuttaki metabolik ve endokrin değişiklikler minimal düzeydedir. Ciddi akciğer problemi olan hastalarda genel anesteziden kaçınılmasını sağlar. Postoperatif yoğun bakım ihtiyacını azaltır. Acil olarak hastaneye gelen tok hastalarda cerrahinin ağrısız ve uyanık olarak yapılmasına imkan tanıdığı için kusmayı engeller. Böylelikle kusma içeriğinin akciğerlere kaçarak ciddi problemlere neden olması engellenmiş olur. Derin ven trombozu oluşumu ve buna bağlı olarak akciğerlere pıhtı atma olayı daha azdır. Ameliyat sonrasında sersemlik hissi, bulantı, kusma gibi yakınmalar genel anesteziye göre daha az görülür. Böylelikle hastalar ağızdan beslenmeye daha erken başlayabilirler ve daha erken mobilize olabilirler. Buna bağlı olarak çoğu hasta daha erken taburcu olabilir. Hastaların erken rehabilitasyonu ve erken taburculuğu iş kaybını önlediği gibi maliyetleri de düşürür.
Tedavi
Tüm bu nedenlerden dolayı bölgesel anestezi ameliyat olacak hastasının konforu ve can güvenliği en üst düzeyde sağlanmış olmaktadır. Böylelikle bölgesel anestezi teknikleri ve postoperatif ağrı için rejyonal anestezinin kullanılması giderek önemli ve popüler durum haline gelmiştir.
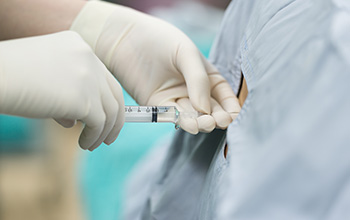
Epidural Enjeksiyon
Epidural Enjeksiyon
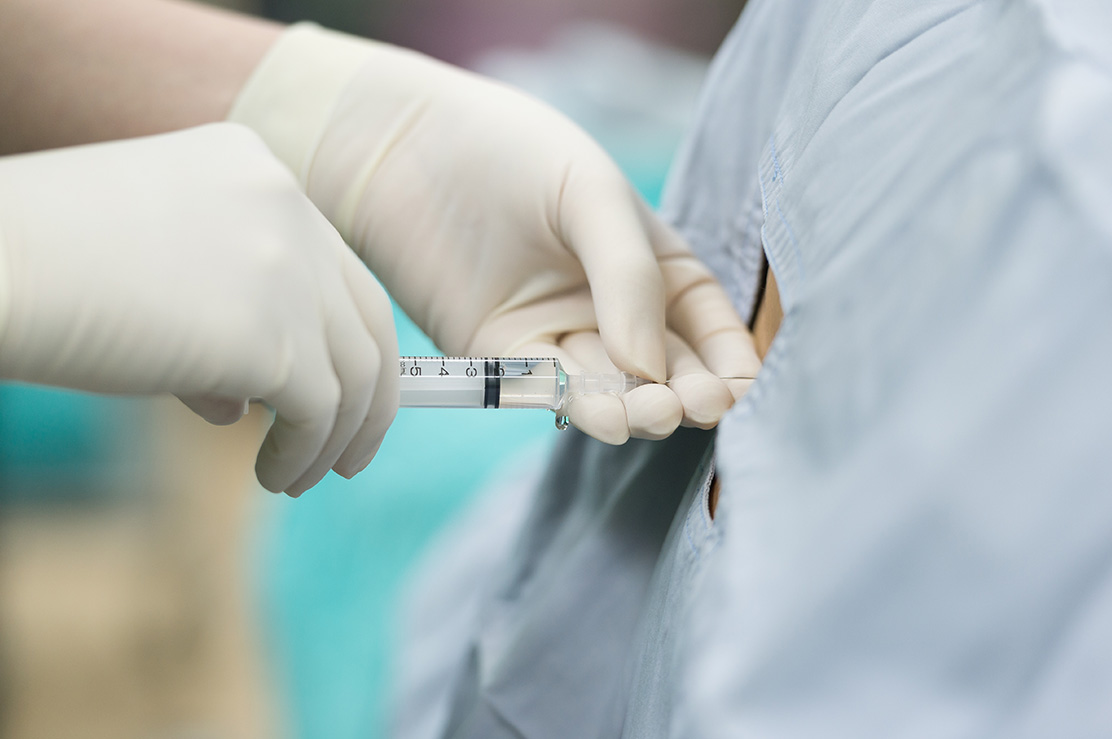
Omurilik ve sinirlerin üzerini örten zarın (dura) dış tarafında, kemikle arasında kalan aralık epidural aralık olarak adlanır. Omurga kemikleri arasındakı kıkırdak dokular fıtıklaşarak omurilikten çıkan sinirlere bası yapabilir. Ilımlı düzeydeki bel fıtığının tedavisinde, lomber ameliyatlardan sonraki bel ağrısında ve travma sonrası ağrılar gibi hastalıklarda epidural enjeksiyon uygulanabilir.
Hastalar muayene edildikten sonra manyetik rezonans (MR) görüntüleme yapılır. Kemik yapıları değerlendirmek için bilgisayarlı tomografi (BT) görüntüleme de yapılabilir.
Bel fıtığı ve lomber dar kanal hastalarında muayenesinde felç, duyu kaybı, idrar kaçırma gibi ciddi nörolojik defisitleri olan ve MR görüntülemede ciddi bası bulguları olan hastalara cerrahi girişim gerekebilir. Nörolojik defisiti olmayan, ılımlı hastalara epidural enjeksiyon düşünülebilir. Ameliyathane şartlarında skopi görüntüleme altında hastalara lokal anestezik uygulanarak enjeksiyon yapılır. Epidural aralığa lokal anestezik ve steroid enjekte edilerek sinirlerdeki ödemi ve ağrıyı azaltmak amaçlanır. Tedavide kısa ya da uzun süreli etki elde edilebilir.
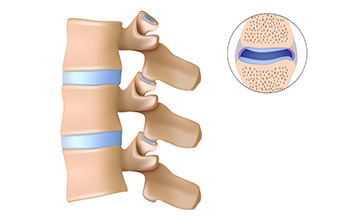
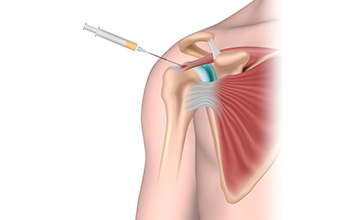
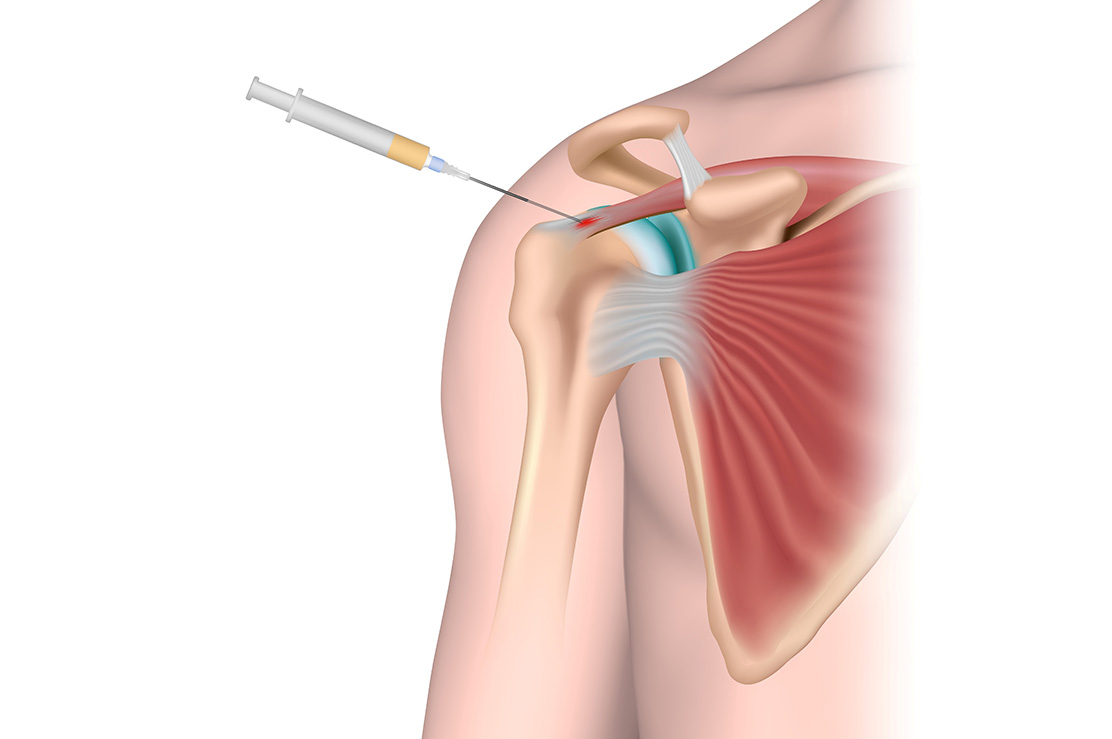
Faset Eklem Enjeksiyonu
Faset Eklem Enjeksiyonu
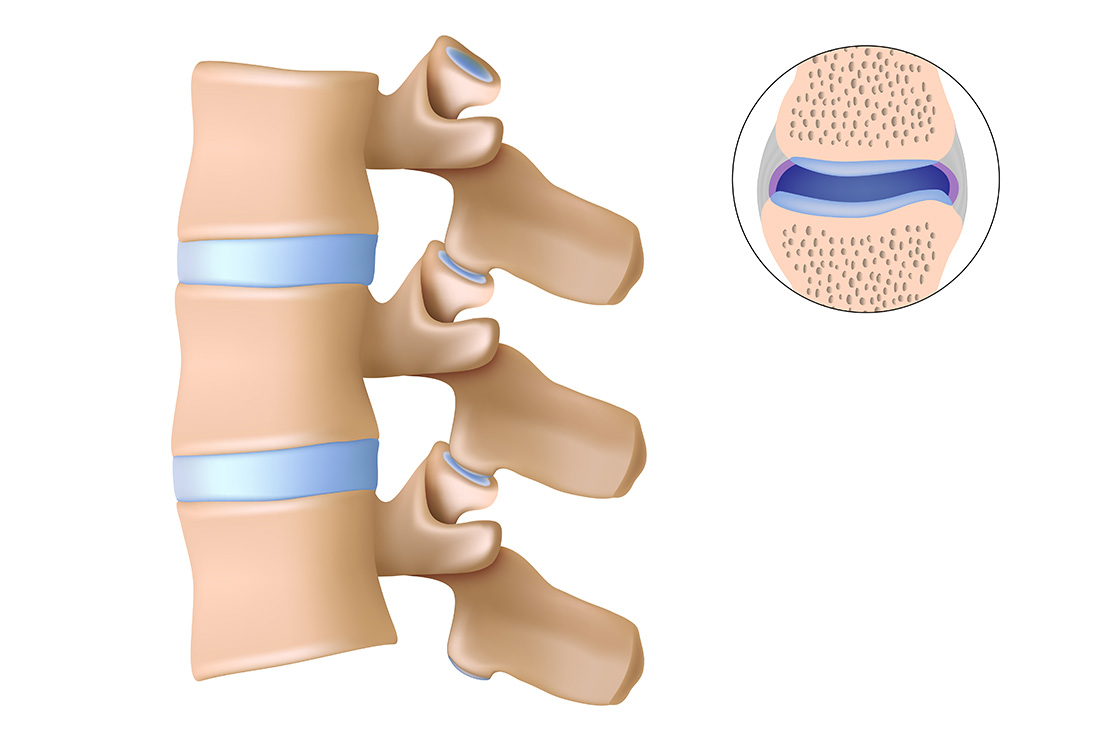
Faset eklemi, omurganın arka yan kısmında iki omurganın faset eklem yüzeyleri arasında, sağ ve solda oluşur. Yaşlanmaya bağlı dejenerasyonlar ve ağırlık kaldırılması, travmalar, faset eklem kırıkları faset eklem ağrılarına neden olabilir. Bu ağrılar daha sıklıkla uzun süreli hareketsiz kalma sonrası yada arkaya doğru eğilmelerde görülür.
Tanı
Faset eklem dejenerasyonu manyetik rezonans (MR) görüntülemede görülebilir. Hastaların kliniği ve muayenesi de bu tanıya uymalıdır. Bu hastalara mutlaka faset eklemlerin kemik yapılarını da değerlendirmek gerekir. Bunun için bilgisayarlı tomografi (BT) görüntüleme de gerekebilir.
Tedavi
Faset eklem dejenerasyonunda hastalara analjezik ilaçlar, fizik tedavi ve dinlenme uygulanabilir. Faset eklem enjeksiyonun amacı eklem aralığına ya da faset eklemini inerve eden sinirlerin etrafına lokal anestezik ve kortikosteroid ilaç uygulamaktır. Uygulanan ilaçlar hem ödemi azaltmaya hem de ağrıyı geçirmeye hizmet eder. Uygulanan ilaçlar ile ağrının belli bir süre ya da kalıcı olarak geçmesi beklenir.
Faset blokları yapmak için radyofrekans da kullanılabilir. Burada bir prob ucunun, radyo dalgaları ile 40 ila 80 0C arasında ısı üreterek analjezik etki (ağrı dindirici) oluşturması esasına dayanır. Burada tedavinin etkinliği, faset etrafındaki sinirin tahrip olmasına ve ağrının kesilmesi esasına dayanır.
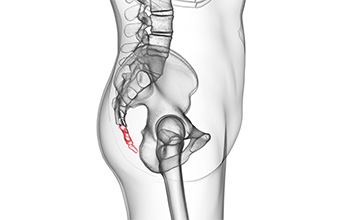
Koksiks Ağrısında Enjeksiyon
Koksiks Ağrısında Enjeksiyon
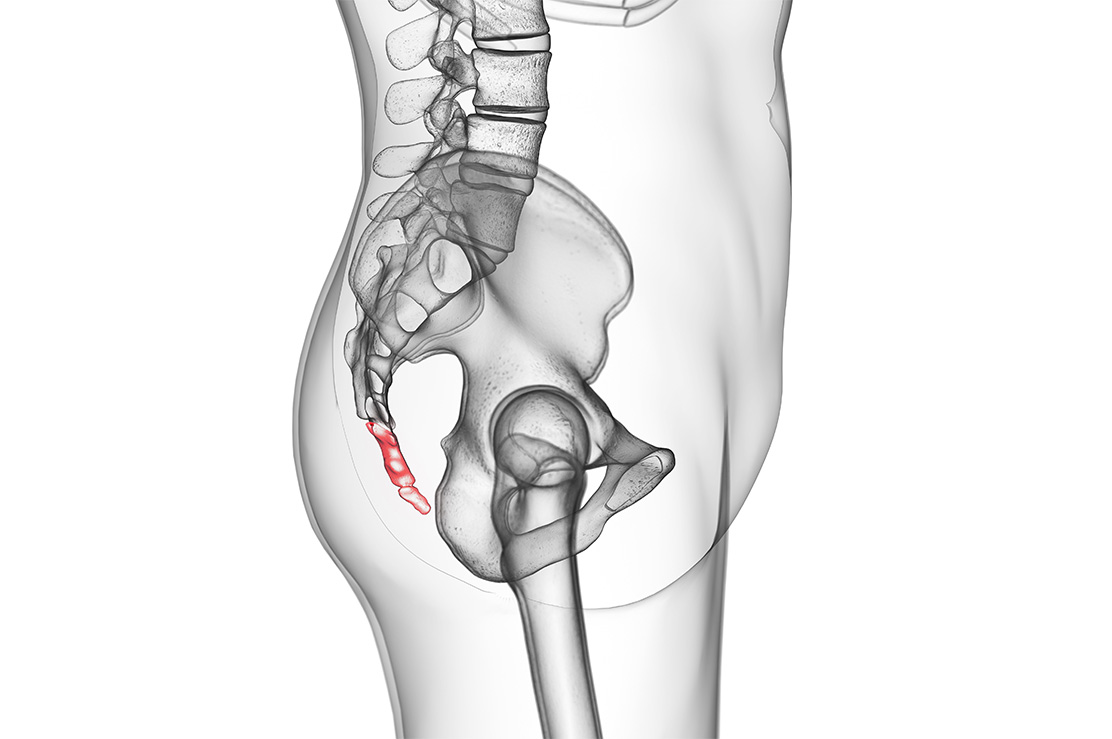
Koksiks kemiği, kuyruk sokumunda, en altta yerleşmiş kemiktir. Düşmeler ve bazen de doğum sonrası koksik kemiğinde kırılar gelişebilir. Hem kırıklara hem de genital sistem veya anüsle bağlı hastalıklarda koksik ağrısı (koksidini, koksalji) gelişebilir.
Tanı
Muayene sonrası koksidini düşünülen hastalarda manyetik rezonans (MR) görüntüleme yapılarak koksiksin durumu değerlendirilir. Bu hastalara bazen kemik yapıları da değerlendirmek için bilgisayarlı tomografi (BT) görüntüleme gerekebilir.
Tedavi
Koksidini tedavisinde koksik kemiğinin sakrum ile eklem yaptığı eklem ve çevresine enjeksiyon yapılır. Enjeksiyonun amacı lokal anestezik ve kortikosteroid ilaç uygulamaktır. Bazan daha yaygın ve dirençli ağrılarda ve pelvik ağrılarda, sakrum ve koksiks kemikleri önünde yerleşen impar ganglion blokajı yapılır. Uygulanan ilaçlar ile ağrının belli bir süre ya da kalıcı olarak geçmesi beklenir.
Aynı amaçla radyofrekans da kullanılabilir. Burada bir prob ucunun, radyo dalgaları ile 40 ila 80 0C arasında ısı üreterek analjezik etki (ağrı dindirici) oluşturması esasına dayanır. Bu da koksiks etrafındaki ağrı sinirinin tahrip olmasını ve ağrının kesilmesini sağlar.
Nöral Terapi
Nöral Terapi
Hayatımızda yaşadığımız, travma, stres, çeşitli hastalıklar sonucunda otonom sinir ağında biriken uyaranlar zamanla kronik ağrılara neden olur. Nöral terapi, özellikle karmaşık ağrı hastalarında otonom sinir sistemi disfonksiyonu ve ağrısının giderilmesinde oldukça etkili olabilen güçlü bir tedavidir. Nöral terapi, herhangi bir travma, enfeksiyon veya ameliyatın, otonom sinir sistemine zarar verebileceği ve dokuların elektrokimyasal veya elektromanyetik işlevlerinde uzun süreli rahatsızlıklar oluşturabileceği teorisine dayanır. Lokal anestezikler kullanılarak tekrarlanan uygulama, sempatik sinir sisteminin depolanmış patolojik irritabilitesinin yok olmasına ve normal doku perfüzyonunun restorasyonuna yol açar.
Nöral tedavinin amacı ağrıların olduğu yerde cilde iğne yapılarak sinir sistemi üzerine etkili olması beklenir. Bu tedavide kullanılan ilaçlar lidokain ve prokaindir. Bu ilaçlar lokal anetezik ilaçlar olsa da nöral terapide onların anestezik etkinliğinden değil sinir sistemi üzerine oluşturduğu biyoelektriksel uyarıcı etkisinden faydalanılır. Nöral terapi otonom sinir gangliyonlarına, periferik sinirlere, yara izlerine, salgı bezlerine, akupunktur noktalarına, tetik noktalarına ve diğer dokulara lokal anesteziklerin enjekte edilmesini içerir.
Lokal anestezik, aynı anda farklı bölgelerde artan nosiseptör aktivitesi sempatik uyarma dolaşım bozukluğu nörojenik inflamasyon kas sertleşmesi kısır döngüsünü bozar. Bu şekilde, birbiriyle ilişkili ve pozitif geri besleme döngüleri aracılığıyla, sürekli artan refleks yayları bozulur. Lokal anesteziklerin tekrar tekrar uygulanması nörojenik inflamasyonu da doğrudan azaltır. Böylelikle nöral terapi kas ve iskelet sisteminden kaynaklanan ağrılarda olduğu gibi migren ve gerilim tipi baş ağrılarında da etkili olur.
Nöral terapi, migren, küme tipi ve diğer tü baş ağrılarında, fibromiyaljide, boyun-sırt, bel ağrılarında ve fıtıklarında, trigeminal nevralji, nöropatik ağrı, zona nevraljisi, baş dönmesi, yüz felci, karpal tunel sendromu, hormon bozuklukları, ameliyat izi tedavisi, tonsillit, diz ve omuz ağrıları, tendinit ve spor yaralanmaları gibi bir çok hastalık ve rahatsızlıklarda kullanılabilir. Nöral terapi myastenia graves hastalığı olanlara kullanılmaz. Antikoagulan ve antiagregan (kan sulandırıcı) kullanan hastalarda ise dikkatli kullanılmalıdır.

Nukleoplasti
Nukleoplasti

Boyun, sırt ve bel fıtığı olan ve fıtığa bağlı ağrı, uyuşma ve kuvvetsizlik şikayetleri olan hastalarda medikal tedavi, analjezik tedavisi, fizik tedavi ve cerrahi tedavilerle beraber teknolojinin gelişimi ile beraber nukleoplasti yöntemi de kullanılmaktadır. Nukleoplasti tedavisi, omurga kemikleri arasındakı fıtıklaşan kıkırdağa uygulanır. Ciltten girilerek, hasta kıkırdağa ulaştıktan sonra kıkırdağın ortasındakı nukleus pulposusa 40-70 derece ısıyla radyofrekans uygulanır. Isı ile hasarlanmış nukleus pulposunun bir kısmının buharlaşması ve emilimi sağlanır.
Sonuçta ağrının giderilmesi hedeflenir. Bu işlemin cerrahi tedaviye göre üstün tarafı lokal anestezi altında uygulanmasıdır. Fakat her hasta nukleoplasti tedavisine uygun olmayabilir. Bu nedenle tedaviye, hastaların detaylı muayenesi ve radyolojik tetkiklerinin, özellikle manyetik rezonans (MR) görüntülerinin dikatli incelenmesi neticesinde hekim tarafından karar verilir.
Ozon Tedavisi
Ozon Tedavisi
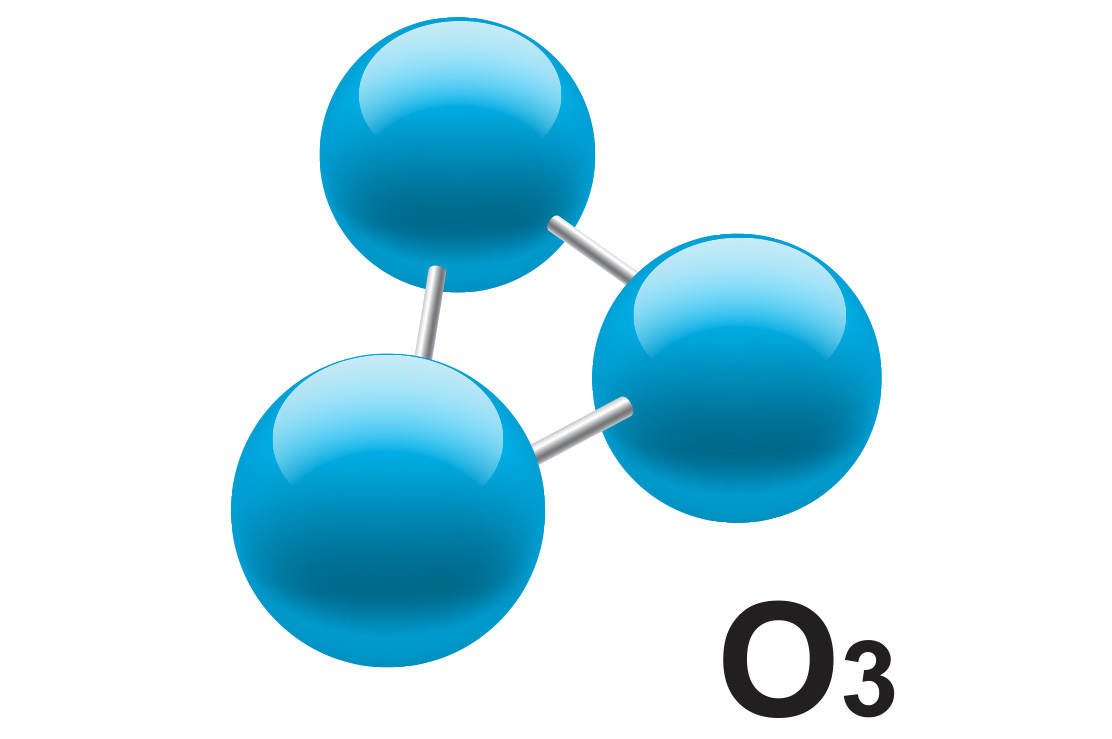
Ozon vücuda oksijen vererek iyileşmeyi destekleyen biyooksidatif bir tedavi şeklidir. Ozon (O3), üç oksijen atomundan oluşan renksiz bir gazdır ve vücutta oksidasyon ve oksijenasyon yoluyla etki eder. Ozon vücuda verildiğinde, üçüncü oksijen atomu kendisini zararlı mikroorganizmalara bağlar. Bunu yaparken onları okside eder veya yok eder. Bu sürece oksidasyon denir. Daha sonra ozon, vücutta oksijene (O2) dönüşerek kan oksijen seviyelerini artırır. Bu sürecede oksijenasyon denir. Ozon, mikroorganizmaları öldürmek, hücresel işlevi iyileştirmek ve hasarlı dokuların iyileşmesini desteklemek için uygulanır.
Ozon tedavisi, düşük risklidir ve genellikle standart medikal tedavilerin eşliğinde tamamlayıcı, destekleyici ve yeniden yapılandırıcı bir tedavi şeklidir. Ozon tedavisinin uygulanmasının birkaç yolu vardır.
Ozon uygulama yolları
Otohemoterapi (Kanı ozonlamak): Otohemoterapide hastanın kanının ozon gazı ile teması kırmızı kan hücrelerinin oksijeni daha verimli taşımasını sağlar ve bu da hücresel solunumu artırır. Vücut daha fazla enerji alır ve vücudun doğal bağışıklığı iyileşir. İtihaplanmaya yardımcı olan sitokinlerin miktarı azalır ve bunun karşılığında interferonların ve diğer "iyileştirici" sitokinlerin miktarı artar.
Otohemoterapi iki şekilde uygulanır. Major otohemoterapide yaklaşık 400 ml hastanın kendi kanı çekilir, ardından ozonla zenginleştirilerek tekrar hastanın damarına verilir. Ozon kanla reaksiyona girer ve hemen terapötik etkiler yaratan farklı türde bileşikler oluşturur. Bu nedenle 500 ml oksijen / ozon karışımı sayesinde ozon neredeyse vücuttaki tüm kanla reaksiyona girebilir. Minör otohemoterapide ise hastanın kendi kanından yaklaşık 5-10 ml çekilir, daha sonra ozonla zenginleştirilir ve hastanın kasına, genellikle gluteal kasa enjekte edilir.
Ozon enjeksiyonları: Ozon gazını kas ve ekleme enjekte etmek mümkündür. Bu durumlarda ozon miktarı çok düşüktür (5-10ml). Bu yöntem genellikle lokal semptomlar için kullanılır. En çok kullanılanı eklem içi enjeksiyonlardır. Ayrıca kaslara tetik nokta enjeksiyonları içinde uygulanmaktadır.
İnsüflasyon: Bu yöntem ozonun özel bir cihaz kullanarak ağız, kulak, rektum veya vajina gibi bir vücut boşluğuna üflenmesini içerir.
Kulak insüflasyonu: Ozon kulak kanalına yerleştirilen kateter sayesinde influasyonla verilir ve böylelikle ozon gazı lenfatik ve kan sistemine girer. Birçok hasta, alerjilerin hafifletilmesi, soğuk algınlığının giderilmesi, boğaz ağrılarının ve şişmiş bezlerin giderilmesinde başarılı bulunmuştur.
Rektum, mesane ve vajinal uygulama: Ozon gazı ile dolu bir torbaya bağlı küçük bir kateteri kullanabileceğimiz ve ozon gazını doğrudan vücudun bu bölgelerine aşılayabildiğimiz bir tedavidir. Uygulama lavman veya duş uygulamasına benzer ancak sıvı yerine hava ile yapılır. Rektum, mesane ve vajinal ozon tedavisi belirli jinekolojik durumlar, Crohn hastalığı, kolit ülserozu, anal fissürler, hemoroidler, fistüller gibi kronik hastalıkların tedavisinde bir destek olarak kullanılırbilir. Rektal ozon uygulaması sadece rektum hastalıklarının tedavisi ile sınırlı değildir, çünkü portal ven ozonun doğrudan karaciğere iletilmesi nedeniyle detoksifikasyon ve karaciğer rahatsızlıkları için kullanılabilir.
Ozon buhar saunası: Ozon tedavisi ve buhar sauna terapisinin birleştirimiş şeklidir. Saunalar, kan dolaşımını artıran, iltihaplanmayı ve ağrıyı azaltan ve deri yoluyla toksinleri atan terlemeyi tetiklediği için en etkili detoksifikasyon tekniklerinden biridir. Buhar saunasını ozon tedavisi ile birleştirdiğimizde, ozonun kan dolaşımı yoluyla cildinize girmesine izin verir. Nemli hava gözeneklerinizi açar ve ozonun vücudunuza daha kolay girmesini sağlar. Ozon cildiniz yoluyla kan dolaşımına, yağa ve lenfatik sisteme girer.
Prolozon: Proloterapi işlemini takiben aynı bölgeye ozon enjeksiyonlarının yapılmasından oluşmaktadır.
Yara torbalama: Yara, ozona dayanıklı bir torba ile kapatılır ve gaza maruz bırakılır. İyileşmeyen yaralarda ve diyabetik ayaklarda, cilt lezyonlarında, enfeksiyonlarda, dolaşım bozukluklarında, nöropatik ağrılarda kullanılır.
Ozonla tedavi edilen hastalıklar
Yukarıda anlatılan ozonun uygulama yolları ile çeşitli hastalıklar tedavi edilebilir.
- Arter hastalıkları: Kronik uzuv iskemisi gibi periferik arter hastalıklarında (kollar ve bacakların yeterince kan almadığı) kandaki oksijenasyonu artırarak iyileşme sağlanır. Bazı çalışmalar, ozon tedavisinin koroner arter hastalığı veya kalp krizi vakalarında kalp sağlığını geliştirmeye yardımcı olabileceğini göstermiştir.
- Ortopedik sorunlar: Özellikle diz veya dirsek osteoartriti gibi eklemlerin aşınmasını içeren durumlarda, ozon tedavisinin yardımcı olduğu gösterilmiştir. Etkilenen bölgelere enjeksiyonla ozonun doğrudan uygulanması yüksek düzeyde anti-inflamatuar özelliği sayesinde ağrılarda ciddi oranda azalmaya neden olmuştur.
- Kronik ağrılar: Boyun, sırt ve diğer kronik kas ağrıları sorunlarında ozon ile tedavi yapılabilir. Omurgadaki fıtığa bağlı ağrılar ve fibromiyalji gibi kronik ağrı bozuklukları olan hastalarda bu tedavi metodu uygulanabilir.
- Bağışıklık sistemi bozuklukları: Otoimmün bozukluklar gibi kronik ve ilerleyici bağışıklık sistemi bozuklukları olan hastalarda ozonla dramatik düzelmeler sağlanabilir.
- Gastrointestinal bozukluklar: Çalışmalarda kronik hepatit C, karaciğer sirozu ve gastrointestinal ülserlerin tedavisinde etkinlik gösterilmiştir.
- Doku hasarı: Ozonun diyabetik ayak ülserleri ve cilt enfeksiyonlarıgibi etkilenen bölgelere uygulanması, iyileşmeyi ve sağlıklı doku fonksiyonunu desteklemeye yardımcı olabilir.
- Nörolojik bozukluklar: Ozon tedavisinin beyin hücrelerine multipl skleroz ve Alzheimer hastalığı gibi dejeneratif hastalıklarla mücadelede yardımcı olabileceği belirlenmiştir.
Ozon tedavi uygulamasının tercih edilmediği durumlar
Alyuvarlarda oluşan bir enzim eksikliği ile birlikte seyreden favizm hastalığına sahip olanlarda (D6P-Dehidrogenaz enzim eksikliği), aşırı alkol kullananlarda, hipertiroidisi olanlarda, ileri derecede kansızlık, kan sulandırıcı ilaç kullanan ve hemofili gibi kan hastalığı bulunanlar, akut ve kronik pankreatitlerde, yeni gelişmiş kalp enfarktüsünde, kanamanın aktif olarak devam ettiği inmeli hastalarda ve hamilelerdetercijh edillmez.
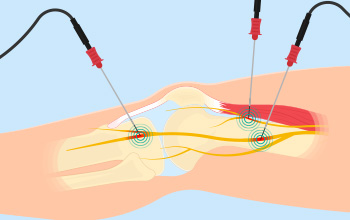
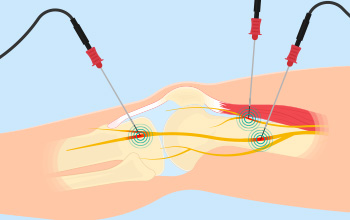
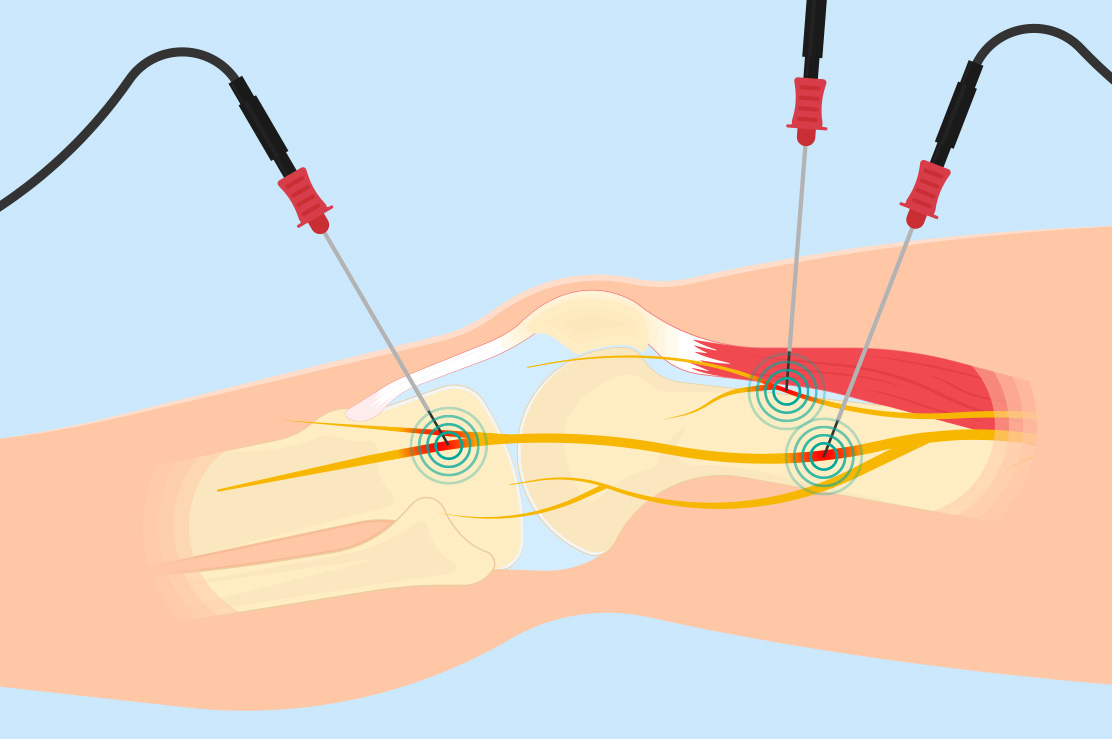
Periferik Sinir Blokları
(Enjeksiyon ve Radyofrekans)
Periferik Sinir Blokları
(Enjeksiyon ve Radyofrekans)
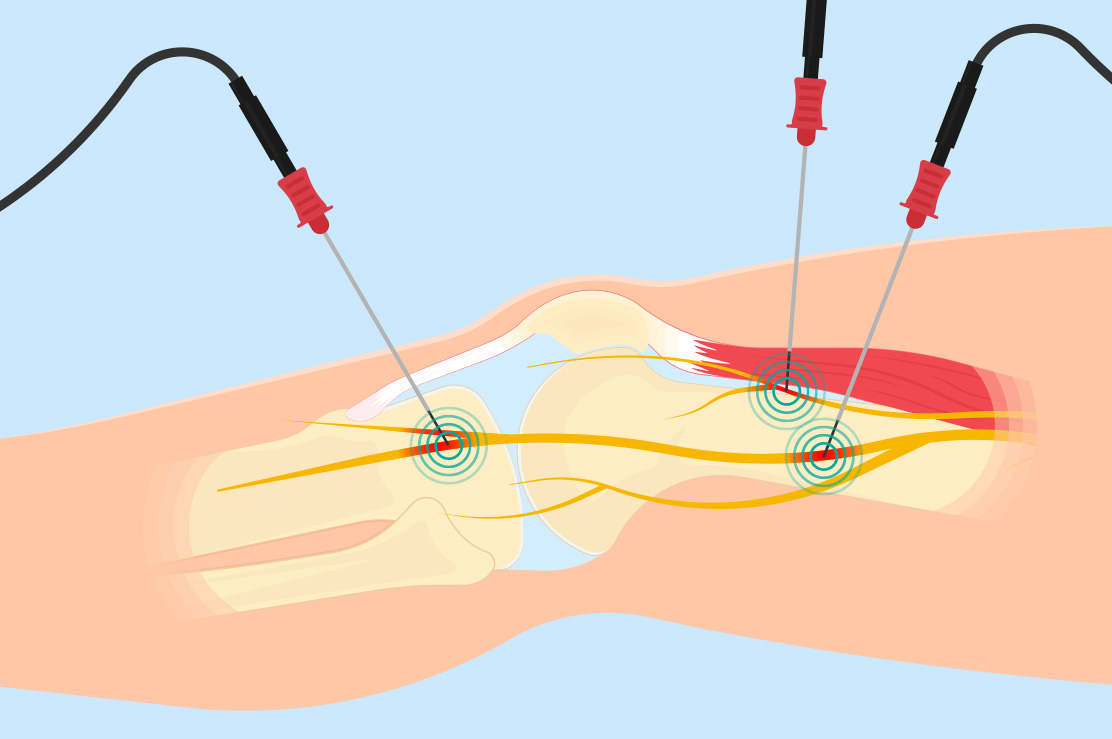
Sinir blokları, periferik sinirler dediğimiz ve tüm vücudumuza yayılmış sinirlere yapılan müdahaleyi tanımlar. Sinir blokları için lokal anesteziklerin enjeksiyonları şeklinde uygulanır. Dahası, analjezik etkileri tipik olarak sinir blokajının neden olduğu anestezi süresinin ötesinde devam eder ve bazı hastalara birkaç hafta veya hatta aylarca ağrının giderilmesini sağlar. Periferik sinir blokajından sonraki bu uzun süreli analjezi, merkezi ağrı modülasyonu üzerindeki bir etkiye bağlı olabilir.
Sinir blokları ile ekstremite (kol, bacak) ağrısı, gövde ağrısı, bel ağrısı, yan kaburga ağrısı gibi vücudun pekçok yerindeki ağrılarda yararlı tedavi seçeneklerinden birisidir. Ek olarak, bu periferal sinir prosedürleri, migren ve küme baş ağrısı gibi birincil baş ağrısı bozukluklarında da etkili olabilir.
Radyofrekans nöroablasyon, kryonanaljezi ve geleneksel sinir bloğu enjeksiyonu ile aynı sonuçlara ulaşmak için aşırı ısının kullanılmasıdır. Sinire yakın bir prob yerleştirilir ve probun ucunda 40 ila 80 0C arasında ısı üretmek için radyo dalgaları kullanılır. Bu da hedeflenen sinirin tahrip olmasına ve ağrının kesilmesine neden olur. Bu işlem genellikle hasta sedasyon altındayken yapılır.
Vücudun farklı bölgelerinden kaynaklanan ağrı, farklı sinir blokları gerektirir. Örnekler şunları içerir:
Üst ekstremite
Kollara ve boyun-kol kavşağına uygulanan girişimleri içerir. Brakiyal pleksus sinir blokları, kollara gelen sinirlerin omurilikten çıkış yerlerine müdahale edilmesini tanımlar. Omuz, klavikula veya üst kol için interskalen blok yapılabilir. Keza Üst kol için supraklaviküler, dirsek ve altı için infraklaviküler blok yapılabilir. Boyun için servikal faset bloğu yapılabilir.
Boyun ve sırt sinir blokları
Daha çok boyun ve sırt ağrısında kullanılır. Ağrının lokalizasyonuna göre enjeksiyon tipi seçilir. Boyun için servikal epidural enjeksiyon, sırtın üst kısmı ve kaburgalar için torasik epidural enjeksiyonlar yapılabilir.
Göğüs ve karın sinir blokları
Göğüs ve karın ağrıları için paravertebral blok, göğüs ve kaburga için interkostal blok, alt karın için transvers abdominis düzlemiblokları, Bel ve kalça için lomber epidural blok yapılabilir. Celiac pleksus bloğu da bu grupta yapılır. Zona ağrısı için sinir blokajları, interkostal bloklar, kosta ağrısı için interkostal bloklar uygulanabilir.
Alt ekstremite sinir blokları
Pelvik bölge sorunları için hipogastrik pleksus bloğu; Koksiks ağrısı (koksidini, koksalji) için ganglion impar blokları yapılabilir. Uyluk, diz ve diz altı dahil bacağın önü için lomber pleksus bloğu; ön uyluğun tamamı, femur ve diz ekleminin çoğu ve kalça ekleminin bir kısmı için femoral blok yapılabilir. Dizaltı için popliteal sinir blokları, bacak, alt bacak, ayak bileği ve ayak arkası için de siyatik sinir bloğu yapılmaktadır. Diz ağrısı için genicular radyofrekans blokajı yapılabilir.
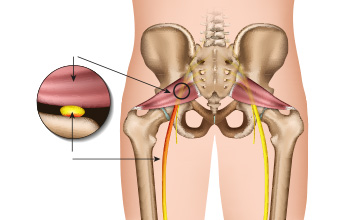
Piriformis Enjeksiyonu
Piriformis Enjeksiyonu
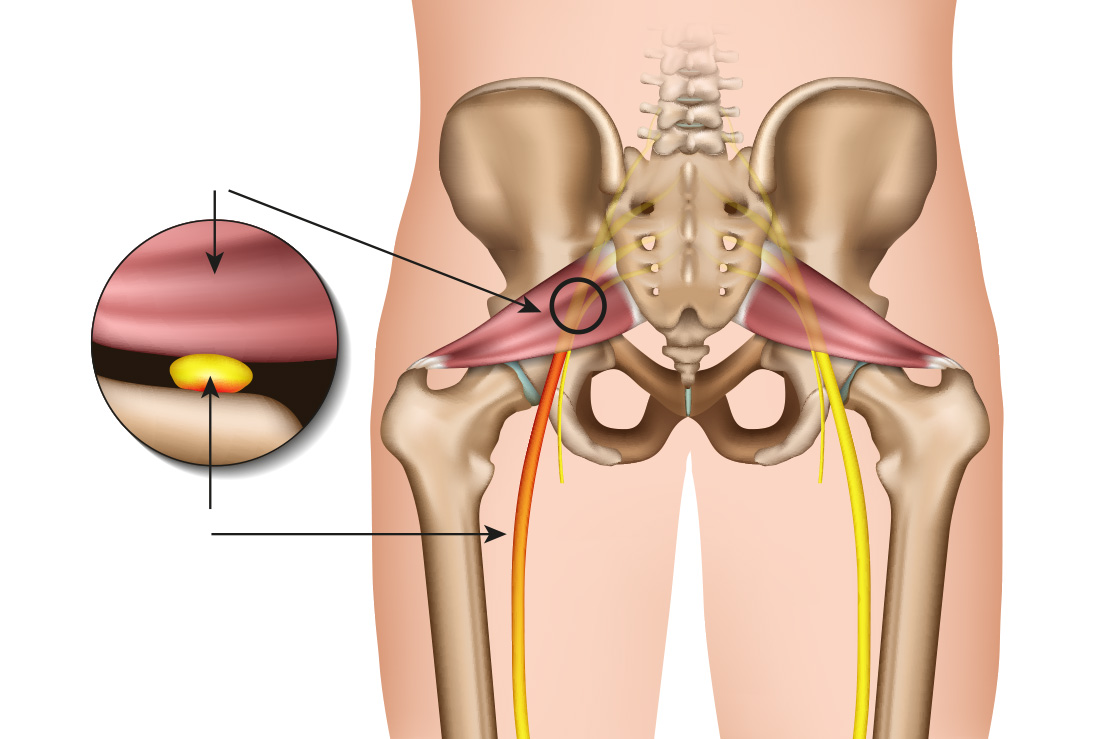
Piriformis sendromu, kalçanın arka-iç tarafında yerleşen piriformis kasının siyatik siniri sıkıştırması sonucunda oluşur. Halk arasında ‘siyatik ağrısı’ olarak da bilinir. Bu zaman siyatik sinirin sıkışması sonucunda bel fıtığı şikayetleri benzer şikayetler oluşur. Hastalarda genellikle tek taraflı, topuğa doğru inen bacak ağrısı görülür.
Tanı
Hastaların şikayetleri ve muayene sonrası hastalarda piriformis sendromu düşünülebilir. Tanısı genellikle klinik ile konsa da bazı olgularda manyetik rezonans (MR) görüntülemede priformis kasının karşı tarafa göre daha kalın olduğu görülür.
Tedavi
Piriformis kası içerisine lokal anestezik ve steriod enjeksiyonu yapılabilir. Bu işlem sıklıkla lokal anestezi ve ultrasonografi eşliğinde yapılır. Amaç hem ağrıyı azaltmak hem de kas içersindeki ödemi azaltarak siyatik siniri rahatlatmaktır. Uygulanan ilaçlar ile ağrının belli bir süre ya da kalıcı olarak geçmesi beklenir.

Proloterapi
Proloterapi
Proloterapi, diğer ismiyle proliferatif tedavi, çeşiti kas-iskelet ağrılarında, eklem ağrılarında enjeksiyon şeklinde uygulanan tedavidir. Bu tedavide amaç, eklem içerisinde veya etrafına, destekleyici dokulara, ligaman ve tendonlara tekrarlayıcı şekilde, uyarıcı (tahriş edici) çözeltiler uygulamakla, ağrıya neden olan hasarlı dokunun kan akımını artırmak ve yenilenmesi sağlamaktır. Bu çözeltiler dokularda iltihaplanmaya neden olur. İltihaplanma sonucunda dokunun yenilenmesi ve ağrının geçmesi beklenir.
Proloterapi yapılan hastalarda enjeksiyondan sonra genellikle 1-2 gün süren, enjeksiyon yerinde hafif şişlik, kızarıklık ve ağrı gelişebilir. Nadiren bu süreç 1 haftaya kadar sürer. İşlem sonrası işlem yerinde gelişen bulguların çok şiddetli olması ve ateş varlığı enfeksiyonu akla getirmeli ve bu açıdan değerlendirme yapılmalıdır. Proloterapi 3-6 ay arasında 4-15 seansta uygulanabilir. Uygulanması lokal anestezi altında gerçekleştirilir.
Proloterapide dekstroz, PRP, kök hücre ve prolozon tedavisi uygulanabilir. Dekstroz uygulanamasında büyüme faktorlarının salınımı tetkiklenir. PRP, ingilizceden çevirisi trombosit zengin plazmadır. Bu tedavide hastanın kendi kanı alınarak santrifuj edilir ve trombositleri ayrılır. Takiben trombositler ağrılı alana enjekte edilir. Enjekte edilmiş trombositler çeşitli büyüme faktörleri salgılayarak iyileşmeye neden olur. Trombositlerden başka kök hücreler de Proloterapide kullanılabilir. Kök hücreler kemik iliği veya yağ dokusundan alınabilir. Prolozonda ise ozon tedavisi kullanılmaktadır.
Proloterapi diz, kalça ve omuz ve diğer eklemlere kullanılabilir. Sıklıkla kullanım alanı olan spor yaralanmaları ve diğer travmalara bağlı tendon, kıkırdak ve bağ hasarlanmaları, boyun, bel ve sırt ağrılarıdır. Zayıf veya gevşek bağlar ve tendonlar, migren ve gerilim tipi baş ağrıları için "tetikleyici" olabilir. Proloterapi, servikal bağları ve tendonları güçlendirerek, boyun arka kısmında çok yaygın bulunan, tetik ve ağrı bölgelerini tedavi ederek başağrısı şiddet ve sıklığında belirgin derecede iyileşme sağlamış olur.
PRP (Platelet Rich Plasma) Tedavisi
PRP (Platelet Rich Plasma) Tedavisi
PRP (Plateletten zengin plazma) tedavisi, hasarlı dokunun iyileşmesine ve yenilenmesine yardımcı olan bir prosedürdür. Estetik cerrahi ve diş hekimliğinden spor hekimliği ve ağrı tedavisine kadar tıbbın birçok alanında kullanılmaktadır. Klinik veriler, trombosit açısından zengin plazmada bulunan iyileştirici faktörlerin vücudunuzun yetersiz iyileşme sürecini artırabileceğini ve hızlandırabileceğini göstermiştir.
PRP nedir?
Kan esas olarak bir sıvı olmasına rağmen (plazma olarak adlandırılır), aynı zamanda küçük katı bileşenler (kırmızı küreler, beyaz küreler ve trombositler) içerir. Trombositler en çok kanın pıhtılaşmasındaki önemi ile bilinir. Bununla birlikte, trombositler ayrıca, yaralanmaların iyileşmesinde çok önemli olan ve büyüme faktörleri olarak adlandırılan yüzlerce protein içerir. PRP, kanda tipik olarak bulunandan çok daha fazla trombosit içeren plazmadır. Ayrıca büyüme faktörlerinin konsantrasyonu da çok yüksektir, dolayısıyla daha iyi iyileştirici özellikler barındırır.
PRP enjeksiyonu endikasyonları
PRP, kas, bağ ve tendon yaralanmaları gibi çeşitli ortopedik durumlar için nispeten yeni bir tedavi yöntemidir. PRP enjeksiyonları ağrılı semptomları hafifletmeye, iyileşmeyi teşvik etmeye ve eklem protezi ameliyatlarını geciktirmeye yardımcı olabilir.
PRP tedavisinin kullanıldığı durumlar
PRP tedavisi aşağıdaki durumlarda tek başına veya diğer tedavi seçenekleriyle birlikte kullanılır.
- Ayak bileği burkulmaları / bağ yaralanması
- Kalça ağrısı, eklem ağrıları
- Bursit ve tendinitler
- Rotator manşet tendiniti, hamstring tendinitis, tendinopati veya kısmi yırtıklar
- Aşil tendiniti veya kısmi yırtıklar
- Tendon yaralanmaları (patellar tendinitis, quad tendon)
- Ligamanlarda burkulma veya yırtılma
- Medial ve lateral epikondilit (golfçü ve tenisçi dirseği)
- Kas ağrısı veya yaralanması
- Kireçlenmeler
- Plantar fasiit
İşlem nasıl yapılır?
PRP tedavisi, az miktarda (10ml) kanınızın alınmasıyla başlar. Daha sonra kanınız 15 dakika süren bir santrifüjde farklı katmanlara ayrılır ve bu da yüksek konsantrasyonda trombositlerin toplanmasını sağlar. Trombositler, vücudun yaralanmaları onarmak için kullandığı proteinleri ve büyüme faktörlerini içerir. Vücut PRP enjekte edilen yeri bir öncelik olarak tanır ve daha hızlı ve kapsamlı bir şekilde iyileştirmek için çalışır. Bazı durumlarda, doktorunuz uygun iğne yerleşimi için ultrason rehberliği kullanabilir.
İşlem sonrası bakım
İşlemden sonra normal aktivitelerinize devam edebilirsiniz, ancak ağır kaldırma veya egzersiz gibi yorucu aktivitelerden kaçınmalısınız. İşlemden birkaç gün sonra enjeksiyon bölgesinde biraz rahatsızlık hissetmeniz normaldir. Bunu önlemek için doktorunuz tarafından ağrı kesici reçete edilir. Belirtilerinizi hafifletmek için soğuk kompres kullanabilirsiniz. Antiinflamatuar ilaçları bırakmanız istenecektir.
Riskler ve komplikasyonlar
PRP enjeksiyonları ile ilgili az da olsa risk vardır. Olası risklerden bazıları şunlardır. Enjeksiyon bölgesinde artan ağrı, enfeksiyon, komşu sinirler veya dokularda hasar, nedbe dokusu oluşumu ve enjeksiyon yerinde kireçlenme görülebilir.
Radyofrekans Tedavisi
Radyofrekans Tedavisi
Radyofrekans nöroablasyon, sinir blokları yapmak için, sinire yakın bir prob yerleştirilerek bu probun ucunun, radyo dalgaları ile, 40 ila 80 0C arasında ısı üreterek analjezik etki (ağrı dindirici) oluşturması esasına dayanır. Bu da hedeflenen sinirin tahrip olmasına ve ağrının kesilmesine neden olur. Bu işlem genellikle hasta sedasyon altındayken yapılır. Boyun, sırt, bel, baş, yüz ağrıları ile kuyruk sokumu ağrıları ve sorunlarında radyofrekans nöroablasyon yapılabilir.
Sakroilak Eklem Enjeksiyonu
Sakroilak Eklem Enjeksiyonu
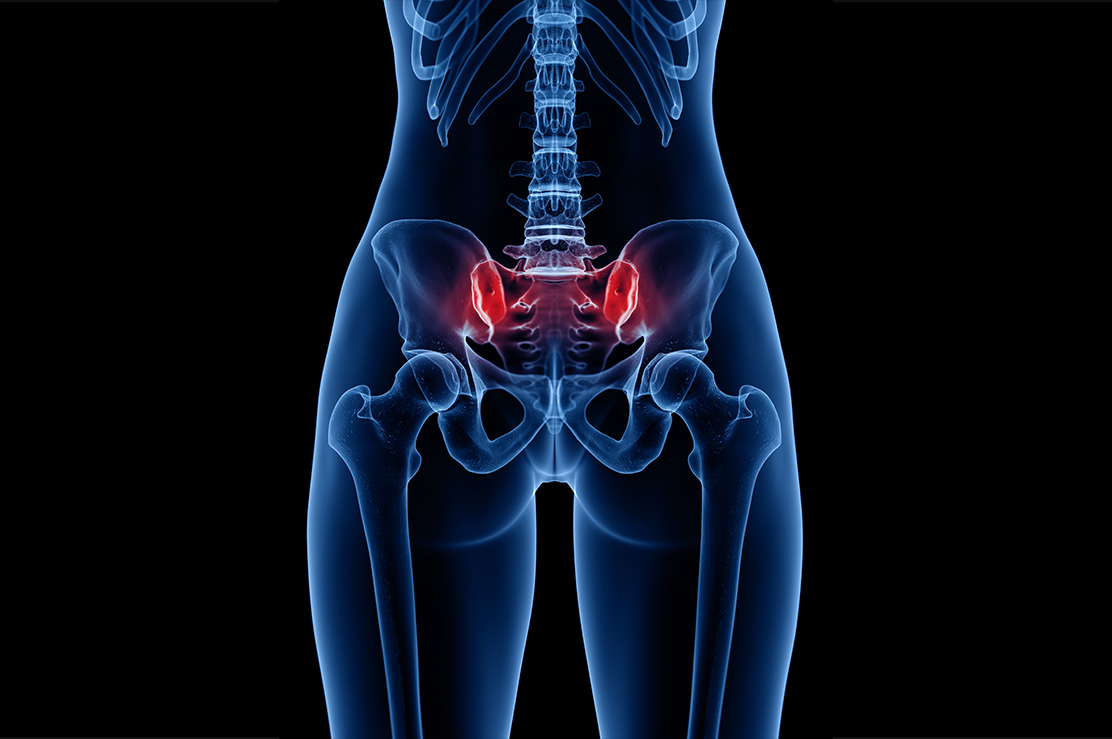
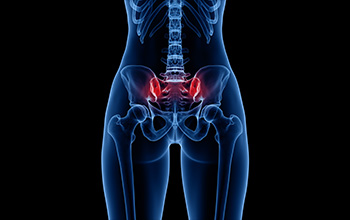
Bel ve kalça ağrısı olan hastaların bir kısmında bu şikayetleri oluşturan sakroiliak eklem problemlşeridir. Sakroiliak eklem sakrum kemiği ile pelvis kemiği arasındakı eklemdir. Bu eklem ağrıları travma, romatizmal hastalıklar ve dejeneratif hastalıklar sonrasında görülebilir.
Tanı
Hekim muayenesinden sonra, sakroiliak eklem ağrısı düşünülen hastalarda manyetik rezonans (MR) görüntüleme yapılarak eş zamalı olabilecek hastalaıklar dışlanmalıdır. Bu hastalara bazen kemik yapıları da değerlendirmek için bilgisayarlı tomografi (BT) görüntüleme gerekebilir.
Tedavi
Sakroiliak eklem disfonksiyonunda hastalara skopi yada ultrason görüntüleri ışığında enjeksiyon uygulanır. Lokal anestezi ile yapılan bu enjeksiyonun amacı, eklem aralığına lokal anestezik ve kortikosteroid ilaç uygulayarak, ödemin ve ağrının azalması ve geçmesini amaçlamaktadır.

Sphenopalatin Ganglion Blokajı
Sphenopalatin Ganglion Blokajı

Baş ağrısına aracı olan birincil sinir, trigeminal sinirdir. Sfenopalatin ganglion burnun arkasında bulunan ve trigeminal sinire bağlanan bir grup sinir hücresidir. Sfenopalatin ganglion, ağrı dahil olmak üzere pekçok duyu bilgisi taşır.Bu nedenle, sfenopalatin ganglionun bloke edilmesinin, baş ağrısı bozukluklarında yer alan otonom lifleri modüle ederek birincil baş ağrılarından kurtulma sağlayacağı belirlenmiştir. Akut ve kronik yüz ve baş ağrısı olanlar özellikle de kronik küme ve migren baş ağrılarından muzdarip olanlarda, sfenopalatin ganglion blokları önemli ölçüde iyileşme sağlamıştır.
Sphenopalatin ganglion bloğunu gerçekleştirmek için transnazal (burundan) veya lateral yaklaşım kullanabilir. İşlem transnazal olarak yapılırsa, anesteziye batırılmış bir aplikatör doğru yerleşime ulaşıncaya kadar buruna sokulur ve ardından 20-30 dakika yerinde bırakılır. Sfenopalatin ganglion bloğu lateral enjeksiyonla yapılırsa, yanak uyuşturulur ve röntgen kılavuzluğu kullanılarak doku içinden küçük bir iğne yönlendirilir. İğne yerleştirildikten sonra anestezik madde enjekte edilir. Prosedür ister enjeksiyon yoluyla isterse topikal olarak gerçekleştirilsin, başarılı bir sfenopalatin ganglion bloğu derin bir ağrı rahatlamasıyla sonuçlanacaktır.
Sinir blokları yapmak için radyofrekans da kullanılabilir. Burada bir prob ucunun, radyo dalgaları ile 40 ila 80 0C arasında ısı üreterek analjezik etki (ağrı dindirici) oluşturması esasına dayanır. Bu da hedeflenen sinirin tahrip olmasına ve ağrının kesilmesine neden olur.
Tetik Nokta Enjeksiyonu
ve Kuru İğne Tedavisi
Tetik Nokta Enjeksiyonu
ve Kuru İğne Tedavisi
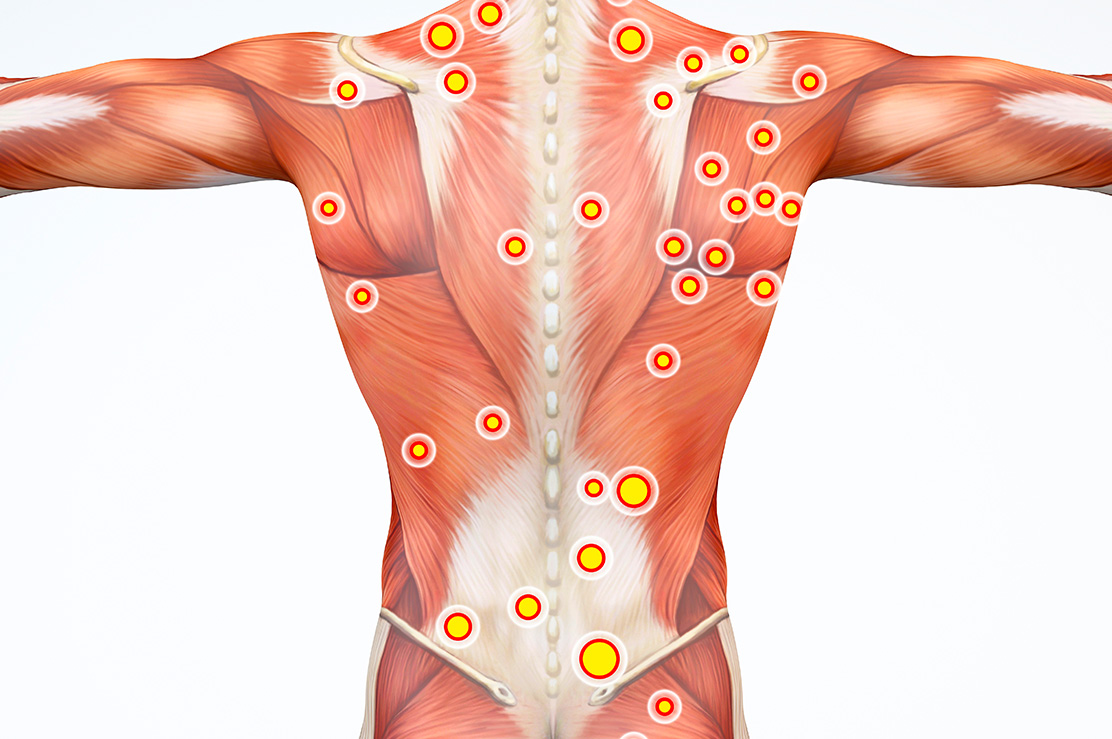
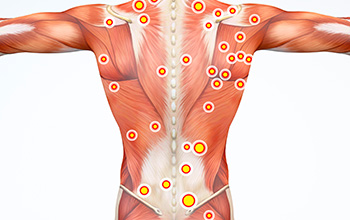
Miyofasiyal tetik noktası, kaslarda aşırı duyarlı, elle hissedilebilen bir nodül şeklinde olan bir noktadır. Tetik noktaları travma, yaralanma, iltihaplanma veya diğer faktörler nedeniyle gelişebilir. Tetik noktasında istirahatte ağrı olursa buna, “aktif tetik noktası” denir. Spontan ağrı yoksa gizli bir tetik noktası olabilir. Bu durumda kişinin o bölgedeki hareket açıklığı sınırlanabilir veya bu tetik nokta kas zayıflığına neden olabilir.
Tetik noktasına müdahale ederken, hassasiyet olan kasta hastanın tetik noktasına küçük bir iğne sokularak anestezik ilaç kas içine enjekte edilir. Böylelikle kası çevreleyen sinirlerdeki ağrı resep törleri bloke edilerek beyne gönderilen ağrı sinyalleri azaltılır. Steroid ilaç kullanılıyorsa, sinirlerin etrafındaki dokunun iltihaplanmasını ve şişmesini azaltır, bu da ağrıyı azaltmaya yardımcı olabilir.
İlaçsız iğne, mekanik olarak bağımsız faydalar bile sağlayabilir. İğne kas lifini ayırır, gevşetir ve uzatarak daha fazla ağrı kesici etki sağlar. Bu yaklaşıma "kuru iğneleme" adı verilir ve anestezik ilaca alerjisi olan hastalarda kullanılabilir. Bazı baş ağrısı uzmanları, aynı tedavi seansında periferik sinir blokları ile birlikte tetik noktası enjeksiyonları gerçekleştirir.
Tetik nokta enjeksiyonu ile tedavi edilen ağrılar
Baş, boyun ve omuz kaslarının içindeki tetik noktalar kendiliğinden baş ağrısına neden olabilir. Ek olarak, migren, gerilim tipi, travma sonrası ve diğer baş ağrısı bozuklukları olan hastalarda tetik noktalar mevcut olabilir ve altta yatan baş ağrısı durumu için kötüleştiren veya devam ettiren faktörler olabilir.
Otolojik (kulak) olarak kulak çınlaması, opthamolojik (göz) olarak göz yorgunluğu, temporomandibular eklem (TME) disfonksiyonu ve diş sıkma tetik nokta enjeksiyonu ile tedavi edilebilir. Omuz ağrısı sebeplerinden rotator manşet kas yırtıkları, bursit, adeziv kapsülit (donmuş omuz), tendinit ve sıkışma sendromu tetik nokta enjeksiyonundan fayda görebilir. Dirsek ağrısına neden olan lateral epikondilit fayda görebilir. El ve el bileği ağrısı yapan DeQuervain sendromu, karpal tünel sendromu, dejeneratif eklem hastalığı ve osteoartrit tetik nokta enjeksiyonu ile tedavi edilebilir.
Sırt ve kalça ağrısı nedenlerinden lomber dejeneratif disk hastalığı, artritik değişiklikler ve fıtıklaşmış diskler ile diz ağrısı nedenlerinden dejeneratif eklem hastalığı veya osteoartrit tetik nokta enjeksiyonundan fayda görebilir. Ayak bileği ve ayak ağrısı sebeplerinden metatarsalji ve morton nöroması, plantar fasiit (topuk ağrısı), akut ve kronik tendinit tetik nokta enjeksiyonu tedavisinden fayda görebilir.
Atletik ve sporla ilgili aşırı kullanım yaralanmaları ve Ameliyat sonrası ağrı, travma sonrası yaralanmalar, motorlu araç kazaları ve miyofasiyal ağrıda tetik nokta enjeksiyonu ile tedavi edilebilir.
Yüz Ağrısı
Gasser Ganglion Bloğu
Yüz Ağrısı
Gasser Ganglion Bloğu
Gasser ganglionu, kafaya ve yüze duyu sağlayan ve çiğneme kaslarını hareket ettiren trigeminal sinirin beyindeki çekirdeğindeki hücreler topluluğudur. Trigeminal sinir gangliondan üç dala ayrılır. Oftalmik dal, alına, yüzün üst kısmına dağılır. Maksiller dal elmacık kemiği üstünün (maksilla) ve yüzün orta kısmının, mandibular dal ise alt çenenin (mandibula) ve yüzün alt kısmının duyusunu alır.
Trigeminal nevralji, konuşma, yemek yeme, tıraş olma, diş fırçalama ve yüzü yıkama gibi önemsiz uyaranlarla tetiklenen, saniyeler ila dakikalar süren, çok şiddetli, keskin, çarpar şeklinde, elektriksel bir ağrı olarak tanımlanır. Ağrı, trigeminal sinirin bir veya daha fazla dalı ile sınırlıdır. En çok maksiller ve mandibular dalını etkiler.
Gasserian ganglionu, kafatasının içinde beyin sapının yanında foramen ovalenin yakınında bulunur. Gasser ganglion bloğu sedasyonla skopi eşliğinde ikinci molar diş hizasından girilip, kafa tabanı kemikleri arasındaki foramen ovaleden geçirilen radyofrekans iğnesiyle yapılır. Gasser ganglionuna radyofrekans iğnesiyle elektrik akımı uygulanarak burada 40-60 0C’ye kadar ısıtma işlemi yapılır. Bu, ganglionun daha fazla ağrı sinyalini iletmesini engeller. Ağrıdan kurtulma genellikle oldukça çabuk hissedilir.
Fizyoterapi ve Rehabilitasyon

Akciğer ve Solunum
Fizyoterapisi
Akciğer ve Solunum
Fizyoterapisi

Pulmoner rehabilitasyon nedir?
Kronik solunum hastalarının akciğer ve solunumlarını fizyoterapi yöntemleriyle olarak iyileştirmeyi amaçlar. Bu iyilik halinin kalıcı olması için hastalara manevi desteği de vererek, sağlığı geliştirici kalıcı davranışları edinmeyi sağlamaya çalışır. Önden hasta değerlendirmesi yapılır. Daha sonra bireysel olarak belirlenen egzersiz eğitimi ve davranış değişikliği programlarını içeren, kapsamlı interdisipliner bir tadavi bütünüdür. Pulmoner rehabilitasyon programlarında aşağıdaki uygulamalar vardır:
Genel kaslar ve solunum kaslarının eğitimi
İskelet kasları, pulmoner rehabilitasyonun ana terapötik hedefidir. Kas eğitim programları, kronik obstuktif akciğer hastalığında (KOAH) periferik kas disfonksiyonunu iyileştirebileceği gösterilen tek müdahaledir. Terapötik fiziksel egzersiz, takip edilen fonksiyonel adaptasyonları tetiklemek için kasların kademeli ve doğru bir şekilde aşırı yüklenmesini içerir. Kronik solunum yolu hastalığı olan hastalarda, genel egzersiz eğitimi hem aerobik kapasiteyi hem de periferik kas gücünü geliştirmeyi amaçlamalıdır.
Aerobik veya direnç eğitimi
Pulmoner rehabilitasyonda en yaygın kullanılan ve en çok kanıta dayalı egzersiz yöntemidir. Aerobik egzersiz, büyük kas kütlelerini içeren maksimal altı bir egzersizdir ve uzun bir süre sürdürülür. Kas gücünü ve kardiyovasküler tepkiyi iyileştirir. Bir bisiklet ergometresi veya koşu bandı ile egzersiz, özellikle hastane ortamında ve ayakta tedavi programlarında, pulmoner rehabilitasyonda en yaygın olarak kullanılan aerobik egzersiz örnekleridir. Açık havada yürüyüş, yüzme, dans gibi başka aerobik egzersiz modaliteleri de vardır, ancak son araştırmalarda, eğer amaç yürüme kapasitesini artırmaksa, yürümeyi içeren modalitelerin en iyisi olduğu gösterilmiştir.
Aralıklı antrenman
Aralıklı antrenmanda, kısa periyotların (1 veya 2 süren) standart aerobik eğitiminin bir uyarlamasıdır. Yüksek yoğunluklu egzersiz, eşit derecede kısa dinlenme süreleri veya daha düşük yoğunluklu egzersiz ile düzenli olarak değiştirilir. Böylelikle hastalar, daha az nefes darlığı ve yorgunlukla yüksek düzeyde egzersiz yaparlar ve klasik aerobik eğitime eşdeğer faydalar elde ederler. Daha önce bahsedildiği gibi, bu adaptasyon özellikle sürekli egzersiz dönemlerini sürdüremeyen daha semptomatik veya engelli hastalar için önerilir.
Kuvvet eğitimi
Kas fonksiyonunu iyileştirmenin yanı sıra kuvvet antrenmanı, kronik solunum hastalığı olan hastalarda kemik mineral yoğunluğu seviyelerini korumaya veya artırmaya yardımcı olabilir. Kuvvet antrenmanı, genellikle tek bir ön manevrada hareket ettirilebilen maksimum ağırlığın % 70-85'inde, ağır yüklü spor ekipmanları kullanılarak üst ve alt uzuvlar için ağırlık kaldırma egzersizleri kullanılarak gerçekleştirilir.
Solunum kası eğitimi
Genel kas eğitiminde olduğu gibi, solunum kaslarının gücü ve direnci, özellikle solunum kaslarını hedef alan aralıklı antrenman gibi belirli egzersiz biçimleriyle artırılabilir. KOAH hastalarında, inspiratuar kas eğitiminin (IMT) kas gücünü ve direncini artırdığı, dispneyi, fonksiyonel kapasiteyi ve yaşam kalitesini iyileştirmeye yardımcı olduğu gösterilmiştir. Buna rağmen ve mevcut kanıtlar göz önüne alındığında, eğer inspiratuar kas zayıflığı (MIP <60) olduğu gösteriliyorsa, bir pulmoner rehabilitasyon programındaki genel eğitime IMT'nin eklenmesi tavsiye edilir.
Eğitim
Temel amaç, hastaların ve bakıcıların hastalığı anlaması ve kabul etmesi ve kendi kendine bakım ve kendi kendine yönetim açısından giderek kendi kendine yeterli hale gelmesidir.
Öz bakım
Öz bakım terimi, eğitim programlarında doğru uyum için gerekli beceri ve yetenekleri öğretmek, sağlık davranışında bir değişiklik meydana getirmek ve hastalara hastalıklarını kontrol etmek ve mümkün olan en iyi şekilde yaşamak için ihtiyaç duydukları duygusal desteği vermekle ilgili olarak kullanılır.
Göğüs fizyoterapisi
Göğüs fizyoterapisi pulmoner rehabilitasyon programlarının önemli bir bileşeni olarak kabul edilir. Bu bölüm bronşiyal drenaj tekniklerine, nefes almanın yeniden eğitimine ve gevşeme tekniklerine odaklanacaktır. Egzersiz eğitimi, oksijen tedavisi, mekanik ventilasyon ve eğitim programlarına müdahale de fizyoterapist ile yakından ilişkilidir, ancak kılavuzların diğer bölümlerinde ele alınacaktır.
Bronş drenaj teknikleri
Bronşiyal drenaj tekniklerinin temel amacı, aşırı salgılanma veya balgam çıkarma güçlüğü olan hastalarda hava yolu temizliğidir. Üç gruba ayrılabilirler: geleneksel göğüs fizyoterapisi teknikleri, akış modülasyonuna dayalı manuel teknikler ve enstrümantal teknikler. Postural drenaj ve manuel perküsyon ve titreşim gibi geleneksel göğüs fizyoterapisi teknikleri, oksihemoglobin satürasyonu, bronkospazm epizodlarının başlaması, gastroözofageal reflüde artış ve göğüs yaralanması riski gibi ilişkili yan etkiler nedeniyle şu anda önerilmemektedir. Akış modülasyonuna dayalı manuel teknikler, sırasıyla merkezi ve distal hava yolu sekresyonlarını boşaltmak için kullanılan yavaş ekspiratuar tekniklere bölünebilir.
Tekrar nefes alma teknikleri
Nefes alma yeniden eğitim teknikleri, solunum düzenini yeniden eğitmek, göğüs deformasyonunu önlemek, enerji tasarrufunu teşvik etmek ve nefes darlığı hissini azaltmak için tasarlanmıştır. Diyafragmatik solunumu dahil etmenin faydalarına rağmen, hiperinflasyonu olan hastalarda bu tip solunum çalışması nefes darlığı hissini artırabilir, inspiratuar kasları aşırı yükleyebilir ve solunumun mekanik etkinliğini azaltabilir. Kronik obstrüktif hastalığı ve egzersiz kaynaklı hiperinflasyona olan hastalarda kolaylaştırır.
Rahatlama teknikleri
Gevşeme teknikleri, hastaların, hastalığın kendisinin yarattığı anksiyetenin neden olduğu hiperventilasyon ve nefes darlığını kontrol etmesine izin verir. Bu müdahaleler özellikle astım ve hiperventilasyon sendromunda endikedir.
Psikososyal destek
Bu psikososyal bozukluklar, bilişsel değişikliklere, günlük yaşam aktivitelerini gerçekleştirme yeteneğinde azalmaya ve sağlık hizmetlerine bağımlılığa neden olabilir. Anksiyete ayrıca solunum düzeninde değişikliklere neden olabilir ve dinamik hiperinflasyonu artırarak nefes darlığının artmasına neden olabilir. Psikososyal tedavinin temel amacı, bireyin hastalığı ile uzlaşmasını sağlamak, sınırlılıkları göz önüne alındığında olabildiğince fazla bağımsızlık ve öz saygı kazanması ve çevresindekilerden iyi bir destek almasını sağlamaktır.
Pulmoner rehabilitasyonda oksijen tedavisi
Egzersiz sırasında oksijen takviyesi, özellikle hipoksemili hastalarda egzersiz kapasitesini arttırır, solunum gereksinimini azaltır, solunum hızını ve dinamik hiperinflasyonu ve dispneyi azaltır.
Pulmoner rehabilitasyonda hedefler
- Yetersizliğin azaltılması için egzersiz kapasitesinin arttırılması
- Önerilen tedavilere uyumunun arttırılması
- Semptomların şiddet ve sıklığının azaltılması
- Duygu durumunun iyileştirilmesi, motivasyonun arttırılması
- Bağımlılığın azaltılması
- Bireysel yönetim kapasitesinin arttırılarak tedavi kararlarına katılımın sağlanması
- Günlük yaşam aktivitelerinde yeterliliğin arttırılması, katılımın sağlanması
- Yaşam kalitesinin iyileştirilmesi
- Sağlık bakım harcamalarının azaltılması
- Sağ kalımın arttırılması
Pulmoner rehabilitasyondan kimler faydalanabilir
- Obstrüktif hastalıklarda
- Restriktif hastalıklarda
- Çocuk hastalıklarında
- Çocuk felci hastalarında
- Göğüs duvarı bozukluklarında
- Kanserli hastalarda
- Kas hastalıklarında
- Spinal kord yaralanmalarında
- Motor nöron hastalıklarında
- Multipl Skleroz hastalarında
- Miyelopatisi olan hastalarda
- Akciğer nakilleri önce ve sonrasında
- Skolyozu ilerlemiş olan hastalarda
- Ankilozan Spondilit hastalarında
- Obeziteden dolayı solunum sıkıntısı yaşayan hastalarda
- Hamilelik dönemindeki solunum sıkıntılarında
- Cerrahi öncesi ve sonrası hastalarda bu program başarıyla uygulanmaktadır.
- KOAH hastalarında
- Kistik fibroziste
- Astım
- Bronşektazi
- Bronşiolitis obliterans
- İş ve çevre ile ilişkili akciğer hastalıkları
- Sarkoidoz
- İnterstisyel fibrozis
Diz Protezi
Rehabilitasyonu
Diz Protezi
Rehabilitasyonu
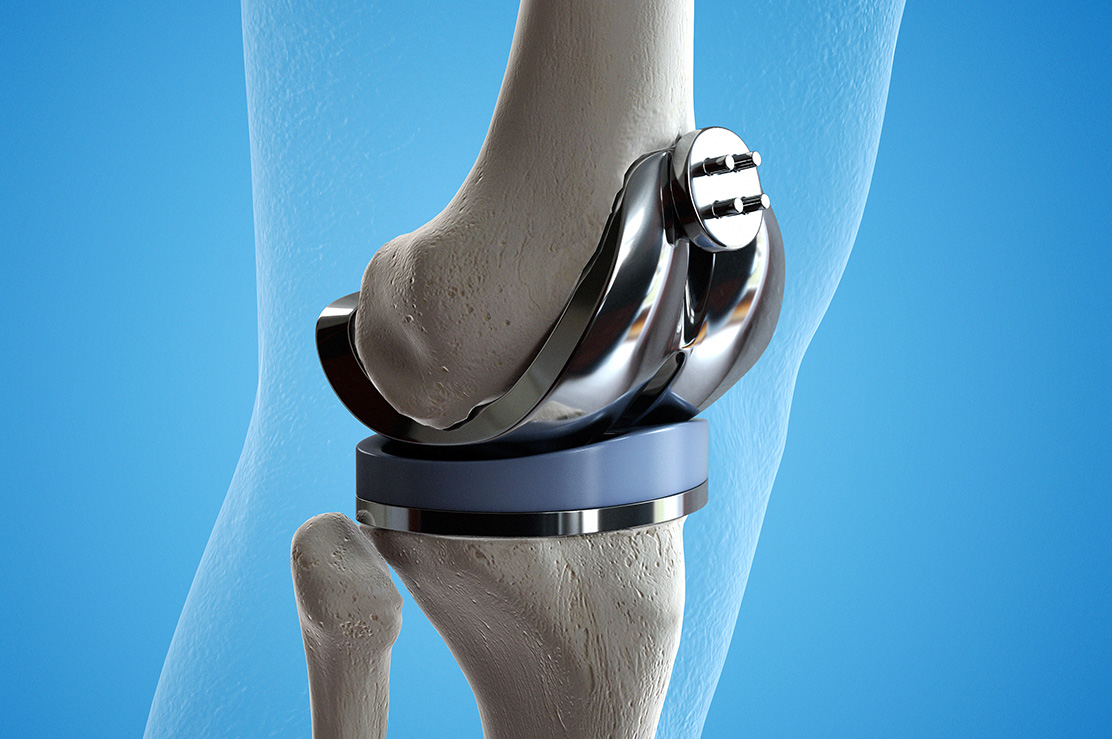
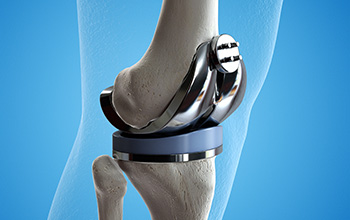
Diz ekleminde meydana gelen kıkırdak harabiyeti sonrasında hastalar ciddi derecede ağrı çekebilmektedir. Bunun yanı sıra ağrıdan dolayı yürüme güçlüğü olmakta, kas zayıflıkları görülebilmektedir. Hareketsizlikten dolayı diz ekleminin hareket açısında da azalma meydan gelebilmektedir.
Bu ciddi şikayetlerin ortadan kaldırılması için uygun hastalara ortopedik cerrahi girişim ile diz protezi yapılabilir. Total diz protezleri ameliyatları 65 yaş ile 85 yaşları arasında olan popülasyonda ve kadınlarda daha çok uygulanan ameliyatlardır. Günümüzde kullanılan materyaller, yeni teknoloji ve teknikler ve de cerrahi tecrübelerin artması ile protezlerin ömrü artmıştır ve daha geniş yelpazedeki hasta gruplarını diz protezi ameliyatları yapılabilmektedir.
Diz protezleri ameliyatları sonrasındaki fizik tedavi ve rehabilitasyon uygulamaları ise diz protezi ameliyat sonuçlarını büyük oranda etkilediği için çok daha önemli bir hale gelmiştir. Total diz protezi ameliyatlarından sonra uygulanan fizik tedavide ağrıyı azaltmak, eriyen kasları güçlendirmek, eklem kısıtlılıklarını çözmek, ameliyat sonrası skar dokularını yumuşatmak, hastanın mobilitesini ve günlük yaşam aktivitelerini artırmak, şişliği azaltmak hedeflenir. Bu amaçla tedavi protokolleri oluşturulmuştur. Bu protokollere uygun bir biçimde hareket edildiği takdirde hastaların yaşam kalitelerinde önemli derecede iyileşmeler saptanmıştır. Diz protezi ameliyatlarından sonra fizik tedavi ve rehabilitasyona, ortopedik cerrahın önereceği erken zamanda başlamakta fayda vardır.
Diz protezi ameliyat sonrası fizik tedavi protokolü
Cerrahi günü, solunum egzersizleri, ayak pompalama egzersizleri ve bandaj uygulamaları yapılır. Sementli (çimentolu) protez yapılınca hastalarının ameliyat sonrası hemen birinci gün walker (yürütücü) veya çift koltuk değneği ile fizyoterapist eşliğinde yürümesi istenir. Daha sonra tek bastona geçilir ve en geç 6. haftada bastonun da bırakılması önerilir.
Cerrahi sonrası 1-3. gün, izometrik quadriceps egzersizleri, ayak pompalama egzersizleri, düz bacak kaldırma egzersizi, pasif diz ekstansiyonu egzersizi, buz uygulamaları, kısmi/tam ağırlıkla walker yardımıyla yürüme ve yük aktarma egzersizleri yapılır.
Cerrahi sonrası 4-10. günler arası yukarıda açıklanan egzersizlere ek olarak pasif diz ekstansiyonunda germe egzersizleri, aktif/asistif quadriceps egzersizleri, bacak ve kalça kaslarına izotonik, izometrik egzersizler verilir ve diz açısının 90 dereceye gelmesi beklenir.
Cerrahi sonrası 2-6. haftalar arasında ise yukarıdaki programa ek olarak öne ve yana merdiven çıkma ve hamle egzersizleri öğretilir.
Cerrahi sonrası 7-12. haftalarda yine ek olarak fonksiyonel aktivitelere dönüş egzersizleri, çömelme egzersizleri, progresif yürüme programı öğretilir.
Cerrahi sonrası 14-26. haftalarda ise ek olarak yüzme, bisiklet, tenis gibi aktiviteler önerilebilir, ayrıca 105 derecelik diz bükülme açısı beklenmektedir.
Elektroterapi
Elektroterapi
Elektroterapi, elektrik, ışık, ısı ve ses enerjisinin değişik değerlerde uygulanması ile doku iyileşmesinin uyarıldığı tüm tedavi modalitelerini içerir. Elektroterapi denilince halk arasında elektrikli kas stimülasyonu akla gelse de, aslında sıcak-soğuk uygulamaları, traksiyon cihazı, parafin, ultrason gibi uygulamaların tamamı elektroterapi konsepti içine girmektedir.
Fizik tedavinin önemli kısmını oluşturan elektroterapi uygulamalarının temel amacı, ağrıyı ve kas güçsüzlüğünü ortadan kaldırmak, vücut işlevlerini iyileştirmektir. Elektroterapi cihazları, farklı terapötik dalga formları sunabilir. Bir elektriksel stimülasyon cihazı, tedavi alanına tutturulmuş elektrotlar içerir ve aktif hale getirildiğinde, cihazın elektrik enerjisi kasların kasılmasına neden olur. Bu kasılma vücudun aktivite sırasındaki doğal hareketini taklit eder ve kas atrofisini önler. Ayrıca beyne giden ağrı dalgalarını bloke ederek ağrıyı azaltır.
Klasik elektroterapi ajanları
TENS (Transcutaneous Electrical Nerve Stimulation): Klinikte en yoğun kullanılan uygulamalardan biridir. Deri yüzeyine yakın olan sinir dokunun ve reseptörlerin uyarılarak ağrının dindirilmesini amaçlar. Kişinin ağrı eşiğine uygun olarak ayarlanabilir. Ortalama 20-30 dk arasında uygulanır.
Ultrason: Fizik tedavideki asıl kullanım amacı mikro masaj etkisi ile dolaşımı arttırmak ve ağrıda azalma oluşturmaktır.
Yüzeysel sıcak ve soğuk uygulamalar (Hotpack-Coldpack): Yüzeysel ısıtıcılar kan dolaşımını arttırmaya, yumuşak doku elastiketini arttırmaya yönelik kullanılırlar. Ağrı azaltıcı ve dokun iyileştirme etkileri vardır. Yüzeyler soğuk uygulamalar ise genellikle inflamasyon durumlarında ağrıyı azaltmak, kas spazmını ve bölgesel metabolik aktiviteyi azaltmak amacı ile kullanılır. Ortalama uygulama süresi 20 dakikadır.
NMES (Neuro Muscular Electric Stimulation): Rehabilitasyon alanında yaygın olarak kullanılır. Kas atrofisini önler, dolaşımı artırıcı özelliği özelliği vardır.
İnfraruj: Yüzeyel kuru bir ısı ajanıdır. İlgili bölgeye dik konumlanarak ve 40-50 cm uzağa yerleştirilir. Doku elastikiyetini artırır. Kan dolaşımını arttırarak ağrı kesici etkisi vardır.
Manyetik alan tedavisi (magnetoterapi): Manyetik alan etkileşimine dayananan tedavi metodudur. Klinik çalışmalarda manyetik alanın antienflamatuar, antiödem ve aneljezik olarak başta lokomotor olmak üzere pek çok hastalıkta tedavi edici etkileri görülmaktedir.
Uygulamada dikkat edilmesi gerekenler:
Öncelikle uygulama bölgesi temiz olmalıdır. Açık yara ve kanamalı bölgeye uygulanmamalı, kalp pili veya beyin pili varsa asla kullanılmamalı ve tümör üzerine uygulanmamalıdır. Duyu kaybı olan hastalarda yanık riskine karşı çok sıcak, çok soğuk uygulanmamalı, ve işlem sırasında çok sık kontroller yapılmalıdır.-Epilepside dikkatli kullanılmalıdır. Çocuklarda ve kooperasyon bozukluğu olanlarda dikkatli Kullanılmalıdır.
Hangi hastalıklarda uygulanır?
Özellikle inme (felç) rehabilitasyonunda, spastisite ve kontraktür tedavisinde, hiç çalışmayan, denerve kasların atrofisinin önlenmesinde, hareketsizlikten kaynaklanan kas atrofisinin önlenmesi ve kas spazmlarının gevşemesinde kullanılır. Kronik ağrıda, travma sonrası ve cerrahi sonrası akut ağrılarda ağrının azaltılması için kullanılabilir. Ayrıca lokal kan dolaşımı ve akışının arttırılması, ameliyat sonrası derin ven trombozu önlenmesi ve yara iyileşmesinin kolaylaştırılmasında kullanılır. Skolyoz-kifoz gibi omurga deformitelerinde, bel ve boyun fıtıklarında, fibromyalji ve myofasyal ağrı sendromunda, bazı spor yaralanmalarında, karpal tünel sendromu gibi sinir sıkışmalarında, epikondilitler ve topuk dikeni ve plantar fasilitisde etkili olduğu bilinmektedeir.
Felç (İnme) Tedavisi
ve Rehabilitasyonu
Felç (İnme) Tedavisi
ve Rehabilitasyonu
Beyni besleyen kan damarlarının tıkanması veya kanaması neticesinde beynin dolaşımdan aldığı kan miktarı azalır ya da durur. Beyne yeterince kan ulaşmadığında, beyin yeterince oksijen veya besin almaz ve beyin hücreleri ölmeye başlar. Bir serebrovasküler hastalık neticesinde oluşan bu duruma inme denir. Genellikle iskemik ve hemorajik inme olarak iki çeşidi görülür.
İskemik inme
İskemik inme, tıkalı veya daralmış damarlar (arterler) nedeniyle oluşur. Tıkanan damarın kan götürdüğü bölgedeki beyin hücrekleri oksijen ve besin alamadıkları için fonksiyon göremezhale gelirler. Eğer bu tıkanıklık uzun sürerse bu hücreler ölmeye başlar. Bu nedenle iskemik inmenin tedavisinde asıl amaç, beyne bu sınırlı zaman içinde, yeterli miktarda kan akışını tekrar sağlamaktır.
Tedavi, pıhtıları parçalayan ve yeni pıhtı oluşmasını engelleyen ilaçların hastaya verilmesiyle başlar. Hastanede yapılacak bu tedavilerde, hekimleri tercihi doğrultusunda aspirin gibi antikoagulanlar ile doku plazminojen aktivatörleri (TPA) kullanılabilir. TPA, pıhtıların çözülmesinde çok etkilidir ancak, inme semptomlarının başlamasından sonraki ilk 3-4 saat içinde yapılması gerekir. TPA bazı durumlarda doğrudan beyindeki tıkanan artere uygulanabilir. Tıkanan damardaki pıhtı kateter ile fiziksel olarak çıkartılabilir. Anjiyoplasti işleminde ise daralmış bir arterin içine kateter ile girilerek orada küçük bir balon şişirilir. Daha sonra bu damar içine bir stent yerleştirilebilir. Bu, arterin tekrar daralmasını engelleyabilir.
Bazen boyun atardamarlarında, karotis arterlerde plak oluşumu gözlenebilir. Bu plaklardan kopan ve beyne giden parçalar beyin içinde damar tıkanmasına neden olabilir. Bu nedenle inme veya TIA (trans iskemik atak) riskini azaltmak için karotis arteri açılıp bu plak çıkartılabilir (karotis endarterektomi) ya da kateter yolu ile karotid artere müdahale edilebilir.
Hemorajik inme
Beyin kanama olması neticesinde hemorajik inme (felç) görülebilir. Tedavi, kanamayı kontrol etmeye ve beyin üzerindeki baskıyı azaltmaya odaklanır. Tedavi genellikle beyindeki basıncı azaltan ve genel kan basıncını kontrol eden, ayrıca nöbetleri ve kan damarlarının daralmasını (vazospazm) önleyen ilaçların alınmasıyla başlar. Kanamanın kaynağı tesbit edilebilirse bu çözülmeye çalışılır. Örneğin eğer bu kanama bir anevrizmaya bağlı ise cerrahi ya da endovasküler tedavisi yapılabilir. Anevrizma air atardamar duvarındaki adete bir baloncuktur ve cidarı ince olduğundan yırtılıp kanayabilirler. Anevrizmalar da hemorajik inmeye neden olduğunda, bir nöroşirurjiyen anevrizmanın tabanına küçük klipler yerleştirerek omu tamamen kapatabilir, kan akışını durdurmak ve anevrizmayı küçültmek için onu çıkarılabilir, ya da endovasküler olarak içi sarmallarla doldurulup tıkanabilir.
Bulgular
İnme semptomları çoğu kez uyarı vermeden aniden ortaya çıkar. Genellikle Hastanın şuuru açıkken konuşma güçlüğü, konuşulanı anlama güçlüğü, kusma ve kafa karışıklığı görülür. Şuur bozulabilir, koma gelişebilir. Özellikle vücudun bir tarafında yüz, kol veya bacak kısımlarını hareket ettirememe (felç) veya uyuşma, bir veya iki gözde görme sorunları, baş dönmesi ve koordinasyon eksikliği dahil yürüme güçlüğü ile mesane veya bağırsak kontrol sorunları (idrar ve gaita tutamama gibi) görülebilir.
Fizik tedavi ve rehabilitasyon
İnme, kalıcı fiziksel ve duygusal etkilere sahip olabilen, potansiyel olarak yaşamı değiştiren bir olaydır. Bir felçten başarılı bir şekilde kurtulma genellikle belirli tedavileri ve destek sistemlerini içerir. Rehabilitasyon, inme tedavisinin önemli ve devam eden bir parçasıdır. Rehabilitasyon çalışmaları akut dönemden hemen sonra başlar ve uzunca bir süre devam edebilir. Hastalık hakkında aile ve birey eğitimi önemlidir. Rehabilitasyonda amaç, hastayı mümkün olduğu kadar bağımsız bir hale getirmek ve topluma en erken sürede dönmesini sağlamaktır. Doğru yardım ve hasta yakınlarının da desteğiyle, felcin ciddiyetine bağlı olarak normal bir yaşam kalitesine kavuşmak genellikle mümkündür.
Rehabilitasyon programı birçok branştan uzmanın katıldığı uzun ve zorlu süreçtir. Fiziksel tıp ve rehabilitasyon uzmanı, nörolog, beyin ve sinir cerrahi uzmanı, ortopedist, iç hastalıkları uzmanı, psikiyatrist plastik cerrah, üroloji uzmanı, cinsel terapist, fizyoterapist, rehabilitasyon hemşiresi, iş uğraşı terapisti, ortez protez teknisyeni, psikolog, sosyal çalışmacı, konuşma terapisti ve diyetisyen rehabilitasyon programının kendilerine ait kısımlarında rol alırlar.
Rehabilitasyonun başında bilinç düzeyi, duyu ve motor değerlendirme, denge, yürüme değerlendirilmeli ve hedefler belirlenmelidir. Temel hedef kas ve eklem hareketleri ile fonksiyonu arttırarak günlük işlerin yapılmasını yada kolaylaştırılmasını sağlamak ve yaşam kalitesini artırmaktır. Pasif ve aktif eklem hareket açıklığı eğzersizleri, oturma ve ayakta durma dengesi, yürüme eğitimi, denge ve koordinasyon eğzesizleri klasik tedavinin temelini oluşturmaktadır. Çeşitli ortezler, baston ve yürüteçler kullanılabilmektedir. Kas sertliğini azaltmak için soğuk uygulama yapılabilmekte, çeşitli ilaç tedavileri uygulanabilmektedir. Hastaların inmeye bağlı gelişen kabızlık ve idrar kaçırma gibi problemleri de tedavi edilmelidir. Bunun için nöroürolojik destek, diyetisyen desteği, psikolojik destekler de çok önemlidir. Ayrıca gereken hastalarda solunum egzersizleri ve yutma tedavisi de yapılmalıdır.
Konuşma terapisi: Konuşmayı üretme veya anlama sorunlarına yardımcı olur. Alıştırma, rahatlama ve değişen iletişim tarzının tümü iletişimi kolaylaştırabilir.
Mesleki terapi: Mesleki (occupational) tedavide aslında hastanın evde ve yaşam çevresinde yaptığı günlük işleri ve uğraşıları kastedilmektedir. Bir kişinin banyo yapma, yemek pişirme, giyinme, örgü örme, yemek yeme, okuma ve yazma gibi günlük aktiviteleri gerçekleştirme becerilerini geliştirmesine yardımcı olabilir.
Destek grupları: Bir destek grubuna katılmak, bir kişinin inmeden sonra ortaya çıkabilecek depresyon gibi yaygın görülen zihinsel sağlık sorunlarıyla başa çıkmasına çok yardımı olabilir. Hastalar ortak deneyimlerini paylaşmaktan ve bilgi alışverişinde bulunmaktan çok yarar görmektedir.
İnmeyi önleme
Bir inmeyi önlemenin en iyi yolu, inmeyi tetikleyecek ve buna neden olabilecek nedenleri ortadan kaldırmaktır. Sağlıklı yemek yemek ve diyetin düzenlenmesi başta alınması gereken önlemlerdendir. Ilımlı bir kiloyu korumak ve düzenli egzersiz yapmak bu tedbiri çok daha ileriye taşıyacaktır. Tütün ve alkolden uzak durmak tabi ki tartışılmayacak temel yasaklardır.
Tıbbi açıdan, inme riskini azaltmak için, kan basıncı seviyelerinin normal aralıkta tutulması, varsa kalp hastalığı tedavisi alınması, kalp ritminin düzenli olmasının sağlanması, diyabeti yakın kontrol edilmesi ve yüksek kolesterol ve yağlardan uzak durulması gerekmektedir.
Diyet
Besleyici bir diyet yemek, bol miktarda sebzeler, tam tahıllar, fındık, tohumlar, baklagiller ve meyvelerden oluşur. Diyetteki kırmızı ve işlenmiş et miktarı ile kolesterol yapıcıları ve özellikle doymuş yağların sınırlanması gerekir. Ayrıca, sağlıklı tansiyon seviyelerini desteklemek için orta düzeyde tuz alımı da önemlidir.

Hidroterapi
Hidroterapi

Hidroterapi veya su tedavisi, suyu sağlık amacıyla kullanan tamamlayıcı bir tedavidir. Artrit ve fibromiyalji gibi kronik sağlık sorunları ve eklem ağrılarını su egzersizleriyle tedavi etmek ve soğuk veya sıcak duşlar veya banyolarla kas stresini hafifletmek gibi farklı hidroterapi türleri için birçok kullanım vardır. Su terapisi, değişen su basıncı, su akışı ile birlikte sıcak veya soğuk su kullanır. Amaç hem fiziksel hem de zihinsel semptomları hafifletmektir.
Hidroterapi, standart tedaviye tamamlayıcı bir terapi olarak çeşitli kullanımlara sahip olabilir. Hidroterapi için fizik tedavi tankları, yüzme havuzları, girdap kaplıcaları, saunalar, duşlar ve banyolar kullanılır. Her birini kullanma prosedürü tedavinin amacına bağlı olarak büyük ölçüde değişecektir. Bireye en uygun uygulamaları doktorunuz belirleyecektir.
Beklentiler
Ağrı tedavisi: Hidroterapi bir dizi fayda sağlayabilir. Ilık su kullanan kaplıca terapisinin, kas ve iskelet sistemi ve bağ dokularında kronik hastalıkları olan kişilerde önemli bir ağrı giderici etkiye sahip olduğu bilinmektedir. Ilık su, ağrı sinyallerini hafifletebilir, kasları gevşetebilir ve bölgedeki ağrıyı azaltarak kan akışını artırabilir.
Ruh haline etkisi: Fibromyalji sendromunda, suda egzersiz terapisinin kaygı ve depresyonu azalttığına dair çalışmalar vardır. Ek olarak, birçok kişide yüzmenin ruh halini iyileştirdiğini ve egzersiz yoluyla gerginliği gidermeye yardımcı olduğunu göstermektedir.
Artrit semptomları: Osteoartrit olan kişilerin 8 haftalık suda egzersiz yaptıktan sonra ağrı ve fonksiyonlarını iyileştirdiğine dair klnik çalışmalar mevcuttur. Romatoid artrit ilaçlarını devam ederken orta yoğunlukta suda egzersiz yapan kişilerin şikayetlerinde azalma olan çalışmalar mevcuttur.
Rahatlama hissi: Birçok hidroterapi şekli, hem fiziksel hem zihinsel olarak rahatlamaya yardımcı olur. Ilık su, rahatlamış bir zihin durumunu desteklerken kaslardaki gerginliği azaltmaya yardımcı olabilir.
Hamilelik ve hidroterapi: Hidroterapi, gebeliğin neden olabileceği genel ağrı ve sızılarda yardımcı olabilir. Bazı kişiler suda doğum sırasında ağrıyı azaltmak ve gevşemeyi desteklemek için hidroterapi yöntemlerinden fayda görmektedir.
Hidroterapi çeşitleri
Hisdoterapinin çeşidi kullanılan teknik ekipman ile ayarlanan, suyun ısısı, uygulanma şekli ve basıncı ile alakalı olarak değişir.
Su egzersizi: Genellikle özel ekipman kullanılarak bir havuzda gerçekleştirilen düşük etkili bir fiziksel aktivite şeklidir. İnsanların eklemlere fazla baskı yapmadan kasları çalıştırmasına ve kalp atış hızını yükseltmesine izin verir. Bu egzersizler, artritli veya fibromiyaljili kişiler ve düşme riski daha yüksek olan veya düşük etkili ortamda daha kolay egzersiz yapabilen yaşlı insanlar için uygundur.
Ilık su banyoları: Ilık su banyosunda ıslanmak bir hidroterapi şeklidir. Kişi ayrıca banyoyu geliştirmek için tuzlar ve mineraller, uçucu yağlar veya başka bileşenler ekleyebilir.
Sitz banyosu: Oturma banyosyu, ılık veya soğuk su kullanan sığ bir bayodur. Uygulayıcılar, kramplar veya hemoroid gibi sorunlardan kurtulmak için oturma banyoları önerebilirler.
Saunalar: Hem ıslak hem de kuru ısı saunalarının yanı sıra sıcak veya soğutmalı saunaları içerebilir. Bunlar, nemli veya kuru hava ile belirli bir sıcaklığa ayarlanmış bir odada oturmayı içerir.
Su devresi tedavisi: Su devresi terapisi veya kontrast hidroterapi, birkaç farklı hidroterapi biçiminden ardı ardına geçmeyi, genellikle dolaşımı teşvik etmek ve semptomları hafifletmeye yardımcı olmak için ılık ve soğuk su arasında geçiş yapmayı içerir.
Daldırma terapileri: Daldırma terapileri, bir kişinin rahatlamak için suya daldırılmasını içeren tedavilerdir. Sıcak banyolar, soğuk banyolar, soğuk dalgalanmalar, oturma banyoları, jet masajlı sıcak küvetler ve jakuzi banyolarını içerir.

Kafa Travması,
Beyin Hasarı ve Rehabilitasyon
Kafa Travması,
Beyin Hasarı ve Rehabilitasyon

Kafa travması darbe veya kazalar sonucunda oluşabilir. Çoğu kafa travmaları sekelsiz iyileşse de, kafa travması tedavisinde hastaların bir kısmı sekel ile iyileşir. Yani hastalarda, hastane tedavilerinden sonra kollarda ve bacaklarda kuvetsizlik ve duyu bozuklukları, görme ve konuşma bozukluklar gibi bazı fonksiyon kayıpları kalıcı olabilir. Bu nedenle hastaneden sonra da birtakım tedavilerin devam etmesi gerekebilir.
Beynimiz hasar aldığında neler gelişebilir
Vücudumuzun en narin ve kompleks organı olan beynimizin zarar görmesi diğer vücut yapılarından daha büyük ve kalıcı olabilmektedir. Birkaç saniyelik olay, bıraktığı hasarla yaşantımızı tamamen değiştirebilir veya sona erdirebilir. Hafif, orta ve şiddetli olmasına bağlı olarak travmalardan sonra görülebilecek durumlardan bazıları şöyledir. Bellek, algılama, anlama, odaklanma, sorun çözme, mantıklı düşünme gibi çok bilişsel fonksiyonlarda değişiklikler, felç, spastisite, kontraktür, denge ve koordinasyon bozukluğu, yutma güçlüğü, konuşma bozukluğu, epilepsi, depresyon, kişilik değişiklikleri, saldırganlık, şiddet ve kontrol kaybı gibi davranış bozuklukları, kabızlık, seksüel fonksiyonlarda kayıp ya da azalma, idrar ve gaita kontrolünde kayıp.
Travmatik beyin hasarının değerlendirilmesi
Derecelendirme ve prognozun tahmini için skalalar mevcuttur. Travmatik beyin hasarının hasta değerlendirmesinde skalaların yanında fonksiyonel bağımsızlık ölçümü (FBÖ) de yaygın olarak kullanılmaktadır. Kafa travmalarında rehabilitasyon programı darbenin şiddetine göre, kişinin aldığı tedaviye ve sonuçta kişinin normal motor gelişim evresinin hangi bölümünde olduğuna göre yapılır. Beslenme ve psikolojik değerlendirmeler için ayrı kriterler vardır.
Rehabilitasyon
Rehabilitasyon çalışmaları akut dönemden hemen sonra ve kronik dönemde de devam eder ve bazen yıllarca sürebilir. Hastalık hakkında aile ve birey eğitimi önemlidir. Rehabilitasyonda amaç, hastayı mümkün olduğu kadar bağımsız bir hale getirmek ve topluma en erken sürede dönmesini sağlamaktır.
Rehabilitasyon programı birçok branştan uzmanın katıldığı uzun ve zorlu süreçtir. Fiziksel tıp ve rehabilitasyon uzmanı, nörolog, beyin ve sinir cerrahi uzmanı, ortopedist, iç hastalıkları uzmanı, psikiyatrist plastik cerrah, üroloji uzmanı, cinsel terapist, fizyoterapist, rehabilitasyon hemşiresi, iş uğraşı terapisti, ortez protez teknisyeni, psikolog, sosyal çalışmacı, konuşma terapisti ve diyetisyen rehabilitasyon programının kendilerine ait kısımlarında rol alırlar.
Eğer hastaya genel bir rehabilitasyon programı çizilecek olursa başlıca şunları içerir: Rehabilitasyona akut dönemde, hatta hasta komada iken başlanmalı. Erken dönemde pasif eklem hareketleri ile kontraktür önlenmesi amaçlanır. Her iki saatte bir pozisyon vererek bası yarasının önüne geçilmiş olur. Spatisite gelişmemesi için gerekli ortez (el splinti, PAFO, gibi) uygulamalarından faydalanılır. Kas atrofisini önlemek için elektroterapi uygulamarı yapılabilir. Erken mobilizasyon çok önemlidir. Kas atrofisi, bası yarası, osteoporoz, kontraktür gibi komplikasyonlar en aza indirilir. Bunların dışında hastanın ve ailesinin mutlaka erken psikolojik destek alması gerekir.
İlerleyen dönemlerde mesane ve barsak eğitimi, solunum rehabilitasyonu, duyu çalışmaları, aktif asistif ve aktif rezistif egzersizlere geçilir. Yatakta oturma, dönme, ayağa kalkma çalışmaları, oturmada ayağa kalkma, adım atma, paralel barda yürüme eğitimi, merdiven inip çıkma eğitimi ve özel rehabilitasyon yöntemleri ile ince motor çalışmalar yapılabilir. İhtiyaca göre konuşma terapisi ve yutma terapisi de gerekebilir.
Konuşma terapisi: Konuşmayı üretme veya anlama sorunlarına yardımcı olur. Alıştırma, rahatlama ve değişen iletişim tarzının tümü iletişimi kolaylaştırabilir.
Mesleki terapi: Mesleki (occupational) tedavide aslında hastanın evde ve yaşam çevresinde yaptığı günlük işleri ve uğraşıları kastedilmektedir. Bir kişinin banyo yapma, yemek pişirme, giyinme, örgü örme, yemek yeme, okuma ve yazma gibi günlük aktiviteleri gerçekleştirme becerilerini geliştirmesine yardımcı olur.
Destek grupları: Bir destek grubuna katılmak, bir kişinin travmadan sonra ortaya çıkabilecek depresyon gibi yaygın görülen zihinsel sağlık sorunlarıyla başa çıkmasına yardımcı olabilir. Hastalar ortak deneyimlerini paylaşmaktan ve bilgi alışverişinde bulunmaktan çok yarar görmektedir.
Kalça Protezinde Rehabilitasyon
Kalça Protezinde Rehabilitasyon
Kalça protezi ameliyatlarının cerrahi başarısı yüksek olmakla birlikte, cerrahiden önce başlanan ve cerrahi sonrası da devam edilen rehabilitasyon süreci bu başarıyı arttırmaktadır. Ameliyat sonrası hastanın normal fonksiyonlarına dönmesi belli bir süreyi kapsadığı için hastanın ortopedik cerrah ve fizyoterapist tarafından takip edilmesi gerekir.
Ameliyat sonrası için öneriler
- Otururken, ayakta dururken veya yatarken bacaklarınızı çaprazlamayın.
- Vücudunuzu 90 dereceden fazla öne doğru eğmeyin
- Yatarken bacağınızı bel seviyesini geçecek şekilde yukarıya bükmeyin.
- Ayakta giyinmeyin. Sandalye ya da yatak kenarında giyinin.
- Giyinirken öne doğru eğilmeyin. Bunu önlemek için yardımcı cihazlar kullanın (uzun saplı ayakkabı çekeceği, çorap yardımcısı vb.)
- Pantolon veya çorap giyerken önce protezli taraftan başlayın. Soyunurken ameliyatlı tarafı en sona bırakın.
- Dik bir arkalığı olan, yüksek ve sert koltuklar kullanın. Yumuşak ve sallanan sandalyeleri, alçak tabureleri tercih etmeyin.
- Bir kerede 30-40 dakikadan fazla oturmayın.
- Ayaklarınız arasında daima 15 cm mesafe olsun birleştirmeyin.
- Sandalyeden kalkarken kalçanızı sandalyenin kenarına kadar kaydırın ve destek için kolçakları veya koltuk değneğini kullanarak kalkın.
- Bacak bacak üstüne atmayın.
- Tuvalet yaparken yükseltici kullanın. Tuvalete oturduğunuzda dizlerinizin kalça seviyesinden aşağıda olduğuna emin olun.
- Merdiven çıkarken üstteki basamağa önce sağlam bacağınızı atın yukarı çıktıktan sonra protezli tarafı yanına getirin.
- Merdiven inerken önce protezli bacağı aşağı indirin, sonra sağlam tarafı yanına getirin.
- Yüksek yatak tercih edin. Ameliyatlı tarafınıza yatmayın. Yatarken bacak arasına yastık yerleştirin.
Ameliyat sonrası yolculuk önerileri
- Uçak yolculukları pıhtı atması (venöz tromboembolizm) açısından risk faktörüdür. Cerrahi sonrası erken dönemde uçak yolculuğu önerilmemektedir. Risk hareketsizlikten ve basınçtan kaynaklanır.
- Araba yolculuğundaysanız 2 saatte bir arabayı durdurup yürüyüş yapın.
- Baldır kaslarına yönelik egzersiz yapın.
- Diz altı varis çorabı giyin.
Cerrahi sonrası fizyoterapi ve rehabilitasyon
Egzersiz programına genellikle cerrahi sonrası birinci gün başlanır. Alt ekstremite geniş kas gruplarına (quadriceps, hamstring, gluteal kaslar) izometrik egzersiz verilir. Derin ven trombozu (DVT) oluşmaması için erken dönemde mobilizasyon, venöz dönüşü sağlamak için saat başı ayak bileği pompalama egzersizi önerilir. Taburculuk sonrası rehabilitasyon programı daha yoğun devam eder. Hasta ayrıntılı değerlendirmeye alındıktan sonra program hastanın problemlerine göre şekillendirilir.
Protezli tarafa ağırlık verme protokolü
Verilecek ağırlığın miktarı ameliyatın niteliğine göre ve komplikasyon risk düzeyine göre cerrah tarafından belirlenir. Çimentolu fiksasyonlar daha erken ağırlık vermeye uygundur. Cerrahi sonrası erken dönemde yürüme yardımcısı olarak yürüteç kullanımı güvenlidir. Yürüme yardımcısı bırakılması 6 hafta sonunda gluteus medius kas kuvvetine göre karar verilir.
Spora dönüş
Cerrahın tarifi ile olacaktır. Genellikle cerrahi sonrası üçüncü ve altıncı aylar düşük ve orta düzeyli aktivitelere dönebilir. Ancak darbe içeren aktivitelerden uzak durulmalıdır.
Kinezyolojik Bantlama
Kinezyolojik Bantlama
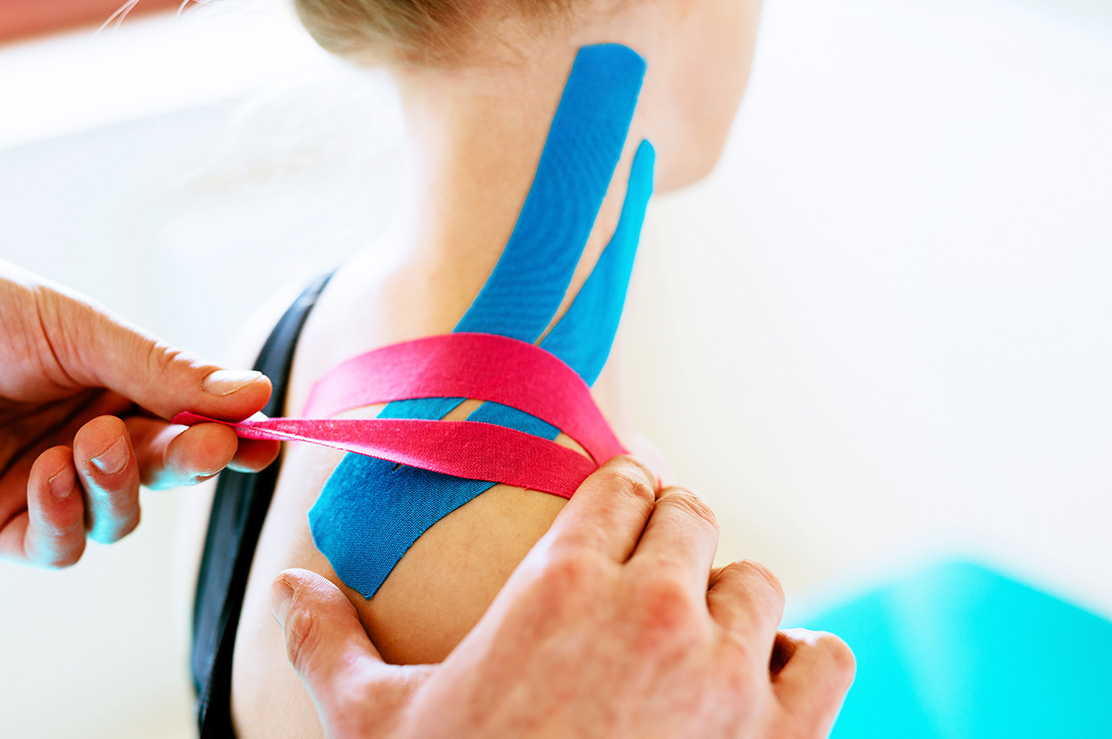
Kinezyolojik bantlamanın birkaç önemli yönü vardır. İlk olarak, cilt ve altındaki tendonlar, kaslar ve eklemler arasındaki hatalı etkileşimleri düzelterek vücudunuzun etkilenen kısmındaki devreyi sıfırlamaya yardımcı olur. Bunu yaparak kas gücünüzü ve aktivitenizi geliştirebilirsiniz. İkincisi, kinezyolojik bantlama beyninize gönderilen ağrı reseptörlerini de engeller. Beyniniz size acı çektiğinizi söyleyen mesajları almadığında, etkilenen bölgedeki kaslar gevşeyecek ve kas spazmları riski azalacaktır.
Kinezyolojik bantlama nasıl fayda sağlayacak?
Kinezyolojik bantlamayı tedavi planımıza dahil etmenin en büyük avantajlarından bazıları şunlardır;
Ağrıyı hafifletmek: Kinezyolojik bantlamanın en büyük faydalarından biri ağrı kesici etkisidir. Ağrı reseptörlerini bloke ederek, beyniniz arttık etkilenen bölgeden acı verici mesajlar almaz ve sonuç olarak kaslar gevşer. Bu, daha fazla hareketlilik, daha hızlı iyileşme ve daha rahat bir tedavi süreci sağlar.
Şişliğin azalması: Yaralanma, ameliyat veya vücudumuzun belirli bir bölümünün basit bir şekilde aşırı kullanımı da şişmeye neden olabilir. Kinezyolojik bantlama, cilt ve altındaki dokular arasındaki basıncı sınırlandırarak şişmeyi azaltmaya yardımcı olur. Bu, herhangi sıvı birikiminin serbestçe hareket etmesini sağlar ve etkilenen bölgenin daha kolay hareket etmesini sağlar.
Dengeleyici eklemler: Bazı koşullar eklemlerin yerinde kalmasını zorlaştırabilir. Kinezyolojik bantlam, bu eklemlerin stabilize edilmesi ve desteklenmesine yardımcı olurken, yine de amaçlanan hareket aralıkları etrafında hareket etmelerine izin verirler.
Skar dokusunu yöneltme: Bu, bir yaralanma, cerrahi veya başka bir travma türü meydana geldikten sonra özellikle yaygın bir tedavidir. Kinezyolojik bantlama, skar dokusuna çok ihtiyaç duyulan bir esneme sağlayabilir, bu da hareket sinyallerinin iletişimini kolaylaştırır ve böylece hareketliliğimizi artırır.
Hangi hastalıklarda kullanılır?
Kinezyolojik bantlama, en çok spor yaralanmaları, skar dokularının tedavisinde, kas spazmlarında, yumuşak doku ödemi tedavisinde, tendinit, bursit, plantar fasitis, topuk dikeni, eklem burkulmaları, epikondilitler, karpal tünel sendromu, bel ve boyun fıtıkları, fibromyalji ve miyofasyal ağrı sendromu gibi pek çok patolojide kullanılabilir.

Kısıtlayıcı zorunlu
hareket tedavisi
Kısıtlayıcı zorunlu
hareket tedavisi

Zorunlu kullanım hareket tedavisi geçirdiği rahatsızlıklar sonucunda vücudunun belirli bir bölümünü kullanamayan kişilerin, sağlam vücut tarafları engellenerek fonksiyon kaybı olan vücut kısımlarının kullanılmasının teşvik edildiği bir tedavi yöntemidir. Bu kişilerde felç olan taraf vücudun genellikle sağ veya sol yarısıdır. Bu terapi yöntemi sıklıkla üst ekstremite yani kol, dirsek, el ve parmaklar bölgesindeki zayıflıkların tedavi edilmesi için kullanılır.
Etki mekanizması
Zorunlu kullanım tedavisinin etki mekanizmasının mantıksal kökeni Jean-Baptiste Lamarck’ın zürafalar üzerine üretmiş olduğu fikre dayanmaktadır. Lamarck zürafaların boyunlarının diğer tüm hayvalardan daha uzun olmasını “kullanılan organlar gelişir kullanılmayanlar körelir.” şeklinde açıklamıştır. İşte zorunlu kullanım tedavisinin etki mekanizması da buna dayanmaktır.
Nörolojik rahatsızlıklardan dolayı hastalar fonksiyonu bozulmuş olan ekstremitelerini (uzuv) kullanmak için olağandan fazla enerji harcar ve zamanla bu ekstremitesini kullanmamaya başlar. Bu durumda da yukarıdaki teorinin tersi devreye girer. “yani kullanılmayan işlev zayıflar.” Hastaların fonksiyonel olarak aktif olmamasıda hastanın kortikal temsil alanını küçültmektedir. Zorunlu kullanım tedavisinin etki mekanizması bu kortikal alan ve gelişmeyen nöral yolları geliştirmek üzerinedir. Yoğun olarak kullanımın hastalara sağlayacağı duyusal girdilerle kortikal alan ve nörol yollar geliştirilerek kortikal plastisite ve adaptif reorganizasyon başlatılmaya çalışılır.
Beklentiler nelerdir?
Zorunlu kullanım terapisi ile hastaların fonksiyonel hareket kapasitesi artar, yaşam kalitesi artar, beyin organizasyonu gelişir, denge ve hareket kabiliyeti artar, konuşma olumlu olarak etkilenir, fantom ağrısında azalma olur.
Nasıl uygulanır?
Zorunlu kullanım tedavisi hastanın sağlam tarafının günde minimum 4 saat süreyle kısıtlanarak felçli ve etkilenmiş vücut tarafının kullanmasına yönelik aktiviteler tekrarlı olarak uygulanır. Hastaya yaptırılacak aktiviteler karmaşık ve belirli zorlukta olarak seçilir. Tedavi sırasında çeşitli materyaller kullanarak aktiviteler çeşitlendirilebilir. Çocuk hastalar için sevdiği oyuncaklar kısıtlama terapisinde tedavi materyali olarak kullanılır. Hastaların yapması gereken aktiviteler fizyoterapistler tarafından hastalara öğretilir ve aile gözetiminde hastaların yapması istenir. Hastalar için yapması gereken genel bir aktivite protokolü yoktur. Aktiviteler hastaların fonksiyonel yetersizliğine göre özel olarak fizyoterapist tarafından belirlenir.
Olumsuz etkileri olabilir mi?
Zorunlu kullanım terapisinin olumsuz etkileri genellikle kısıtlanan sağlam taraf ile ilgilidir. Sağlam tarafın uzun süreli kısıtlanmaların sonrasında sağlam tarafta fonksiyon kaybı olabilir. Sağlam tarafta eklem hareket açıklığından azalma ve sağlam tarafta deri problemleri olabilir. Hastalar, kısıtlanma sonrasında fonksiyonel becerileri azalacağı için hayal kırıklığı ve özgüven kaybı yaşayabilirler.
Tedaviyi etkileyebilecek faktörler
Hastanın yaşı, hastanın tanısı, hastanın mental durumu, hastanın duyusal ve motor hasarı, hastanın asıl rahatsızlığına ek diğer sorunlarının varlığı, hastanın bimanuel hareketlerdeki simetri, hastanın vücudundaki lezyonun yeri, hastanın hasar olan tarafının dominant yani günlük hayatta kullandığı tarafının olup olmadığı gibi durumlar zorunlu kullanım hareket terapisini etkileyebilir.
Lenf Drenajı ve
Lenfödem Tedavisi
Lenf Drenajı ve
Lenfödem Tedavisi
Lenfatik sistemdeki sıvı, vücut dokularından atık ve toksinlerin atılmasına yardımcı olur. Kalp, kan damarlarından sürekli olarak kan pompalarken, lenfatik sistem sıvıyı lenf damarlarından geçirmek için düz kasların hareketine ihtiyaç duyar. Lenf sıvısının normal akışı kesintiye uğrarsa, vücudun belirli bir bölgesinde, genellikle kollarda veya bacaklarda lenf sıvısının birikmesine ve doku şişmesine neden olabilir. Bu duruma lenfödem denir.
Lenf dolaşımının görevini yapamadığı durumlar, enfeksiyonlar ve lenf nodlarının kanser sebebiyle alınması sonucunda lenfödem gelişebilir. Lenfödem tedavisinde lenf direnaj masajı ve bandajlama yöntemleri uygulanır. Sonrasında inen ödemi muhafaza etmek için lenfödem çorabı önerilir. Birde cerrahi sonrası gelişen ödemi azaltmak için lenf direnaj masajı uygulanır.
Manuel lenf drenajı
Lenfatik masaj, şişliği azaltabilir ve lenfatik sistemdeki dolaşımı iyileştirebilir. Lenfatik masaj genellikle dekonjestif lenfatik tedavi (DLT) adı verilen bir tedavi programının bir parçasını oluşturur. Bu tedavi, lenfatik drenaj masajı, kompresyon giysileri, egzersiz programları ve cilt bakımını kapsamaktadır.
Hangi durumlarda kullanılır?
Lenfatik masaj, lenfödem, fibromyalji, şişme veya ödem, bazı cilt rahatsızlıkları, yorgunluk, uykusuzluk, stres, sindirim problemleri, artrit ve migren gibi hastalıklarda kullanılabilir.
Kimlere uygulanmaz?
Konjestif kalp yetmezliği, kan pıhtılaşmaları, böbrek sorunları, enfeksiyonlar veya dolaşım sorunları varsa lenfatik masaj yapmamalıdır. Lenfatik masaj öncesi doktor değerlendirmesi önemlidir.
Menisküs Rehabilitasyonu
Menisküs Rehabilitasyonu
Menisküs yırtığında cerrahi geçirmeyen, konservatif tedavi için gelen hastalarımız için iyileşmeyi etkileyen birçok faktör bulunur. Her hastanın ihtiyacı farklıdır. Hastanın yaşı, eklem hareket açıklığı, kas kuvveti, yırtığın akut ya da kronik olması, başka hastalıklarının bulunması, önceden geçirilmiş cerrahi operasyonu bulunması, yırtıktan önce fonksiyonel durumu önemlidir.
- Ağrı, ödem ve enflamasyon kontrolü (sıcak-soğuk modaliteler, Efa ajanları, bandajlama, farmakolojik tedavi)
- Tam hareket açıklığının kazanılması (germe egzersizleri)
- Menisküse binen yükü azaltmak için diz çevresi kaslara kuvvetlendirme egzersizleri
- Denge egzersizleri
- Enduransı arttırmak için egzersizler (düşük ağırlık sık tekrar)
- Yürüyüş eğitimi
Menisküs tamiri sonrası rehabilitasyon
Menisküs yırtığında hasta cerrahi geçirdiyse geçirilen cerrahiye yönelik ayrı tedavi protokolleri uygulanır. Rehabilitasyon programı daha yavaş ilerler. Tamir olan dokuyu aşırı zorlamaktan korumak gerekir.
- İlk 4 hafta: soğuk uygulama, ağrıya yönelik EFA ajanları, kuadriseps femoris kasına elektrik stimülasyonu, ayak bileği pompalama egzersizleri, izometrik egzersizler, kapalı kinetik halka, dört yönlü düz bacak kaldırma, patella mobilizasyonu, çift koltuk değneği ile ağırlık taşıtarak yürütme yapılabilir.
- 6.hafta brace bırakılır. 6.haftadan sonra hafif düz koşu ile başlayıp, normal koşuya ilerleme, 8 şeklinde koşular, proprioseptif ve denge egzersizleri yapılabilir.
- 16.hafta sonrası spora dönüş olabilir.
Menisektomi sonrası rehabilitasyon
Menisküs tamamen çıkarıldığı için daha hızlı rehabilitasyon yapabiliriz. Korumamız gereken dokular daha azdır.
- Ağrı, ödem için soğuk uygulama, Efa ajanları, tam ağırlık taşıma, kuvvetlendirme ve endurans egzersizleri, denge ve propriosepsiyon egzersizleri ile yürüyüş eğitimi yapılabilir.
- 3.haftadan sonra spora dönüş olabilir.

Serebral Palsi Rehabilitasyonu
Serebral Palsi Rehabilitasyonu

Serebral palsi (cerabral palsy, CP), hamilelik, doğum veya erken çocukluk döneminde beyin dokusuna verilen hasardan kaynaklanan ilerleyici olmayan herhangi bir sakatlığı tanımlamak için kullanılan genel bir terimdir. Beyin dokusunun anormal gelişimi veya yaralanması, kaslara giden sinir sinyallerini bozar ve bu nedenle hareketlerde, duruşta ve koordinasyonda zorluklara neden olur. Serebral palsi, beynin herhangi bir kısmındaki herhangi bir hasarı kapsar ve bu nedenle bulgular, semptomlar ve tedavi, kişiye bağlı olarak önemli ölçüde değişir.
Serebral palsiye rehabilitasyon yaklaşımları
Serebral palsili çocuklarda birçok sorun bir araya gelerek aile ve çocuk için yaşamı güçleştirebilir. Bu nedenle problemlerin iyi bir şekilde tanımlanması çok önemlidir. Ancak bilimsel ve bilinçli yaklaşım serebral palsili çocuğun daha bağımsız bir yaşama kavuşmasını sağlayabilir. Serebral palsili çocuğun klinik tablosu, lezyonun nedenine, lezyonun şiddetine, şekline ve diğer komplikasyonların olup olmadığına bağlı olarak çocuktan çocuğa farklılık gösterir. Bu nedenle her çocuğun tedavi ve rehabilitasyon programı farklılık içerir. Serebral palsili çocuklarda görülen problemlerin en aza indirilmesi ve onların topluma kazandırılması çok yönlü bir rehabilitasyon programı ile sağlanabilir. Ailenin eğitiminden, çocuğun fiziksel çevresinin düzenlenmesine kadar bir dizi sorun hesaba katılmak ve rehabilitasyonun alanı içine dahil edilmek zorundadır.
1. Nörogelişimsel tedavi yaklaşımı (Bobath tedavisi)
Farklı pozisyonlarda günlük yaşamdaki durumlarla bağlantılı olarak hareket ve postür kontrolü geliştirilmeye çalışılırken, çocuğun kişisel gelişimine göre planlanma yapılmaktadır. Fonksiyon içinde hareketi aktive etmek ve günlük yaşam içinde uygulamaları sürdürmek günümüz Bobath yaklaşımının temel anlayışıdır. Tonusu düzenleyici ve aktif hareketi ortaya çıkarmaya yönelik pozisyonlamalar ve duyu-motor aktiviteyi artırıcı uyaranlar kullanılır.
Bobath yaklaşımı dahilinde serabral palsili çocuklarda temel problemin postüral kontrol, hareket ve koordinasyonda bozukluk olduğu düşünülmesine rağmen, nöromusküler problemlerin, kişisel özellikler, genetik, motivasyon, algı-motor deneyimler, çevresel gereklilikler ve nöral iyileşme düzeyi ile yakından ilişkili olduğu belirtilmektedir.
2. Duyu bütünleme
Duyu bütünleme, günlük hayatta kullanılmak üzere vücudumuzdan ve dış dünyadan alınan bilginin beyin seviyesinde organize edilerek kullanılır hale getirilmesi işlemine verilen isimdir. Duyu bütünleme aslında beyinin gündelik fonksiyonlarındandır. Beyin; duyuları birleştirmek, duyusal girdiyi işlemek ve organize etmek görevlerini yapar. Beyin fonksiyonlarının çalışmaya başlaması için dışarıdan bir ‘duyu’ girişi, uyarısı olması gerekir.
Duyu bütünlüğü fonksiyon bozukluğu, duyu girdisi ve motor yanıt arasındaki akışın bozulmasıdır. Doğumdan önce, doğum sırasında ve doğumdan kısa bir süre sonra meydana gelebilir. Duyu nöronları beyne yeterli bilgi sağlayamaz. Bu sebeple motor nöronlar, vücuda doğru davranış oluşturması için yeterli bilgi gönderemez.
3. Zorunlu kullanım hareket terapisi (constraint-induced movement therapy)
Zorunlu kullanım hareket terapisi (ZKHT), nörolojik disfonksiyonu olan hemiparezili hastalarda üst ekstremite (kollar) fonksiyonunu tekrar kazandırmaya odaklı oldukça yeni, ümit verici bir tedavi yaklaşımıdır. Sağlam ekstremite kullanımını kısıtlama ve paretik (güçsüz) ekstremiteyi gün içinde kullanmaya zorlama prensibine dayanır.
4. Kinezyolojik bantlama
Standart bant ve teyp uygulamaları eklem ve kas yapılarını desteklemekle birlikte eklem hareketlerinde ve fonksiyonel aktivitelerde kısıtlamaya yol açmaktadır. Kinezyolojik bantlama propriosepsiyon ve mekanoreseptörler üzerindeki etkisi, kas güçlendirici etkisi ve kas tonusunu düzenleyici etkileri nedeniyle nörolojik hastalıkların rehabilitasyonunda diğer tedavilerle birlikte kullanılmaya başlanmıştır. Uygulamalarda postüral dizilimin düzgünlüğünü sağlamak, zayıf kas gruplarını desteklemek, hipotonik veya hipertonik kas gruplarını kontrol etmek ve bu şekilde oturma dengesini iyileştirmek ve hastaların işlevsellik düzeylerini arttırmak amaçlanmaktadır. Serebral palsi konusundaki uygulamaların özellikle postüral kontrolü sağlamaya yönelik yaklaşımları kapsamaktadır.
5. Manuel terapi
Manuel terapi ellerle yapılan tedavi demektir. Eklemlerdeki hareket kısıtlılıklarını düzeltmek geriye dönüşümlü fonksiyon bozukluklarını gidermek amacıyla, yalnızca elleri kullanarak yapılan bir tedavi yöntemidir.
6. Ayna terapisi
Beyni yeniden eğitmek, öğrenilmiş paraliziyi ortadan kaldırmak için ayna kutusu kullanılmış. Hasta, sağlam elini bir bölmeye yerleştirerek aynaya bakarken, her iki elini hareket ettirdiğini hayal ettiği ayna simetrik hareketler yapar. Hasta aynada sağlam elinin yansımasını, fantom ekstremitenin hareketi gibi algılar. Böylece ağrıya yol açan döngü kırılmaya çalışılır. Ayna terapisi inme sonrası ihmal ve paralizilerde de kullanılmaktadır. Ayna terapisinin temelinde ayna nöronlar prensibi bulunmaktadır. Beyindeki nöronların %20'sinin ayna nöron olduğu düşünülmektedir. Bu nöronlar sağ sol ayrımı gibi lateralizasyon algısından sorumludur.
7. Fonksiyonel egzersizler
Ayaktan çocuklarda aerobik ve anaerobik kapasiteyi ve kuvvet antrenmanını birleştiren spesifik fonksiyonel aktivitelerle ilgili eğitimin genel fiziksel uygunluğu, aktivitelerin yoğunluğunu ve yaşam kalitesini önemli ölçüde iyileştirdiği gösterilmiştir. Statik bisikletler veya koşu bandı üzerindeki eğitim programlarının yürüyüş ve kaba motor gelişimi için faydalı olduğu gösterilmiş ancak spastisite veya anormal hareket paternleri üzerinde herhangi bir etkisi olduğu gösterilmemiştir.
8. Hippoterapi
Serebral palsili çocuklarda kas tonusu, hareket aralığı, denge, koordinasyon ve postüral kontrolü içeren kaba motor fonksiyonunun motor engellilik derecesini azaltabilen terapötik at sırtında binme ile iyileştiği gösterilmiştir.
9. Serebral palsi için ortez
- Ayağın düşmesini önlemek ve yürümeye yardımcı olmak için ortezler
- Uyum sağlamak ve kontraktürleri önlemek için gece ve gündüz dinlenme atelleri
- Hizalamayı, propriyosepsiyonu ve yürüyüşü iyileştirmek için tabanlıklar
- Bacak uzunluğu farklılıklarına, hizalamaya ve hareketliliği iyileştirmeye yardımcı olmak için ayakkabılarda değişiklik
- Seri alçılama, spastisiteye bağlı kontraktürü yönetmede kullanılan ve en etkili olan yaygın bir tekniktir. Seri döküm, daha fazla eklem hareketi sağlamak için özel bir tekniktir. İşlem, sıkı olan, yarı sert, iyi yastıklı bir döküm ile hareketsizleştirilmiş bir eklem veya eklem içerir. Seri döküm, hareket açıklığı düzeldikçe tipik olarak her 1-2 haftada bir tekrarlanan alçı uygulamalarını içerir.

Üç Boyutlu
Skolyoz (Schroth) Tedavisi
Üç Boyutlu
Skolyoz (Schroth) Tedavisi

Skolyoz, omurganın üç boyutlu deformitesidir. Tedavi edilmediğinde kişiyi yaşam boyu sürecek sırt ve bel ağrısı, ileri deformitelerde solunum yetmezliği, fazla efor gerektiren aktivitelerde yetersizlik ve bedenini normal postürlü bireylere göre eğri hissetmesi nedeniyle gelişen depresyon hali beklemektedir.
Skolyoz tedavi yöntemleri nedir?
Skolyoz tedavisinde, korse tedavisi, egzersiz tedavisi (Schroth yöntemi) ya da cerrahi tedavi kullanılır. Karar aşamasında ilk önce hasta, tüm vücut postür analizi yapılarak, duruş pozisyonlarında önden arkadan ve yanlardan değerlendirilir. Daha sonra aynı değerlendirme yürürken yapılır ve her iki ayak basma fazları, sol ayakta dengede durma ve basma fazları, her iki sias yürüme fazında eşitsizlikleri ve yürüme fazında omuz eşitsizlikleri incelenir. Aynı değerlendirmeler ders çalışırken, uyurken, telefon başında, çanta taşırken de yapılır.
Üç boyutlu Schroth yöntemi nedir?
Schroth yöntemi, 1921 yılında kendisi de skolyoz olan Katharina Schroth tarafından bulunan, önce Almanya’da, günümüzde ise tüm dünyada yaygınlaşan bir egzersiz konseptidir. Skolyozun üç boyutlu bir deformite olması sebebine dayanarak oluşturulan Schroth yöntemi, bozulmuş vücut dengesini tüm düzlemlerde yeniden düzeltmeyi amaçlar. Dengesiz duruşun düzeltilmesi ve düzeltilmiş duruşun günlük yaşamda devamının sağlanmasını başlıca hedeftir. Hastaya, rulo havlular, çeşitli ağırlıklarda kum torbaları, uzun çubuklar ve ayak yükselticiler gibi yardımcı aparatlarla pozisyonlamalar yaparak germe ve nefes egzersizleri başlanır.
Schroth metodunun temel prensipleri nelerdir?
Rotasyonel solunum, skolyozdan etkilenen göğüs kafesinin tekrar düzeltilmesi için kullanılır ve Schroth yönteminin en önemli yapı taşıdır. Nefes tekniği, eğriliğin şekline ve yönüne göre özel olarak belirlenmektedir. Bunun dışında, pelvik düzeltme, core stabilizasyon, doğru posizyonlama, uygun mobilizasyon, masaj, germe uygulamaları yapılır ve simetrik farkındalık odaklı günlük yaşam eğitimi verilir.
Skolyozun tipine ve yönüne göre omurgayı olması gereken hatta yaklaştıracak pozisyonlar bazı materyaller (havlu, pirinç torbası, silindir vb.) kullanılarak öğretilir. Pozisyonlamalar öğretildikten sonra basitten zora doğru egzersizlere başlanır.
Schroth yönteminde hedefler nelerdir?
Bu yöntemde önemli hedeflerden ilki postural duruşun düzeltilmesidir. Bunun yanında postural dengenin sağlanması ve doğru nefes tekniklerinin öğretilmesi amaçlanır. Yetişkin dönemde vücut algısının iyileşmesinde ve ağrıların azalmasında da etkilidir. Cerrahi planlanan hastalar, cerrahi öncesi bu yöntem için değerlendirilir. Cerrahi sonrası hastaların adaptasyonu kolaylastırmak amacıyla yapılır.
Manuel Terapi ve Osteopati

Duyu Bütünleme Tedavisi
Duyu Bütünleme Tedavisi

Duyu bütünleme terapisi nedir?
Duyusal bütünleme terapisi, çocukların belirli uyaranlara alışmalarına yardımcı olmak için çok çeşitli duyusal girdileri içeren ve çevrelerine uyum sağlamalarına ve tepki vermelerine olanak tanıyan bir terapötik programdır. Terapi, tedavi planı geliştirmenin temeli olarak ebeveyn görüşmelerini, sağlık geçmişini, testleri ve klinik gözlemi kullanarak çocukların çevrelerine karşı mevcut hassasiyetlerinin bir değerlendirilmesiyle başlar. Bu ilk taramadan sonra, terapist çocuğa duyusal girdiye organize yanıtları teşvik etmek için gerçekleştirmesi için belirli aktiviteler verir. Eğlenceli bir aktivite olarak gizlenmiş bu tekrarlayan süreç, çocuğun kendi kendini düzenlemeyi öğrenmesine ve belirli duyusal girdilerle rahat olmasına yardımcı olmayı amaçlamaktadır.
Süreç, görme, işitme, koku, dokunma ve tatma gibi geleneksel beş duyuya odaklanırken, terapistler ayrıca vestibüler işlemeye (çocuğun dengede durmasına ve yerçekimine karşı durmasına yardımcı olan bilgi) ve propriyosepsiyona (bir çocuğun anlamasına yardımcı olan bilgiler) odaklanır.
Duyusal bütünleme terapisi, tamamlayıcı ve alternatif tıp (CAM) tedavisi olarak sınıflandırılır, çünkü oldukça popüler olmakla birlikte, fayda sağladığı bilimsel olarak kanıtlanmamıştır. Popülerliği nedeniyle ve etkinliğini kanıtlamak için yeterli sayıda kanıt bulunmamasına rağmen, birçok mesleki terapi programı ve rehabilitasyon programlarının bir parçası olarak duyusal bütünleme terapisi sunmaktadır. Duyu bütünleme terapisi uygulanacağı zaman bir tedavi programının tamamını oluşturmamalıdır. Daha büyük, kanıta dayalı bir terapötik programın bir parçası olmalıdır. Duyusal entegrasyon terapisi, öncelikle bebekler veya çok küçük çocuklarda uygulanır.
Duyusal işlem bozukluğunun belirtileri
- Belirli dokulara, yiyeceklere veya seslere karşı isteksizlikler
- Dokunmaya veya çevresine aşırı veya düşük hassasiyet
- Oturmaktan veya ayakta durmaktan kaynaklanan huzursuzluk veya rahatsızlık
- Davranışsal zorluklar veya uyaranlara karşı uygunsuz fiziksel tepkiler
- Çok yüksek veya düşük fiziksel aktivite seviyeleri
- Kararlılık veya düşük benlik saygısı
- Koordinasyon zorlukları
- Konuşma gecikmeleri
- Bir görevi tamamlamak için gereken hareketlerle ilişkilendirmede sorun
Duyusal entegrasyon terapisinin öncülü, belirli çocukların belirli duyusal girdiler (belirli dokular, tatlar veya sesler gibi) tarafından aşırı uyarılması veya yetersiz uyarılması veya duyusal uyarıcı arama davranışlarına sahip olmasıdır. Duyu Bütünleme Terapisi duyusal işleme güçlüğü çeken çocukların doğru duyusal tepkileri sağlamak için duyularını yeniden düzenlemek ve beyindeki yanlışlıkları işlemek için terapiye sahip olmalıdır. Çünkü bu tür sınırlamaların ayrı bir bozukluktan mı kaynaklandığı yoksa diğer gelişimsel ve davranışsal bozuklukların (nörolojik işlev bozukluğu, otizm spektrum bozuklukları, dikkat eksikliği veya hiperaktivite bozukluğu, gelişimsel koordinasyon bozuklukları ve çocukluk anksiyetesi bozuklukları gibi) ayırt edici özelliği olup olmadığı açık değildir.
Duyu bütünleme terapisi hedefleri
- El göz koordinasyonunu ve motor planlama becerilerini artırmak
- Duruş, yürüyüş ve dengenin iyileştirilmesi
- Geliştirilmiş dil edinimi
- Artan sosyalleşme, güven, dikkat ve duygusal düzenleme ve esenlik
- Azalan huysuzluk, huzursuzluk, korku, hayal kırıklığı ve uygunsuz duygusal görüntü
- Fiziksel ve bilişsel işlevi geliştirin, öğrenme kapasitesini artırın

Kayropraksi
Kayropraksi

Kayropraksi, omurganın manuel ayarlanması veya manipülasyonu yoluyla tedaviye vurgu yaparak nöromüsküler bozuklukların tanı ve tedavisine odaklanan manuel tıp bilimidir. Kayropraksi pratiği, ağrıyı azaltmaya, hastaların işlevselliğini geliştirmeye ve aynı zamanda sırt ağrısı tedavisi için egzersiz, ergonomi ve diğer tedaviler yoluyla kendi sağlıklarını nasıl açıklayabilecekleri konusunda eğitmeye çalışır. Bu tekniğin ortak amacı, eklem iltihabını çözme ve ağrıyı azaltma genel hedefleri ile eklem fonksiyonunu restore etmek veya arttırmaktır. Bazı yaklaşımlar bir miktar güç (omurga manipülasyonu) kullanırken, diğerleri daha yumuşaktır (omurga mobilizasyonu).
Temel inançlar ve hedefler
Sinir sistemi ve omurga arasındaki yakın ilişkiye odaklanır ve aşağıdaki inançları vardır:
- Omurganın biyomekanik ve yapısal düzensizliği sinir sistemini etkileyebilir.
- Birçok koşul için, kayropraktik tedavi omurganın yapısal bütünlüğünü geri yükleyebilir, hassas nörolojik doku üzerindeki baskıyı azaltabilir ve sonuç olarak bireyin sağlığını iyileştirebilir.
- Kayropraktik tedavisi ile normal omurga hareketliliğini yeniden sağlamak amaçlanır.
- Kayropraksi pratiğinde baş ağrısı, boyun ağrısı, sırt ağrısı, bel ağrısı ve siyatik ağrısı vardır.
Kayropraktik manipülasyon türleri
Çoğu kayropraktsi tekniğinin ortak amacı, eklem iltihabını çözme ve ağrıyı azaltma genel hedefleri ile eklem fonksiyonunu restore etmek veya arttırmaktır. Bazı yaklaşımlar bir miktar güç (omurga manipülasyonu) kullanır, yüksek hızlı düşük genliklidir. Diğerleri daha yumuşaktır (omurga mobilizasyonu), daha az kuvvetli bir ayarlama veya eklemi tolere edilebilir bir hareket aralığı boyunca, düşük hızlı düşük genlikli tekniktir.
Spinal dekompresyon teorisi
Spinal dekompresyon, omurgaya çeşitli teorik faydalar sağlamak amacıyla uygulanan bir traksiyon terapisidir. Hem traksiyon hem de dekompresyon tedavisi, ağrıyı hafifletmek ve dejenere veya fıtıklaşmış diskler için en uygun iyileşme ortamını teşvik etmek amacıyla uygulanır. Bu tedavi ile dejenere veya fıtıklaşmış disk malzemesinin geri çekilmesini veya yeniden konumlandırılmasını teşvik etmek için negatif bir intradiskal basınç oluşturur. Ayrıca diskte, iyileştirici besin maddelerinin ve diğer maddelerin diske akmasına neden olacak düşük bir basınç oluşturur.
Kraniosakral Osteopati
Kraniosakral Osteopati
Kraniosakral osteopati öncelikle, kafatası içindeki anatomik ve fizyolojik mekanizmaların incelenmesi ve hastalıkların önlenmesi ve tedavisi için bir tanı ve tedavi yöntemleri içeren bir sistem de dahil olmak üzere bir bütün olarak vücutla olan ilişkileri ile ilgilidir. Başın ve diğer vücut kısımlarının somatik işlev bozukluğunu tedavi etmek için kullanılır.
Kraniosakral osteopati’nin önemli bir bileşeni, kranial kemiklerin, sakrumun, dural zarların, merkezi sinir sisteminin ve beyin omurilik sıvısının hareketi olarak ortaya çıkan birincil solunum mekanizmasıdır. Birincil solunum mekanizması, vücuttaki iki fazlı ritmik bir döngü olan kraniyal ritmik dürtü ile eşzamanlıdır. Bu da eylemin her aşaması ile dinamik bir metabolik değişimi temsil eder. Kranial osteopati, başın ve vücudun geri kalanının somatik işlev bozukluklarını ele almak için manuel kuvvetin nazikçe uygulanmasını içerir, daha sonra birincil solunum mekanizmasının manipülasyonu ile hastayı etkiler.
Önemli bir kraniyal osteopati tekniği dördüncü ventrikül (CV-4) tekniği, doku ve sıvının hareketini arttırır ve kafatasının dikişlerinin manipülasyonu yoluyla otonomik yanıtın esnekliğini geri yükler. Bu tekniği gerçekleştirmek için, operatör kafatasının oksiputunun yanal açılarına yaklaşır. Bu eylem, beyin omurilik sıvısını doğal kanallardan dağıtan ve genel olarak vücudun doku sıvılarını düzenleyen zemini ve tavanını yaklaşık olarak dördüncü ventrikülün kapasitesini azaltır. Dördüncü ventrikül tekniğinin, sempatik sinir sisteminin tonunu azaltabilen ve sıvı değişimini artırabilen rahatlatıcı etkilere sahip olduğu klinik çalışmalarla kanıtlanmıştır. Kranial osteopati tedavisi sonrası otonom sinir sistemi fonksiyonlarında, kan akış hızı ve görsel fonksiyonlardaki değişiklikler çalışmalar ile gösterilmiştir.
Kraniosakral osteopati, baş ağrıları, sinüs problemleri, kulak ile ilgili problemler, çene problemleri ve baş dönmesi tedavisinde kullanılabilir.

Manuel Terapi
Manuel Terapi

Manuel terapi, kelime anlamı olarak el ile yapılan tedavi demektir. Manuel terapi ile sinir-kas-iskelet sisteminin durumu değerlendirilir ve hastanın normal hareket ve fonksiyona tekrar dönmesi için özel teknikler uygulanır. Asıl amaç, eklemlerin etrafındaki aşırı gergin ve kilitlenmiş durumdaki dokuların açılmasıyla ağrı, sertlik ve tutukluğun giderilmesidir. Manuel terapi ile hastanın toleransı doğrultusunda, duyduğu ağrı sınırında ve fizyolojik sınırlarda yapılan hareketlerle iyileşme hızlandırılmaktadır. En çok bel ve boyun problemlerinin tedavisinde kullanılmaktadır.
Antik çağlarda Hipokrat, Galen gibi bilim adamları bu tedavi yöntemini kullanmışlardır. Modern tarihi ise 1900'lü yılların başında Andrew Taylor Still tarafından uygulanmıştır. Cyriax, Kalternborn, Mulligan, McKenzie, Maitland manuel tedavi tekniklerini geliştiren fizyoterapistlerdir. Ülkemizde 2000’li yıllarda kullanımı artmaya başlamıştır.
Manuel terapi teknikleri
Manuel terapide manipulasyon, mobilizasyon ve kas teknikleri vardır. Manipulasyon, hastaya uygun pozisyon verildikten sonra, ani bir hareketle hasarlı bölgeyi harekete geçirme esasına dayanır. Hızlı yanıt verir, etkisi genellikle uzun süreli değildir. Ani ve sert hareketleri içerir. Mobilizasyon ise daha yavaş ve kontrollü hareketleri içerir, etkisi daha uzun sürelidir. En çok bel ve boyun problemlerinin tedavisinde kullanılmaktadır. Bunların dışında myofasial teknikler, post-izometrik gevşeme, germe, traksiyon ve fonksiyonel egzersizler de kullanılır.
Manuel terapiyi kimler yapabilir?
Manuel terapi için hastanın öncelikle mutlaka doktor veya fizyoterapist tarafından değerlendirilmesi gerekir. Gerekli laboratuvar ve radyoloji tetkikleri yapılmış olmalıdır. Hareketin yönü, süresi ve fizyolojik sınırlar içinde olması önemli olduğundan uygulamanın mutlaka eğitim almış uzman tarafından yapılmalıdır. Eğitimli olmayan kişiler tarafından yapılan uygulamalarda, ciddi yan etkilerin ortaya çıkma ihtimali vardır. Manuel terapi ülkemizde, bu konuda özel eğitim almış olan fiziksel tıp ve rehabilitasyon uzmanları, fizyoterapistler ve pratisyen hekimler tarafından uygulanmaktadır.
Hangi durumlarda kullanılır?
Bel ve boyun rahatsızlıkları başta olmak üzere, kas iskelet sistemini ilgilendiren birçok hastalığın tedavisinde kullanılmaktadır. Faset eklem sendromu, bel ve boyun fıtıkları, ağrılı kas ve yumuşak doku sendromları, kireçlenme, tenisçi dirseği, cerrahi sonrası oluşan eklem harekeket kısıtlılığı, donuk omuz, migren ve gerilim tipi baş ağrısı bunlardan bazılarıdır.
Tümör, enfeksiyon, travmatik ve patolojik kırık-çıkıklar, kemik erimesi, iltihaplı romatizmal hastalıklar, akıl hastalığı olanlara yapılmamalıdır.
Uygulama süresi ve sayısı
Tedavi yapılan hastalığa göre seans sayısı ve süresi değişebilmektedir. Ortalama uygulama süresi 45-60 dk arası, seans sayısı ise 5-7 seans olabilmektedir.

Osteopati
Osteopati

Kanada Osteopati Derneği geleneksel osteopati’yi “Ağrı ve dengesizliğin nedenlerini tedavi ederek vücuttaki işlevi geri kazanmayı amaçlayan doğal bir ilaç olarak tanımlamaktadır”. Bu hedefe ulaşmak için Osteopatlar palpasyonunun kalitesine ve inceliğine güvenir ve dokuların konumu, hareketliliği ve kalitesi ile çalışır. "Doğal tıp" terimi genellikle osteopatik tedaviyi karakterize etmek için bir çeşit şemsiye terim olarak kullanılır, çünkü bu tıp dalı vücuda hiçbir şey (ilaçlar gibi) eklemez veya ondan bir şey çıkarmaz (cerrahi). Osteopatinin arkasındaki ana fikir, biraz uzman yardımı ile vücudun kendini iyileştirebilmesidir.
Osteopatinin amacı, ağrı ve dengesizliğin başlıca nedenlerini bularak ve ele alarak vücuttaki işlevi eski haline getirmektir. Vücudun yapısı ve işlevi arasında ayrılmaz bir ilişki vardır. Amaç, vücudun yapılarına pozisyon, hareketlilik ve canlılığı geri kazandırmak ve daha doğal, sağlıklı bir duruma geri dönmesini sağlamaktır. Bu çalışmanın merkezinde bedenin kendini düzenleme ve iyileştirme gibi doğuştan gelen bir yeteneğe sahip olduğu felsefesi vardır. Bu sürecin anahtarı, vücut sıvılarının engelsiz dolaşımıdır. Bu hayati sıvılar vücudun hormonlar, enzimler ve salgıları, bağışıklık ve iltihap önleyici faktörler, sinirsel uyarılar, besin elementleri ve oksijen gibi çözünmüş gazlar gibi yaşamı sürdüren bileşiklerin çoğunu taşır. Ayrıca, sindirim ve hücresel solunumun iki ürününün çıkarılması ve atılması için bir ortam görevi görürler. Bu süreçler en iyi şekilde gerçekleştiğinde, vücut sağlık ve zindelik için çok daha büyük bir kapasiteye sahiptir.
Osteopati tarihi
Osteopati mesleği 1874'te Andrew Taylor adlı bir Amerikalı tarafından kuruldu. Vücudun kendini düzenleme ve iyileştirme kabiliyetindeki en önemli faktörün, vücudun doğal sıvılarının engelsiz akışı olduğunu ve bu akış engellendiğinde hastalık ve disfonksiyonun meydana geldiğini fark etti. Bu, şifa felsefesinin pratik uygulaması, zamanının başlıca hastalıklarının (tüberküloz, tifo, pnömoni, dizanteri vb.) ve kas-iskelet sistemi şikayetlerinin tedavisinde başarılı oldu. Yazılarının birçoğunda, şifa felsefesinden kaynaklanan iki ana teknik tanımladı. Bu tekniklerden birincisi, insan iskeletindeki kemiklerin konumuna odaklanırken, ikincisi, vücuttaki kan damarlarına ve sinir merkezlerine göre organların yerleştirilmesine odaklandı.
Günümüzde bu iki yaklaşım “osteoartiküler uyum” ve “visseral normalizasyon” olarak bilinir. İlk osteopati okulunu 1892’de Missouri’de açtı. Osteopati 1917’de Still’s öğrencisi Martin Littlejohn’un izniyle Avrupa’ya yayıldı. Littlejohn, bugün hala var olan İngiliz Osteopati Okulu’nu kurdu.
Osteopatik tedaviler
Osteopati, yapısal veya yapısal olmayan engelleri gidermeye odaklanır. Yapısal engellerin bazı örnekleri arasında kas çekmeleri veya yanlış hizalanmış eklemler bulunur. Yapısal olmayan engellerin bazı örnekleri, fiziksel adaptasyonlara (örneğin nefes tutma) neden olan stres tepkilerini içerir.
Paryetal osteopati: Vücuttaki eklemler, kemikler, kaslar, bağlar ve fasyaların tedavisini kapsar. Kısıtlanmış eklemlerin fizyolojik hareket açıklığını düzelterek eklemlerin serbestleştirilmesine ve aynı zamanda eklemin çevresini saran yumuşak dokuların da tedavi edilmesi anlamına gelmektedir.
Visseral osteopati: Visseral (iç) organlar ve onları tutan bağlar, damarlar, lenfatik sistem ve sinirleri kapsar. Organların hareketleri, vegetatif sinir sistemi, arter, ven ve lenf sistemleri, fasyal yapılar, bağlar ile paryetal ilişkiyi değerlendirilerek teşhis ve tedavi yapılır. Organların hareketlerdeki küçük kısıtlamalar bile, organlarda dolaşımın bozulmasına, lokal veya genel sorunlara sebep olabilmektedir. Organlardaki hareket kısıtlılıklarının nedenleri, öncelikle enflamasyona sebep olan süreçler, ameliyatlar, beslenme bozuklukları gibi alışkanlıklardır.
Kraniosakral osteopati: Kraniosakral sistem, yüz ve başın da dahil olduğu, vücutta var olduğu kabul edilen hareket sistemidir. Yüz ve kafatasında var olan eklemler bu hareketlere izin verirler. Kraniosakral osteopati beyni ve omuriliği saran ve kuyruk sokumuna kadar devam eden duramaterin hareketliliğinin artırılmasıdır.
Osteopatinin kullanıldığı hastalıklar
Osteopati ile, bel, boyun, sırt ağrısı ve fıtıkları, migren ve gerilim tipi baş ağrısı, fibromyalji ve miyofasyal ağrı sendomu, skolyoz, kifoz gibi postür bozuklukları, ameliyat sonrası ağrı ve yapışıklıkların giderilmesi, kabızlık, ishal, idrar kaçırma, hazımsızlık, gaz, karın ağrısı, spastik kolon, pitozis ve hazım organlarının fonksiyon bozuklukları, bebeklerde yutkunma, kusma bozuklukları, stres ve sinirsel gerginlikler, kronik yorgunluk, cinsel disfonksiyonlar, uyku problemleri, alerjik ve kronik hastalıklar, nevralji, spor yaralanmaları, artroz ve nörodejeneratif hastalıklara (Alzheimer, Parkinson, vb) yardımcı olunabilir.

Paryetal Osteopati
Paryetal Osteopati

Paryetal osteopati, kasların, eklemlerin, kemiklerin ve bağ dokularının (kıkırdak ve tendonlar) problemlerini çözmeye odaklanır. Kas iskelet sisteminden kaynaklanan ağrı ve disfonsiyonların tedavisinde kullanılır. Kısıtlanmış veya kilitlenmiş eklemlerin fizyolojik hareket açıklığını düzelterek, eklemlerin serbestleştirilmesine ve ağrının azaltılmasına yardımcı olur.
Paryetal osteopati, omurga tekniklerini, eklem manipülasyonunu, yumuşak doku terapisi, rehabilitasyon egzersizleri ile birleştirerek, hastalarına ağrı kesici, hareket ve optimal fonksiyon sağlar. Bu tedavi yöntemi ağrıyı hafifletmenin, şişmeyi azaltmanın, hareket kısıtlamasının azaltmanın, hareket aralığını iyileştirmenin ve eklemleri harekete geçirmenin bir yolu olarak kullanılır.
Bu yöntem, bel, boyun, sırt ağrısı ve fıtıklarında, migren ve gerilim tipi baş ağrısında, fibromyalji ve miyofasyal ağrı sendomunda, skolyoz, kifoz gibi postür bozukluklarında, ameliyat sonrası ağrı ve yapışıklıkların giderilmesinde ve spor yaralanmalarında kullanılabilir.

Psikonöroimmünoloji
Psikonöroimmünoloji

Klinik psiko-nöro-immünoloji yaklaşımı, beslenme tıbbı tarafından desteklenen psikoloji, nöroloji, endokrinoloji, immünoloji, evrimsel biyoloji ve epigenetik alanlarındaki en son gelişmelere dayanmaktadır.
Klinik psikonöroimmünoloji, vücut sistemlerinin birbirleriyle nasıl etkileşime girdiğine bakan bilimsel bir disiplindir. Zihniniz ve bedeniniz ayrılmaz bir şekilde biyokimyasal ve sinir sistemi yolakları ile bağlantılıdır. Evrimsel bir bakış açısıyla, hayatta kalmak için programlandığımızdan hem mevcut ortamınız hem de geçmiş deneyimleriniz bağışıklık sisteminiz ve sağlık düzeyiniz üzerinde bir etkiye sahip olacaktır. Hastalığa giden yol izlendiğinde, en uygun sağlığa giden yol izlenebilir.
Kronik stres, anksiyete ve düşük ruh halinin oluşturduğu bağışıklık reaksiyonu çok uzun süre devam ederse, bağışıklık sisteminin başka bir dalı devreye girebilir ve bu da otoimmün hastalık, alerji, kronik yorgunluk, sindirim bozuklukları ve depresyon gibi semptomlarla kendini gösterebilir.
Klinik psikonöroimmünoloji, evrimsel biyoloji ve antropolojiye sıkı sıkıya bağlıdır ve bu, yaşam tarzınızın genlerinizin davranışını nasıl etkileyebileceğine dair somut cevaplara izin verir. Bu epigenetik bilimi olarak bilinir. Hastalıkların sadece %2-5'i genetiktir, yani sağlığınız üzerinde en büyük etkiye sahip olan epigenetik (yaşam tarzı) faktörlerdir. Bu nedenle sağlıklı bir yaşam sürmek ve kronik hastalığın üstesinden gelmek elimizde. Genleriniz belirli bir duyarlılığı gösterebilir, ancak yaşam tarzınız hasta olup olmayacağınızı belirler ve psikonöroimmünoloji aradığınız cevapları sağlayabilir.
Psikonöroimmünolojik bazı öneriler
Günlük sağlıklı kalmada, ilaçlara güvenmekten öncelikle beslenme beslenme tedavisi planlanmalı. Anksiyete, depresyon, korku veya öfkeyi azaltmaya veya basitçe sizi sıkışmış hissettiğiniz bir yerden çıkarmanıza yardımcı olacak teknikler uygulanmalı. Bağışıklık sistemi için bilinen bir yararı olan egzersiz alışkanlığı edinilmeli. Bağışıklık sisteminizin nasıl çalıştığına ve derin öğrenme süreci yoluyla geri dönüş yoluna dair daha derin bir anlayış edinilmeli.
‘Derin öğrenme’ süreci nedir?
Hasta sağlığı ve rahatsız edici etki mekanizmalarına biyokimyasal ve sinir sistemi yollarını açıklamak için kullanılan bir tekniktir. Gerekli bir davranış değişikliğini harekete geçirmenizi sağlamak için tasarlanmıştır. Gelecekteki sağlığınız için, aktif bir çözüm odaklı pozitif beklentiyle, kendinizi sağlık probleminizin ortasına yerleştirebilmenizi sağlamaktır. Sorularınız yanıtlanacak, belirtiler, risk faktörleri, bozulmuş vücut süreçleri ve bunların nasıl iyileştirilebileceği açıklanacak. Optimal sağlık yoluna aktif olarak katılmaktır.
Kullanıldığı hastalıklar
Klinik psikonöroimmünolojinin kullanıldığı hastalıklar arasında fibromyalji, romatizmal hastalıklar, otoimmün hastalıklar, depresyon, obezite, otizm, bazı mide hastalıkları, diyabet, migren ve osteoporoz sayılabilir.
Visseral Osteopati
Visseral Osteopati
“Viscera” kelimesi, böbrekler, karaciğer ve bağırsaklar gibi vücudun iç organlarını ifade eder. Bu nedenle, visseral terdavinin arkasındaki fikir, doğru iç işlevi ortaya çıkarmak için vücudun farklı kısımlarını hafifçe hedeflemektir. Visseral tedavinin eşsiz bir yönü, sadece vücudun ağrılı bölgelerini değil, aynı zamanda sorunun köküne ulaşmak için tüm vücudu bir bütün olarak değerlendirmesidir. Esas olarak, visseral tedavi vücudun doğal uyum sağlama ve kendini sağlığa kavuşturma yeteneğini yeniden oluşturmasına izin verir.
Viseral tedavi, idrar kaçırma, migren, kabızlık, ishal, hazımsızlık, gaz, karın ağrısı, kronik kas ve iskelet ağrısı, endometriozis, spastik kolon, zihinsel ve duygusal bozukluklar gibi çok çeşitli farklı fiziksel durumlara etki edebilir.
Beyin Cerrahisi
Beyin Cerrahisi
Ameliyatları Nelerdir
Beyin Cerrahisi
Ameliyatları Nelerdir
Beyin cerrahlarının uzmanlık alanlarına, beyin, kafatası, omurga, omurilik ve periferik sinirlerin cerrahi hastalıkları girer.
Beyin ameliyatları
Beyin tümörleri, beyin kanaması ve beyin damarsal hastalıkları ve anevrizmaları, kafa travması, beyin absesi gibi ameliyatlar genellikle kraniotomi denen bir yöntemle, kafatasını açarak beyin dokusundaki patolojiye ulaşarak ameliyatı gerçekleştirir. Bu ameliyatlar genellikle genel anestezi altında yapılır. Pek çok ameliyatta cerrahi mikroskop kullanılır. Bu sayede ameliyat yapılan alanda çok daha detaylı bir görüş saplanarak mikrocerrahi yöntemlerle yapılabilir. Hidrosefali ameliyatlarında beyinde fazla sıvı birikmiştir. Bu sıvı beyinden vucudun batın gibi bir boşluğuna şant konarak aktarılabilir. Parkinson gibi hareket bozukluklarında beyin pili takılabilir. Bu ameliyat genellikle lokal anestezi altında olur.
Pediatrik beyin ameliyatları
Pediatrik beyin cerrahisi, çocuklarda görülen beyin cerrahi hastalıklarının tanı ve tedavisi ile ilgilenir. Bunlar arasında doğumsal anomaliler, omurga ve omurilik ve bel sorunları, gergin omurilik sendromu, ayrık omurilik ile kafatası şekil bozuklukları yer alır. Pediatrik beyin tümörleri de pediatrik nöroşirurjinin konuları arasına girmektedir. Hidrosefali gibi hastalıklar da beyinde biriken fazla sıvı, beyinden vücudun batın gibi bir boşluğuna şant konarak aktarılabilir. Ameliyatların hemen tamamı genel anestezi altında yapılır.

Beyin Cerrahisinde Açık ve
Kapalı Ameliyatlar
Beyin Cerrahisinde Açık ve
Kapalı Ameliyatlar

Beyin cerrahisinde beyin, omurga, omurilik ve periferik sinir ameliyatlarında cerrahi teknik, ameliyatları yapılma şekline göre halk arasında açık ve kapalı cerrahi olarak isimlendirilmiştir. Akademik olarak daha küçük bir cilt insizyonu ve daha az sağlıklı doku hasarı ile yapılan operasyonlara minimal invazif cerrahi denmektedir. Burada cerrahi sahaya tüp ekartörler vasıtası ile ulaşılıp mikroskop yardımı ile yada endoskop kameraları ve tüpleri ile ulaşılarak az doku hasarı ile ameliyat yapılabilir. Burundan dirilerek beyinde hipofiz tümörü ameliyatı, endoskopik yada mikroskopik boyun bel ve sırt fıtığı ve dar kanal ameliyatları bunlara örnektir.
Avantaj ve dezavantaj
Bazı hastalıklar o kadar büyük yer tutar ve tedavi etmesi o kadar teknik zorluk içerir ki, ameliyatı en geniş şekilde yapmak, geniş bir görüş alanına sahip olmak ve pek çok anatomik bölgeyi kontrol etmek gerekebilir. Bu durumlarda büyük, açık geniş cerrahiler kaçınılmazdır.
Bazı ameliyatlarda minimal invazif, diğer bir değişle “kapalı cerrahiler” mümkündür. Bunun avantajı ameliyat daha küçük kesiden yapılır, dolayısıyla doku iyileşmesi daha çabuk olur, daha az kanama beklenir, hastanede kalış süresi daha azdır ve ağrının daha az olması beklenir. Ancak açık cerrahiye göre cerrahın görüş alanı genellikle daha kısıtlıdır.
Açık ameliyatlar
Aslında “açık cerrahi” olarak adlandırılan cerrahi tipi klasik cerrahi ameliyatlarını tanımlamaktadır. Genellikle gerektiği kadar cilt kesisi ile cerrahi alana ulaşılır. Takiben ameliyat yapıldıktan sonra tüm katlar ve cilt kapatılır. Beyin ameliyatlarında patolojiye beyne hasar vermeden ulaşmak bazen o kadar zordur ki, en geniş şekilde açıp ameliyatı yapmak için birçok zor teknik tarif edilmiştir. Bu teknikler ile bu en zor ameliyatları yapmaya alışkın tecrübeli cerrahlar, ne mutlu ki bu geniş açılışları kullanırlar.
Beyinde açık ameliyatlar kraniotomi adlandırılan işlemle uygulanır. Burada cilt kesisinden sonra kafatası kemiğinin bir kısmı çıkarılır. Beyinde patolojik alana ulaşılır. Ameliyat pek çok zaman mikrocerrahi teknikleri ile mikroskop kullanılarak yapılır. Daha sonra kapanış sırasında kemik tekrardan yerine konularak ana kemiğe sabitlenir. Üzerine doku katları ve cilt dikilerek kapatılır.
Kapalı ameliyatlar
Kapalı cerrahi olarak bilinen ameliyatlar daha çok küçük cerrahi kesilerden yapılan ameliyatlar olarak bilinir. Bu ameliyatların genellikle bir tüp içinden yapılması, bir kamera ile görüntülenmesi, hastanın hemen hastaneden taburcu olması beklenir. Beyindeki kapalı ameliyatlara transsfenoidal veya endoskopik hipofiz ameliyatları, endoskopik 3. ventrikülostomi ameliyatı, anevrizmaların tedavisinde kullanılan endovasküler tedaviler dahildir.

Beyin Cerrahisinde Genel ve
Lokal Anestezi
Beyin Cerrahisinde Genel ve
Lokal Anestezi

Beyin cerrahisinde de ameliyatlar hem genel hem de lokal anestezi altında yapılabilir. Ameliyatın genel yada lokal anestezi altında yapılması ameliyatın yapılacağı anatomik bölgeye, ameliyatın tekniğine, ameliyat süresine, hastanın ek hastalığı varlığına ve psikolojik durumuna bağlı olarak karar verilir.
Beyin cerrahisinde ameliyatların büyük çoğunluğu genel anestezi altında uygulanır. Beyin cerrahisinde Parkinson, distoni, esansiyel tremor gibi hareketl bozukluklarının tedavisinde, derin beyin stimülatörü (DBS, beyin pili) uygulamasında, kafa cildindeki ve kemiğindeki bazı tümörlerin tedavisinde, stereotaksik biyopsi alınmasında, bazen de beyin tümörleri cerrahisinde lokal anestezi kullanılabilir. Hastanın motor fonksiyonlarını, yaşamsal fonksiyonları ve beyinde ameliyat yapılan bölge ile ilgili fonksiyonları daha iyi takip etmede çok faydası olabilir.

Beyin Pili
(Derin Beyin Stimülatörü, DBS)
Beyin Pili
(Derin Beyin Stimülatörü, DBS)

Parkinson, distoni ve esansiyel tremor nörodejeneratif hastalıklardır. Bu hastalıklarda hareketi düzenleyen merkezlerde olan bozulma vardır.
Belirtiler
Hastalıkların ilk belirtileri vücudun farklı yerlerinde hareket zorlukları veya istemsiz hareketler, titremeler, yürüyüşün zorlaşması, tutukluk, konuşma bozuklukları ve yutma zorluğu olabilir. Bu hastalıklar genellikle nöroloji doktoru tarafından verilen ilaç tedavileri ile kontrol altında tutulurlar. Bazen hastalar ilaç tedavisine yanıtsız hele gelebilir. Hastalar medikal tedaviden fayda görmediğinde cerrahi tedavi uygulanabilir.
Cerrahi tedavi
Cerrahi tedavide amaç beyinde fonksiyonu bozuk olan yerlere pil takılarak hastaların şikayetlerini azaltmak ve kullandığı ilaçları kesmektir.
“Beyinde bozukluk olan belirli merkezlere elektrotlar takılarak merkezlerin uyarılmasına yönelik ameliyat yapılabilir. Ameliyat başlamadan hastaların kafasına çerçeve takılarak manyetik rezonans görüntüleme yapılır ve pil takılacak noktalar planlanır. Takiben hastalarda kafada iki küçük kesi ile kafa kemiğinde küçük delik açılır. Elektrotlar bu küçük deliklerden planlanan noktalara yerleştirilir. Ameliyat sırasında hastalar nöroloji doktoru tarafında muayene edilerek en uygun beyin alanı konfirme edilir. Sonra ise bu elektrotlar pilin bataryasına bağlanır ve pil göğüsde ciltaltına yerleştirilir. Ameliyattan sonra muayene ile pilin ayarları yapılarak hastaların tedavi ve takip edilir. Pillerin 4-7 sene içerisinde ömrü bittiğinde kısa bir ameliyatla, elektrotlar değiştirilmeden, göğüsde cilt altındakı bataryası değiştirilir.

Beyin ve Sinir Cerrahi Uzmanının
Alanında Hangi Hastalıklar Vardır?
Beyin ve Sinir Cerrahi Uzmanının
Alanında Hangi Hastalıklar Vardır?

Beyin cerrahisi, vücuttaki en kompleks anatomiye sahip organlar olan beyin, omurilik ve uzantıları ile vücuda dağılarak diğer organlara giden periferik sinirlerin cerrahi hastalıklarının tanı ve tedavisi ile ilgilenen bölümdür. Bunu yaparken kafatası ve omurga kemiklerinin hastalıkları ve cerrahi tedavisi de beyin cerrahinin asıl konuları arasındadır.
Beyin hastalıklarından cerrahi tedavi ihtiyacı doğuran hastalıklara kafatası kırıkları, kafatası kemik tümörleri, beyin kanamaları, beyin tümörleri, beyin damar hastalıkları, beyinde sıvı toplanması (hidrosefali), beyinin ve kafatasının doğumsal kusurları, beyin enfeksiyonları, Parkinson, distoni, esansiyel tremor gibi hareket bozuklukları ve epilepsi dahildir. Bu hastalaıkların bir kısmı medikal tedavi yapılırken, bu tedavinin yetersizliği ortaya çıkınca cerrahi tedaviye gereksinim duyabilir. Bazı hastalıklar da sadece cerrahi yolla tedavi edilmelidir.
Omurilik cerrahisine omurilik tümörleri, omurilik kanalı içinde yer alan kistler (araknoid kist gibi) omurilik zarlarının tümörleri, omurilik enfeksiyonları, omurilikte sıvı toplanması (siringomyeli ve hidromyeli) ve omurilik üzerine yerleştirilen ağrı pili ameliyatları dahildir. Omurga hastalıklarından cerrahi tedavi gerektirenlere boyun sırt ve bel fıtıkları, omurga kanalının muhtelif yerlerinde darlıklar, omurga kırıkları, skolyoz ve kifoz gibi omurganın şekil bozuklukları ve eğrilikleri, omurga enfeksiyonları (tüberkülüz, pott hastalığı gibi), omurga tümörleri, sakrum tümörleri ve omurganın doğumsal kusurları dahildir.
Periferik sinir hastalıklarına el bileği, dirsek, diz çevresi gibi vücudumuza dağılan sinirlerin sıkışmasıı ve tümörlerinin cerrahisi tedavisi de beyin cerrahinin alanına girer.
Beyin cerrahisi, bu hastlalıkların tanısını koymak için öncelikle hastasını detaylı muayene eder. Daha sonra gerekliliğe göre rontgen, manyetik rezonans (MR) görüntüleme, bilgisayarlı tomografi (BT), anjio, elektroensefalografi (EEG), elektromyografi (EMG) ve diğer tanı yöntemleri gerekebilir.
Beyin cerrahi bazen ilaç tedavisi ya da yardımcı tedavi yöntemler için algoloji, nöroloji, fizik tedavi, romatoloji, patoloji, onkoloji gibi branşlar ile ekip olarak çalışabilir.
Beyin cerrahinin uzmanlık alanı olan ameliyatlar, beyin ve omurilikteki merkez sinir sistemi dokusunun hassasiyeti nedeniyle önemli ve tehlikeli ameliyatlardır. Bu nedenle beyin cerrahları riski azaltmak çok zorlu ve uzun bir eğitimin alırlar. Bunun yanında ameliyatlarda ileri teknolojik aletler kullanırlar. Hayatlarını bu ameliyatların siklusuna göre ayarlarlar. Ayrıca beyin cerrahi ihtisası en uzun ihtisas olmakla kalmaz, aynı zamanda uzmanlık eğitimi hem fiziksel hem de akademik olarak çok yorucudur.
Beyin Cerrahisinde
Endoskop Kullanımı
Beyin Cerrahisinde
Endoskop Kullanımı
Beyin cerrahisinde endoskop (nöroendoskop), normal dokuya minimal hasar yaptığı için, komplikasyon oranları az olduğu için ve sonuçları iyi olduğu için kullanılır. Endoskop ve endoskop için özel üretilmiş enstrumanları kullanan bir cerrah, beyin için, kompleks operasyonları, küçük bir insizyondan minimal invazif bir girişim olarak yapar. Cerrahi pratikte teknoloji kullanımı her geçen gün artmaktadır.
Beyin cerrahisi günlük pratiğinde en yaygı endoskop kullanım alanı hipofiz tümörleridir. Hipofiz tümörlerinin endonazal yolla (burun yoluyla) tedavisinde endoskop neredeyse ilk tercih olmuştur. Bunun dışında aquaduktus stanozuna bağlı hidrosefali için uygulanan 3. ventrikülostomide, kraniosynostozda, kafa kaidesi tümörlerinde, ventrikül için ve pineal tümörlerde biyopsi alınması ve tümör çıkartılması ameliyatlarında da kullanılmaktadır.
Nöroendoskoplar bu güne kadar en iyi beynin ventriküllerinde yani sıvı dolu boşluklarında, beyin ile kafatası kemikleri arasındaki mesafede, yani kameranın önünü görebileceği boşluklarda çalışmıştır. Nöroendoskoplar son zamanlarda beyin dokusu içinde de bazı ameliyatlarda kullanılmaya başlanmıştır. Seçilmiş vakalarda, beyin dokusuna olan kanamalarda (intraparenkimal hematomlar) ve beyin abseleri gibi olgularda nöronavigasyon ile birlikte başarılı sonuçlar elde edilmiştir.
Nöroendoskopi yardımlı mikrocerrahi
Nöroendoskopi yardımlı mikrocerrahi alsında mikrocerrahi temelinde yapılan bir işlemdir. Ameliyatın büyük kısmı yüksek rezolusyon, stereoskopik görüntü, mükemmel renk ve ışık kalitesinde mikroskop ile yapılır. Ancak düz bir görüntü sağlayan mikroskopla çalışırken köşelerin ve dokuların arkasını görmek gerektiğinde endoskop sahaya sokulup lezyonun kalan kısımları görülebilir. Bu yöntemin birçok cerrahide çok etkin olduğu bildirilmektedir.

Gamma Knife,
Stereotaksik Radyocerrahi
Gamma Knife,
Stereotaksik Radyocerrahi

Stereotaksik radyocerrahi (stereotactic radiosurgery, SRS), üç boyutlu koordinasyon sistemleri (stereotaksi) hastanın tanı aldığı görüntüleri ile koordine edilir. Daha sonra beyindeki hedefe, keskin ve doğru sınırlarda yüksek dozda tek fraksiyon olarak radyasyon verilir. Bu işlem merkez sinir sistemi dışına da uygulanabilir.
Gamma knife özellikle beyindeki tümörleri “yüksek yoğunluklu Gamma radyasyonu küçük bir hacme konsantre ederek” tedavi etmek amacıyla kullanılır. Gamma Knife tedavisinde birçok gama radyasyonu ışını tümöre doğru şekilde odaklanır ve tüm ışınlar tümör hacminde yoğunlaşır. Her bir ışının kendi yoğunluğu nispeten düşük olduğu için, radyasyonun tümörün çevresindeki normal beyin dokusu üzerinde çok az zararlı etkisi olur. Böylece Gamma Knife tedavisi kanser hücrelerini öldürür ve tümörleri küçültürken, radyasyonu tam tümör sınırları içerisine yoğunlaştırdığı için sağlıklı çevre dokuya zarar vermez.
Gamma Knife radyocerrahisinin boyutu 4 santimetreye kadar olan iyi huylu veya kötü huylu beyin tümörleri (akustik nöromalar, germinomlar, menenjiyomlar, metastazlar gibi), arteriyovenöz malformasyon (AVM) gibi vasküler malformasyonlar, trigeminal nevralji gibi ağrı ve diğer fonksiyonel problemler için etkili olduğu bilinmektedir. Radyocerrahi genellikle tümörü tamamen ortadan kaldırmaz. Biyolojik olarak tümörün inaktive edilmesi ve lezyon büyümesinin durması, “tedavi başarısı olarak” kabul edilir. Gamma Knife radyocerrahisini takiben akut komplikasyonlar nadirdir.
Beyin Cerrahisinde
Lazer Kullanımı
Beyin Cerrahisinde
Lazer Kullanımı
Nöroşirurji pratiğinde lazer, hem tanı hem de tedavi alanında uzun bir süredir kullanılmaktadır. Laser teknolojisi her geçen gün biraz daha gelişmekte, yeni cihazlar yapılmakta, yeni kullanım alanları doğmaktadır. Lazer cihazları yüksek enerjileri olması ve kullanıldıkları dokunun hassasiyeti nedeniyle çok yaygınlaşamamıştır. Umut ediyoruz ki yakın gelecekte, nöroşirürjiyenler için daha etkili ve daha güvenli lazer cihazları geliştirilecek ve bunların yaygın kullanımına imkan sağlayan teknikler ortaya çıkacaktır.
Lazerlerin beyin cerrahisinde ilk kullanımı 1966 yıllarına dayanır. Tanısal olarak en sık ameliyat esnasında beyin kan akımının ölçümünde kullanılmaktadır. Tedavi amacıyla beyin tümörlerinde sert tümörleri kesmek için adeta bir bistüri gibi kullanılabilir. Lazer teknolojisi ile damarlar uç uca eklenebilir (mikroanostomoz), yada hastalıklı damar bölgesi by-pass ile atlanabilir. Epilepsi ve beyin tümörlerinde lazer ile uyarılmış termal tedavi yapılabilir. Lazer tedavisinin damar hasarına bağlı beyin kanaması, ısı hasarı, enfeksiyon, nöbet geçirme gibi yan etkileri de olabilir.
Mikrocerrahi
Mikrocerrahi
Mikrocerrahi, bir beyin cerrahının operasyon mikroskobu ve özel geliştirilmiş aletler kullanarak beynin, omurganın ve omuriliğin en hassas ve küçük yapılarına ulaşması ve onları özel tekniklerle opere etmesidir.
Operasyon mikroskobu cerrahi sahayı parlak bir ışıkla aydınlatır ve büyütür. Bu sayede eğitim almış nöroşirurjien beyin, omurilik ve periferik sinir gibi çok hassas organları daha net, daha aydınlık ve daha büyütülmüş göreceğinden, daha hassas bir ameliyat yapabilir. Pekçok mikroskop görüntüsü ameliyat salonlarında büyük ekranlardan cerrahi ekip tarafından izlenebilir ve istenirse kaydedilebilir.
Mikrocerrahi beyinde bir tümör çıkartmak için, bir anevrizmayı kliplemek için, omurilikten bir tümörü çıkartmak için, boyunda ya da belde bir fıtığa müdahale etmek için kullanılabilir. Mikrocerrahi eğitimi nöroşirurji asistanlık eğitiminin içinde laboratuar ve klinik çalışmaları ile başlar ve yıllar içinde gelişir. Beyin cerrahisi ameliyathane işlemlerinin pek çoğunda mikroskop kullanılmaktadır.

Beyinde Minimal İnvazif
Ameliyatlar
Beyinde Minimal İnvazif
Ameliyatlar

Minimal invazif cerrahi beyin cerrahisinde “aynı amaç için kullanılan açık cerrahiden daha az invazif yapılan işlemler” olarak tanımlanır. Bunun için büyük bir cerrahi kesi ve açılış yerine küçük açılış ve kesi ile yapılan cerrahi işlemler kullanılır. Minimal invazif cerrahinin beyin cerrahide kullanılması oldukça eskidir. Geleneksel açık cerrahide cerrahlar hastalığın olduğu bölgeyi opere etmek için geniş kesiler yaparlar. Minimal invazif cerrahi ile küçük delikler yada küçük bir kesiden yerleştirilen tüpler içinden geçen gelişmiş video ekipmanını cerrahi sahaya yönlendirip bu tüpler içinden cerrahiyi gerçekleştirebilirler. Bu sayede küçük kesi, daha az ağrı, düşük enfeksiyon riski, kısa hastane yatışı, çabuk iyileşme ve daha az kan kaybı hedeflenir.
Stereotaksi
Stereotaksi sayesinde hastanın başına takılan bir aparat sayesinde ve görüntüleme metotlarının bunun üzerinde XYZ düzlemleri kullanılarak üç boyutlu hesaplama yapılır. Daha sonra kafa tasına açılan burr vasıtası ile koordinatlara uygun olarak cerrahi işlemler yapılır. Bu sayede beyin pili yerleştirilebildiği gibi, beynin derinde ve tehlikeli bölgelerinden biyopsi alınabilir.
Endoskopi
Endoskoplar küçük tüplerdir. İçinden genellikle cerrahi sahayı görmemizi sağlayan kameralar ve ameliyatı yapmamızı sağlayan cerrahi aletlerimiz geçer. Bu gelişmiş aletler ile beynin boşluklarına bir raptiye başı kadar insizyon ile girilebilir, içerideki yapılar gözlenebilir. Cerrahi aletler normal beyne az zarar vererek, dokuyu kesebilir, örnek alabilir, anormal dokuyu ya da tümörü tahrip edebilir. Endoskoplar beyinde hidrosefali tedavisinde, beyin tümörlerinin tanısında ve tedavisinde kullanılır.
Omurga Cerrahisi
Açık ve Kapalı Ameliyatlar
Açık ve Kapalı Ameliyatlar

Omurilik, omurga ve periferik sinir ameliyatlarında cerrahi teknik, ameliyatları yapılma şekline göre halk arasında açık ve kapalı cerrahi olarak isimlendirilmiştir. Akademik olarak daha küçük bir cilt insizyonu ve daha az sağlıklı doku hasarı ile yapılan operasyonlara minimal invazif cerrahi denmektedir. Burada cerrahi sahaya tüp ekartörler vasıtası ile ulaşılıp mikroskop yardımı ile yada endoskop kameraları ve tüpleri ile ulaşılarak az doku hasarı ile ameliyat yapılabilir. Endoskopik yada mikroskopik boyun bel ve sırt fıtığı ve dar kanal ameliyatları bunlara örnektir.
Avantaj ve dezavantaj
Bazı ameliyatlarda minimal invazif, diğer bir değişle “kapalı cerrahiler” mümkündür. Bunun avantajı ameliyat daha küçük kesiden yapılır, dolayısıyla doku iyileşmesi daha çabuk olur, daha az kanama beklenir, hastanede kalış süresi daha azdır ve ağrının daha az olması beklenir. Ancak açık cerrahiye göre cerrahın görüş alanı genellikle daha kısıtlıdır.
Ancak, bazı hastalıklar o kadar büyük yer tutar ve tedavi etmesi o kadar teknik zorluk içerir ki, ameliyatı en geniş şekilde yapmak, geniş bir görüş alanına sahip olmak ve pek çok anatomik bölgeyi kontrol etmek gerekebilir. Bu durumlarda büyük, açık geniş cerrahiler kaçınılmazdır.
Açık ameliyatlar
Aslında “açık cerrahi” olarak adlandırılan cerrahi tipi klasik cerrahi ameliyatlarını tanımlamaktadır. Genellikle gerektiği kadar cilt kesisi ile cerrahi alana ulaşılır. Takiben ameliyat yapıldıktan sonra tüm katlar ve cilt kapatılır. Bu teknikler ile bu en zor ameliyatları yapmaya alışkın tecrübeli cerrahlar, ne mutlu ki bu geniş açılışları kullanırlar.
Omurgada açık ameliyatlarda genellikle büyük cilt kesileri ile omurganın bir kısmının çıkartılması, omurga tümörü ve enfeksiyonu ameliyatları, skolyoz ve kifoz ameliyatları dahildir. Burada kapanışta tüm katlar eski anatomisine uygun olarak kapatılır. Omurganın bazı hastalıklarında patolojiye omuriliğe hasar vermeden ulaşmak bazen o kadar zordur ki, en geniş şekilde açıp ameliyatı yapmak için birçok zor teknik tarif edilmiştir. Başarı ancak bu teknikler kullanılırsa ulaşılabilir.
Kapalı ameliyatlar
Kapalı cerrahi olarak bilinen ameliyatlar daha çok küçük cerrahi kesilerden yapılan ameliyatlar olarak bilinir. Bu ameliyatların genellikle bir tüp içinden yapılması, bir kamera ile görüntülenmesi, hastanın hemen hastaneden taburcu olması beklenir.
Omurga kapalı ameliyatlarına endoskopik bel fıtığı ameliyatları, torakoskopik sırt fıtığı, omurilik arteriovenöz malformasyonu gibi damar hastalıklarında kasıktan yapılan endovaskuler tedaviler dahildir. Ayrıca omuriliğe kapalı yolla ağrı pili uygulaması yapılabilir.
Ağrı Pili, Omurilik Pili
Ağrı Pili, Omurilik Pili
Ağrı pili, omuriliğin arka kısmına yerleştirilen çok ince bir elektrodun uyarılması ile hastanın ağrı duymasını engelleyen bir sistemdir. Bel ve bacak ağrıları olan hastalar fizik tedavi, analjezik tedavi, spinal cerrahi müdahele ve diğer tıbbı tedavilerden fayda görmediği ve ağrıların devam ettiği durumlarda kullanılabilir. Özellikle bel ameliyatı geçirmiş veya travmatik omurilik yaralanması geçirmiş fakat medikal tedaviye rağmen ağrıları devam eden kronik ağrılı hastalara uygulanabilir.
Ne zaman ve hangi hastalara uygulanır?
Özellikle omurga ameliyatı sonrası ağrıları geçmeyen, yeni manyetik rezonans ve bilgisayarlı tomografi gibi tetkiklerinde cerrahi patoloji saptanmayan ve ağrıya neden olabilecek diğer hastalıkları olmayan hastalara uygulanabilir. Hiç ameliyat olmamış, omurga sorunu olan hastalara ağrı pili uygulanması tercih edilmez. Bu durumlarda hastaların ağrılara neden olan hastalığının tedavi edilmesi gerekmektedir.
Ağrı pili nasıl uygulanır?
Ağrı pili açık ve kapalı ameliyatla uygulanabilir. Pil uygulanması planlanan omurga kısmında ameliyat olmuş hastalarda açık ameliyatla omuriliğin üzeri açılarak elektrot yerleştirilir. Kapalı ameliyatta, elektrod ciltte küçük kesi ile omuriliğe kadar ilerletilir ve buraya yerleştirilir. Bu elektrotlar yerleştirildikten sonra, diğer uçları ciltten dışarıya çıkartılır ve pile sabitlenir. Bu aşama ameliyatın ilk aşamasıdır ve sonrasında deneme süresi başlar. Genellikle 2-3 hafta deneme sürecinde pilin hastaya faydalı olup olmadığı gözlenir. Fayda görülmemesi halinde ise elekrotlar çıkartılır ve bu işlemden vaz geçilir. Pilin faydalı olması durumunda ameliyatın ikinci aşaması uygulanır ve deneme pili yerine kalıcı pil, karnın yan tarafında cilt altına yerleştirilir.
Pillerin cilt dışından şarj edilebilen ve şarj edilmeyen çeşitleri vardır. Şarj edilebilir pillerin ömrü daha uzun ve ortalama 8-9 senedir. Şarj edilmeyen pillerin ömrü ise ortalama 4-5 senedir. Kullanım süresini tamamlamış piller kısa bir işlemle değiştirilir.
Ağrı pilinden beklentiler ne olmalıdır?
Ağrı pili takılan hastalarda ağrının tamamen geçmesi daha az beklenen durumdur. Çoğu zaman hastaların ağrılarının büyük ölçüde geçmesi, yada en azından daha dayanılabilir şiddete gerilemesi ve hastaların kullanmakta olduğu çoklu ilaç tedavilerinin kesilmesi veya azaltılamasıdır. Ağrı pili uygulaması, Türkiye'de, ağrı ile uğraşan merkezlerde başarılı bir şekilde uygulanmaktadır.

Beyin Cerrahları ve Hastalıklar
Beyin Cerrahları ve Hastalıklar

Beyin cerrahisi, vücuttaki en kompleks anatomiye sahip organlar olan beyin, omurilik ve uzantıları ile vücuda dağılarak diğer organlara giden periferik sinirlerin cerrahi hastalıklarının tanı ve tedavisi ile ilgilenen bölümdür. Bunu yaparken kafatası ve omurga kemiklerinin hastalıkları ve cerrahi tedavisi de beyin cerrahinin asıl konuları arasındadır.
Beyin hastalıklarından cerrahi tedavi ihtiyacı doğuran hastalıklara kafatası kırıkları, kafatası kemik tümörleri, beyin kanamaları, beyin tümörleri, beyin damar hastalıkları, beyinde sıvı toplanması (hidrosefali), beyinin ve kafatasının doğumsal kusurları, beyin enfeksiyonları, Parkinson, distoni, esansiyel tremor gibi hareket bozuklukları ve epilepsi dahildir. Bu hastalaıkların bir kısmı medikal tedavi yapılırken, bu tedavinin yetersizliği ortaya çıkınca cerrahi tedaviye gereksinim duyabilir. Bazı hastalıklar da sadece cerrahi yolla tedavi edilmelidir.
Omurilik ve omurga cerrahisine omurilik tümörleri, omurilik kanalı içinde yer alan kistler (araknoid kist gibi) omurilik zarlarının tümörleri, omurilik enfeksiyonları, omurilikte sıvı toplanması (siringomyeli ve hidromyeli) ve omurilik üzerine yerleştirilen ağrı pili ameliyatları dahildir. Omurga hastalıklarından cerrahi tedavi gerektirenlere boyun sırt ve bel fıtıkları, omurga kanalının muhtelif yerlerinde darlıklar, omurga kırıkları, skolyoz ve kifoz gibi omurganın şekil bozuklukları ve eğrilikleri, omurga enfeksiyonları (tüberkülüz, pott hastalığı gibi), omurga tümörleri, sakrum tümörleri ve omurganın doğumsal kusurları dahildir.
Periferik sinir hastalıklarına el bileği, dirsek, diz çevresi gibi vücudumuza dağılan sinirlerin sıkışmasıı ve tümörlerinin cerrahisi tedavisi de beyin cerrahinin alanına girer.
Beyin cerrahisi, bu hastlalıkların tanısını koymak için öncelikle hastasını detaylı muayene eder. Daha sonra gerekliliğe göre rontgen, manyetik rezonans (MR) görüntüleme, bilgisayarlı tomografi (BT), anjio, elektroensefalografi (EEG), elektromyografi (EMG) ve diğer tanı yöntemleri gerekebilir.
Beyin cerrahi bazen ilaç tedavisi ya da yardımcı tedavi yöntemler için algoloji, nöroloji, fizik tedavi, romatoloji, patoloji, onkoloji gibi branşlar ile ekip olarak çalışabilir.
Beyin cerrahinin uzmanlık alanı olan ameliyatlar, beyin ve omurilikteki merkez sinir sistemi dokusunun hassasiyeti nedeniyle önemli ve tehlikeli ameliyatlardır. Bu nedenle beyin cerrahları riski azaltmak çok zorlu ve uzun bir eğitimin alırlar. Bunun yanında ameliyatlarda ileri teknolojik aletler kullanırlar. Hayatlarını bu ameliyatların siklusuna göre ayarlarlar. Ayrıca beyin cerrahi ihtisası en uzun ihtisas olmakla kalmaz, aynı zamanda uzmanlık eğitimi hem fiziksel hem de akademik olarak çok yorucudur.
Omurga Cerrahisinde
Endoskop Kullanımı
Omurga Cerrahisinde
Endoskop Kullanımı
Omurga cerrahisinde nöroendoskop, normal dokuya minimal hasar yaptığı için, komplikasyon oranları az olduğu için ve sonuçları iyi olduğu için kullanılır. Endoskop ve endoskop için özel üretilmiş enstrumanları kullanan bir cerrah, omurga ve omurilik için kompleks operasyonları, küçük bir insizyondan minimal invazif bir girişim olarak yapar. Cerrahi pratikte teknoloji kullanımı her geçen gün artmaktadır.
Optik, yüksek rezolusyonlu kamera, ışık kaynağı, yüksek hızlı drill, irrigasyon pompaları gibi teknolojik malzemedeki hızlı gelişmeler, minimal invazif omurga cerrahisini boyun, sırt ve bel omurgasında kullanılan birçok endoskopik teknik ile karşılaştırdı. Endoskopik omurga cerrahisinin avantajları, daha az doku diseksiyonu, daha az kan kaybı, daha az nedbe dokusu, kısa hastane yatışı, daha çabuk fonksiyonel iyileşme, daha kaliyeli yaşam ve iyi kozmetik sonuçlardır. İlk başlangıçta spinal endoskopi sadece belde ve disk hernilerinde kullanılmaktaydı. Şimdi boyun ve sırt bölgesinde kullanılmakta. Sadece fıtıklarda değil, dar kanallar, stabilizasyon cerrahisinde de kullanılmaya başlandı. Endoskopik cerrahi iyi eğitimli ellerde, doğru teşhis ve doğru endikasyon ile açık cerrahi kadar başarılı olmaktadır. Bunun için cerrahi öncesi çok iyi ve detaylı görüntülemeye ihtiyaç vardır.
Endoskopik spinal cerrahi en sık lomber disk hastalıklarında (bel fıtığı) uygulanır. İnterlaminar ve transforaminal yöntemler vardır. Ayrıca servikal disk hernilerinde (boyun fıtığı) de boyuna önden yada arkadan yaklaşılarak yapılan endoskopik yöntemler vardır.
Sırt fıtıkları için “perkutan endoskopik transpedikuler torasik diskektomi” gibi yöntemler vardır. Sırt omurgasına doğrudan göğüs kafesi geçilerek omurga gövdesine yandan ulaşılabilir. Buradaki fıtık, tümör, enfeksiyon gibi patolojilere torakoskopik yöntem ile müdahale edilebilir. Video-assisted thoracoscopic surgery (VATS) tekniği endoskopik yöntemlerden birisidir. Bu yöntemi göğüs cerrahları yıllardır akciğer ve görüs kafesi hastalıklarını tedavi etmekte kullanmışlardır. Üst düzey optik kameralar ve video ekranları ile göğüs kafesinden küçük kesiler ile tüpler yardımı ile göğüs boşluğuna girilir.
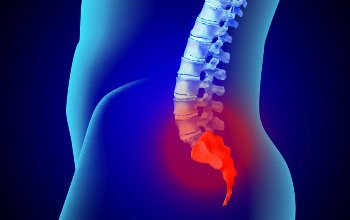
Epiduroskopi
Epiduroskopi
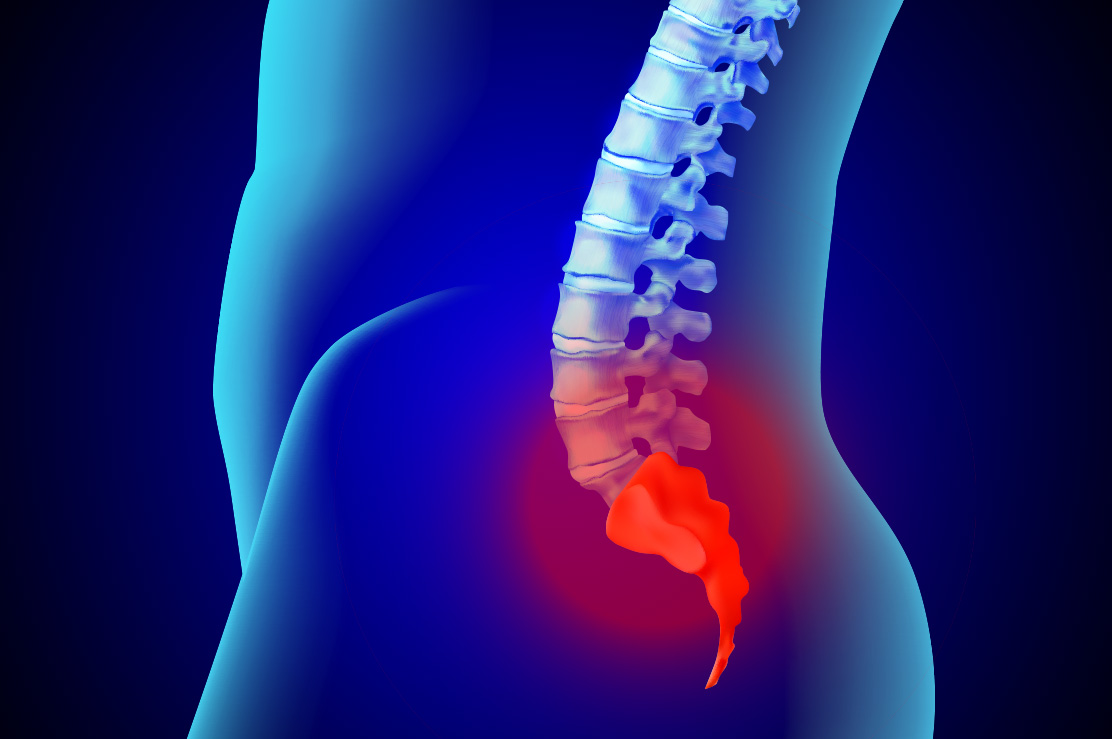
Lomber bölgeden geçirilmiş olan bir cerrahiden sonra oluşan iyileşme dokusunun beldeki sinirleri sarması, sıkıştırması neticesinde bel ve bacaklarda ağrılar görülebilir. Epiduroskopinin amacı, fizik tedavi metodlarına cevap vermeyen bu ağrıları geçirmek için, bu bölgedeki sinirlerin etrafını açmak, etraf iyileşme dokusundan (skar) ayırmaktır. Bu işleme epidural yapışıklıkların açılması, epidural lysis of adhesions, epidural nöroplasti yada epidural adezyolizis gibi isimler verilmektedir.
Bu amaçla ciltten perkutan olarak (bir iğne kanalının içinden) omurilik zarının etrafındaki epidural aralığa girilir. Kateter sakrum (kuyruksokumu) kemiğinin hiatusundan yani alt ucundaki açıklıktan girebileceği gibi, omurganın sinirlerinin çıktığı foramenlerden yada interlaminer bölgeden girebilir. Bu işlem lokal anestezi altında yapılır. Kateter ucundaki fiberoptik endoskopi kamerası ile lezyon görülerek kateter hareket ettirilir ve bu doku yapışıklıkları mekanik olarak açılmaya çalışılır (mekanik). Aynı zamanda epidural aralığa hatta sinir kökünün tam üstüne bazı ilaçlar enjekte edilerek de bu yapışıklıklar açılmaya çalışılır (kimyasal). Ayrıca aynı yolla, enjeksiyon yerine radyofrekans uygulanabilir (radyofrekans). Epiduroskopide yapışıklıkları açmak için bir yöntem de lazer kullanılmasıdır (laser). Bu işlem sırasında analjezik tedavilerin de uygulanması hastaların hızlı bir şekilde ağrıdan kurtulmasına yardımcı olur.
Etkinliği
Dünya genelinde yapılan araştırmaların sonuçları genel olarak pozitif olsa da karışık sonuçlar bildirilmiştir. Yapışıklıkların epiduroskopi ile açılması işlemi eğer epidural enjeksiyonlar ile, ve belli bir periotta 4-6 kez gibi çoklu olarak yapıldığında ağrının giderilmesinde belli bir süre etkin olabilir. Benzer sonuçlar radyofrekans kullanılan hastalarda da görülmektedir.
Yan etkiler
Epiduroskopinin yan etkilerinin genel olarak nadir olduğu bildirilmektedir. Kanama, enfeksiyon, sinir hasarı, beyin omurilik sıvısı kaçağı ve başağrısı sık görülen komplikasyonlardandır. Omurilik basısı, görme kaybı retinal kanama, lazer kullanımına bağlı sinir köklerine ısı hasarına bağlı kuvvet kaybı, allerjik reaksiyonlar, enfeksiyon ve menenjit gibi yan etkilerin görülebileceği bildirilmiştir. Bu etkiler hep lomber (bel) bölgeye yapılan girişimler için anlatılmıştır. Epiduroskopi servikal yani boyun omurgasına, boyun fıtığı yada boyunda dar kanal için uygulandığında komplikasyonlar daha fazladır.
Sonuç olarak tedaviden fayda gören hastalar bildirilmekle birlikte etkinliği halen tartışmalıdır.

Omurga Cerrahisinde
Genel ve Lokal Anestezi
Omurga Cerrahisinde
Genel ve Lokal Anestezi

Ameliyatın genel yada lokal anestezi altında yapılması ameliyatın yapılacağı anatomik bölgeye, ameliyatın tekniğine, ameliyat süresine, hastanın ek hastalığı varlığına ve psikolojik durumuna bağlı olarak karar verilir.
Omurga cerrahisinde de çoğunlukla genel anestezi uygulansa da, bazı ameliyat ve işlemlerde lokal anestezi uygulanabilir. Lokal anestezi ugulanan ameliyatlara ağrı pili uygulaması, faset eklem ve epidural enjeksiyonları ile bel fıtığı ameliyatlarını örnek gösterebiliriz.
El bileğinde karpal tünel sendromu olarak bilinen median sinir sıkışması gibi periferik sinir cerrahisi ameliyatları da çoğunlukla lokal anestezi altında uygulanabilir.
Omurga Cerrahisinde
Lazer Kullanımı
Omurga Cerrahisinde
Lazer Kullanımı
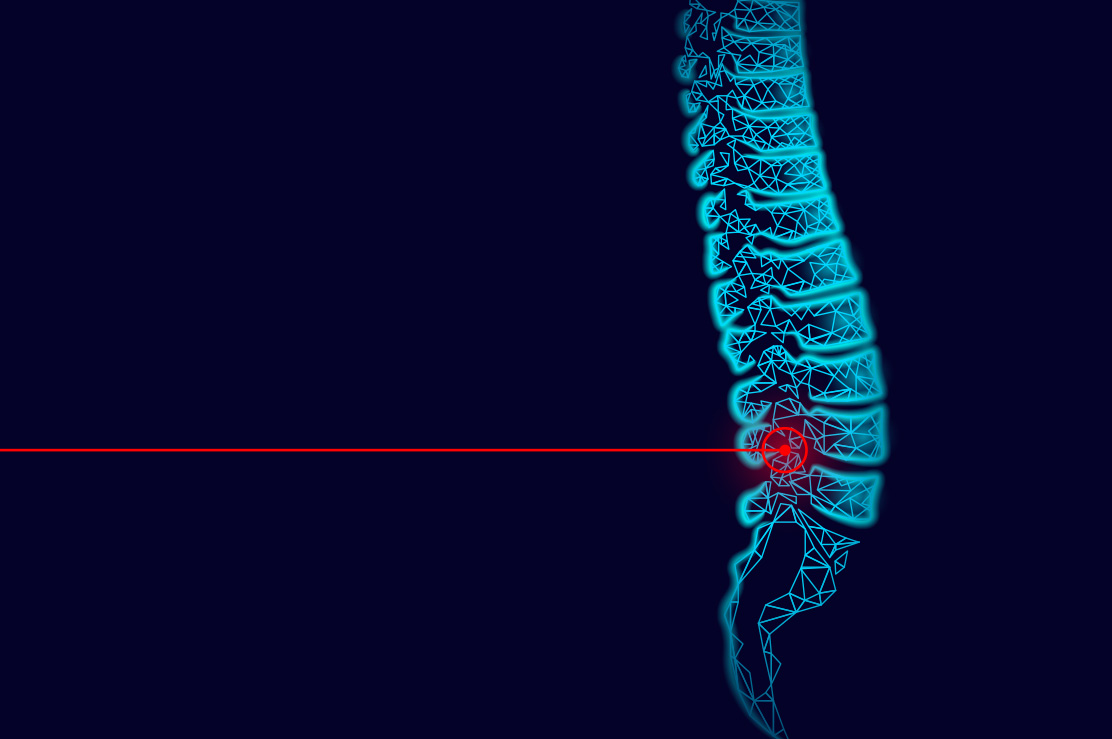
Nöroşirurji pratiğinde lazer, hem tanı hem de tedavi alanında uzun bir süredir kullanılmaktadır. Laser teknolojisi her geçen gün biraz daha gelişmekte, yeni cihazlar yapılmakta, yeni kullanım alanları doğmaktadır. Lazer cihazları yüksek enerjileri olması ve kullanıldıkları dokunun hassasiyeti nedeniyle çok yaygınlaşamamıştır. Umut ediyoruz ki yakın gelecekte, nöroşirürjiyenler için daha etkili ve daha güvenli lazer cihazları geliştirilecek ve bunların yaygın kullanımına imkan sağlayan teknikler ortaya çıkacaktır.
Omurga ve omurilik cerrahisinde lazer bazı alanlarda kullanılmıştır. Perkütan laser disk dekompresyonu 1980’lerin sonunda denenmiş. Bir iğne içinden geçirilen optik kablolar vasıtasıyla laser kullanılarak, beldeki kıkırdağın içindeki nükleus pulposus içeriğindeki su buharlaştırılmış ve immünomodulatuar bir etki oluşturulmuştur. Bu sayede bel fıtığı tedavisi yapılması planlanmıştır. Bu hastaların bir kısnının cerrahiye gittiği, hatta intervertebral diske lazer ablasyon uygulamasının, disk dejenerasyonunu hızlandırabileceği bilinmektedir. Epiduroskopik laser nöral dekompresyon (ELND) tedavisinde ise lokal anestezi altında kuyruk sokumu (sakrum) kemiğinden girilir ve epiduroskop isimli bir kamera yardımıyla ile epidural alana (omurilik zarının etrafına) ulaşılır. Epiduroskopun çalışma kanallarından birinden lasere ait fiberoptik kablo yer alır. Laser yardımıyla yapışıklık yapan bantlar kesilebilir, fıtık materyaline müdahale edilebilir. Lazer tedavisinde, lazerin yüksek enerjili olması ve kullanıldıkları dokunun hassasiyeti nedeniyle ciddi yan etkiler ile karşılaşılabilir.
Mikrocerrahi
Mikrocerrahi
Mikrocerrahi, bir beyin cerrahının operasyon mikroskobu ve özel geliştirilmiş aletler kullanarak beynin, omurganın ve omuriliğin en hassas ve küçük yapılarına ulaşması ve onları özel tekniklerle opere etmesidir.
Operasyon mikroskobu cerrahi sahayı parlak bir ışıkla aydınlatır ve büyütür. Bu sayede eğitim almış nöroşirurjien beyin, omurilik ve periferik sinir gibi çok hassas organları daha net, daha aydınlık ve daha büyütülmüş göreceğinden, daha hassas bir ameliyat yapabilir. Pekçok mikroskop görüntüsü ameliyat salonlarında büyük ekranlardan cerrahi ekip tarafından izlenebilir ve istenirse kaydedilebilir.
Mikrocerrahi beyinde bir tümör çıkartmak için, bir anevrizmayı kliplemek için, omurilikten bir tümörü çıkartmak için, boyunda ya da belde bir fıtığa müdahale etmek için kullanılabilir. Mikrocerrahi eğitimi nöroşirurji asistanlık eğitiminin içinde laboratuar ve klinik çalışmaları ile başlar ve yıllar içinde gelişir. Beyin cerrahisi ameliyathane işlemlerinin pek çoğunda mikroskop kullanılmaktadır.
Omurgada Minimal İnvazif
Ameliyatlar
Omurgada Minimal İnvazif
Ameliyatlar
Minimal invazif cerrahi genel anlamıyla, büyük bir cerrahi kesi ve açılış yerine küçük açılış ile yapılan cerrahi işlemi kasteder. Bu sayede, klasik açık cerrahiye göre daha hızlı iyileşme ve ameliyat sonrası ağrısının daha az olmasını bekleriz. Minimal invazif robotik cerrahi ile genel cerrahi, jinekoloji, üroloji ve kalp ameliyatları gibi işlemler yapılabilir. Bu sayede küçük kesi, daha az ağrı, düşük enfeksiyon riski, kısa hastane yatışı, çabuk iyileşme ve daha az kan kaybı hedeflenir. Bunun dışında endoskopik cerrahi genel cerrahide batında laparoskopik cerrahi, göğüs kafesinde torakoskopik cerrahi yada keyhole cerrahi olarak yapılagelmektedir. Bu minimal invazif yöntemler iç organlara ulaşmak için küçük bir kesiden giren, kamera içeren endoskopları kullanır. Burada da küçük kesi, daha az ağrı, düşük enfeksiyon riski, kısa hastane yatışı, çabuk iyileşme ve daha az kan kaybı hedeflenir.
Endoskopi
Endoskoplar küçük tüplerdir. İçinden genellikle cerrahi sahayı görmemizi sağlayan kameralar ve ameliyatı yapmamızı sağlayan cerrehi aletlerimiz geçer. Bu gelişmiş aletler ile beynin boşluklarına bir raptiye başı kadar insizyon ile girilebilir, içerideki yapılar gözlenebilir. Cerrahi aletler normal beyne az zarar vererek, dokuyu kesebilir, örnek alabilir, anormal dokuyu ya da tümörü tahrip edebilir. Endoskoplar omurga ve omurilik hastalıklarından servikal disk hastalığı ve lomber disk hastalığında endoskopik ve mikroskopik diskektomi kullanılabilir. Torakal disk (sırt fıtığı) hastalığında ve sırt omurlarının tümörlerinde ve enfeksiyonlarında torakoskopik diskektomi yapılabilir. Burada göğüs kafesine torakoskopi denen bir endoskop ile girilerek cerrahi işlem yapılır. Omurgayı tutan akciğer tümörlerinde de minimal invaziv yöntemlerle hem tutulan omurga hem de tutulan akciğer aynı seansta çıkartılabilir. Bunun dışında dar kanal hastalığı, bazı omurilik tümörleri minimal invazif yöntemlerle ameliyat edilebilir.
Perkutan enstrumantasyon
Omurgada instabilite olan fakat cildin açılmasını gerektirecek durumu olmayan hastalara perkutan enstrumantasyon yapılabilir. Burada ameliyathanede skopi (rontgen) eşliğinde cilde birer santimetrelik kesiler ile vidalar yerleştirilip stabilizasyon yapılabilir.
Skolyoz ameliyatları
Yakın zaman önce geliştirilen ipli sistemlerle yapılan skolyoz ameliyatlarında göğüs kafesine (toraks) torakoskop ile girilerek minimal invaziv yöntemlerle vidalar konabilir ve iplerle skolyoz korreksiyonu sağlanabilir.

Omurga Cerrahisi
Ameliyatları Nelerdir?
Omurga Cerrahisi
Ameliyatları Nelerdir?
Beyin cerrahlarının uzmanlık alanlarına, beyin, kafatası, omurga, omurilik ve periferik sinirlerin cerrahi hastalıkları girer.
Omurga ve omurilik ameliyatları
Omurga ve omurilik cerrahisinde görülen boyun, sırt, bel fıtığı ve dar kanal hastalıklarında genellikle minimal invazif yöntemler ve mikrocerrahi yöntemler kullanılır. Burada genel anestezi uygulanırken bazı durumlarda lokan anestezi de kullanılabilir. Bel kayması, skolyoz, omurga travmalarında omurgaya titanyum implantlar koymak gerekebilir. Genellikle ileri yaşlarda görülen osteoporoza bağlı omurga kırıklarında, kapalı ameliyat ile omurga içine çimento doldurma yöntemi vardır. Omurga tümörleri de mikrocerrahi ve kompleks cerrahi gerekebilir. Omurilik yaralanması sonrası oluşabilecek spastisitede ve ağrıda, omuriliğe çeşitli pompalar veya ağrı pili yerleştirilebilir.
Periferik sinir cerrahisi ameliyatları
Karpal tunel, ulnar tunel, peroneal sinir sıkışmaları el, kol ve ayaklarda görülüp ağrı, uyuşma ve felçlere neden olabilir. Sıkışık olan bu sinirler, mikrocerrahi yöntemler ile rahatlatılabilir. Bu işlemler genellikle lokal anestezi altında yapılır.
Omurga Cerrahisinde
Torakoskop Kullanımı
Omurga Cerrahisinde
Torakoskop Kullanımı
Torakoskopik cerrahi nedir?
Video-assisted thoracoscopic surgery (VATS), torakal (sırt) omurgasına önden yada yandan ulaşmak için göğüs kafesinin içinden geçerek yapılan bir cerrahidir. Bu tekniği göğüs cerrahları yıllardır akciğer ve görüs kafesi hastalıklarını tedavi etmekte kullanmışlardır. Bu yolculukta bize gelişmiş üst düzey optik kameralar ve video ekranları rehberlik ederler. Bu teknikte göğüs kafesinden küçük kesiler ile tüpler yardımı ile göğüs boşluğuna girilir. Torakoskopi endoskopik yöntemlerden birisidir.
Torakoskopik cerrahi avantajları nelerdir?
Sırt omurgasına minimal invazif, torakoskopik yaklaşımın avantajları, daha az doku diseksiyonu, daha az kan kaybı, daha az nedbe dokusu, kısa hastane yatışı, daha çabuk fonksiyonel iyileşme, daha kaliteli yaşam, daha az göğüs kafesi ve yan ağrısı ve iyi kozmetik sonuçlardır. Sırt fıtığı ameliyatları da yapılabilir. Torakoskopik cerrahide torakal alandan girilerek sırttakı (torakal) patolojilere ulaşılır. Torakal alanın zor anatomisi, önde göğüs kafesi organları ile komuşuluğu bu alan hastalıklarında torakskop kullanımını yaygınlaştırmıştır.
Torakoskopik cerrahi hangi hastalıklarda kullanılır?
Bu ameliyat tekniği ile skolyoz, sırt fıtıkları, omurga tümörleri, omurgayı invaze etmiş akciğer tümörleri, omurga travmaları ve kırıkları ile omurga enfeksiyonları opere edilebilir. Ayrıca bu sayede sırt omurgasının boyun omurgası ile birleştiği, sırt omurgasının bel omurgası ile birleştiği geçiş bölgelerine de cerrahi ulaşım çok daha kolay olur.
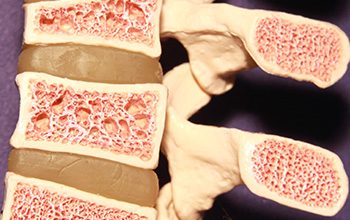
Vertebroplasti ve Kifoplasti
Vertebroplasti ve Kifoplasti
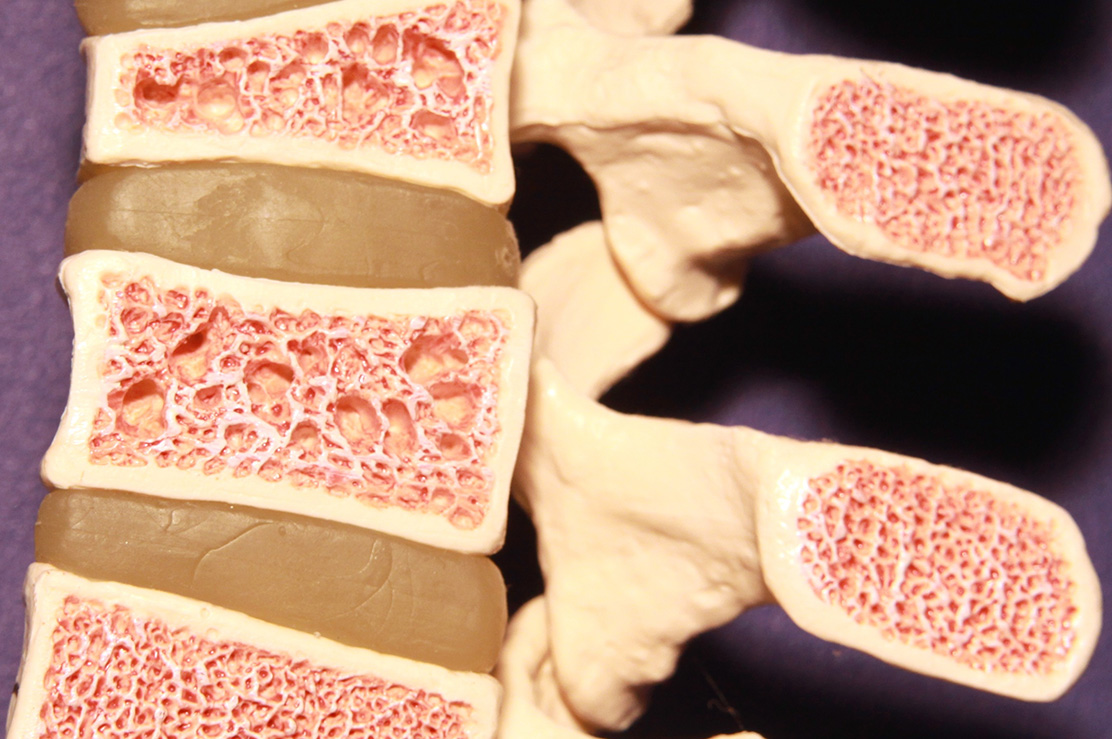
Vertebroplasti (VP) ve kifoplasti (KP), kırılmış omurga gövdesi içine, perkutan yöntemle polimetilmetakrilat (kemik çimentosu) enjeksiyonu yapılmasını tarif eder. Burada perkutan, cilde sadece iğnelerin ve ince tüplerin gireceği minik kesiler yaparak omurganın içine girmeyi kasteder. En sık omurganın semptomlu ve iyileşmeyen osteoporotik kırıklarına ve bazı omurga tümörlerine destek sağlaması amacıyla kullanılır.
Teknik
Vertebroplastide omurga içine kemik çimentosu doğrudan enjekte edilirken, kifoplastide önce kırık omurga içinde bir balon şişirilerek omurganın tekrar genişlemesi beklenir. Çimento daha sonra enjekte edilir. Böylece hem kemik yüksekliği tekrar restore edilmiş olur hem de çimentonun damar yada omurilik kanalına kaçma ihtimali azaltılmış olur.
Osteoporoz
Osteoporoz, yaş ile kemik mineral dansitesinin azalmasına bağlı kemik yoğunluğunun azalmasıdır. Osteoporotik kompresyon kırıkları omurganın ileri derecede kırılgan yapısına bağlı kırıklardır ve ileri yaşlarda oldukça sık görülmektedir. Osteoporotik hastalarda omurga kırıkları sıklıkla sert oturma gibi oldukça hafif travmaları takiben görülür. Bu kırıklar ciddi sırt ve bel ağrısına neden olabilecekleri için fiziksel aktiviteri kısıtlarlar. Bu kompresyon kırıkları zaman içinde ilerleme ve komşu omurgalarda da aksiyal yüklenme ile yeni kırıklar oluşmasına neden olabilirler.
Uygulandığı diğer hastalıklar
Vertebroplasti ve kifoplasti osteoporotik kırık dışında, omurganın çökme kırıklarında açık cerrahi teknikler ile beraber kullanılabilir. Tümöre bağlı omurgada gelişen çökme kırıklarında veya travma sonrası iyileşmeyen ve hastalarda şiddetli ağrı oluşturan çökme kırıklarında kullanılabilir. Hem lokal hem de genel anestezi ile bu tedavi uygulanabilir.
Riskler
Bu işlem genellikle düşük riskli ameliyatlardan sayılsa da bazı komplikasyonlar görülebilir. Kanama, enfeksiyon ve sinirlerin yaralanmasına bağlı nörolojik hasar gelişebilir. Nadiren çimentonun omurga kanalına kaçabilir. Bu vertebroplastide daha sık görülen bir komplikasyondur. Bu bazen klinik bulgu vermezken, bazen de ciddi omurilik ve sinir basısı yapabilir. Bu durumda açık ameliyata geçilmesi gerekebilir. Çimento çok nadiren toplardamarlar içine kaçıp akciğerleri tıkıyabilir (pulmoner emboli).
Kar zarar hesabı
Akut kompresyon kırıkları bazen çok ağrılı olabilirler ve yaşlı hastanın hareketini tamamen engelleyebilirler. Dünyadaki araştırmalar bu tekniğin ağrıyı hızlıca giderdiğini ve yaşlı hastanın hızlıca mobilize olmasını sağladığını göstermişlerdir. Bu sayede hastaların yaşam kaliteleri yükselmiş, ağrı için kullandıkları önemli ağrı kesicilerden kurtulmuşlardır. Özetle, vertebroplasti ve kifoplasti tıbbi tedaviye cevap vermeyen akut kompresyon kırıklarında etkili bir tedavi yöntemidir. Bu yöntemin kullanılmasına karar vermeden önce, olası komplikasyonlar göze alınarak, her hasta birey için risk / karlılık analizi yapılmalıdır.
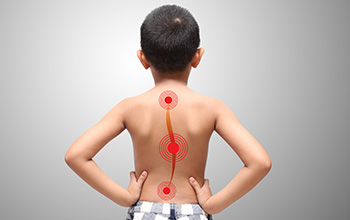
Yeni Nesil
Skolyoz Ameliyatları
Yeni Nesil
Skolyoz Ameliyatları
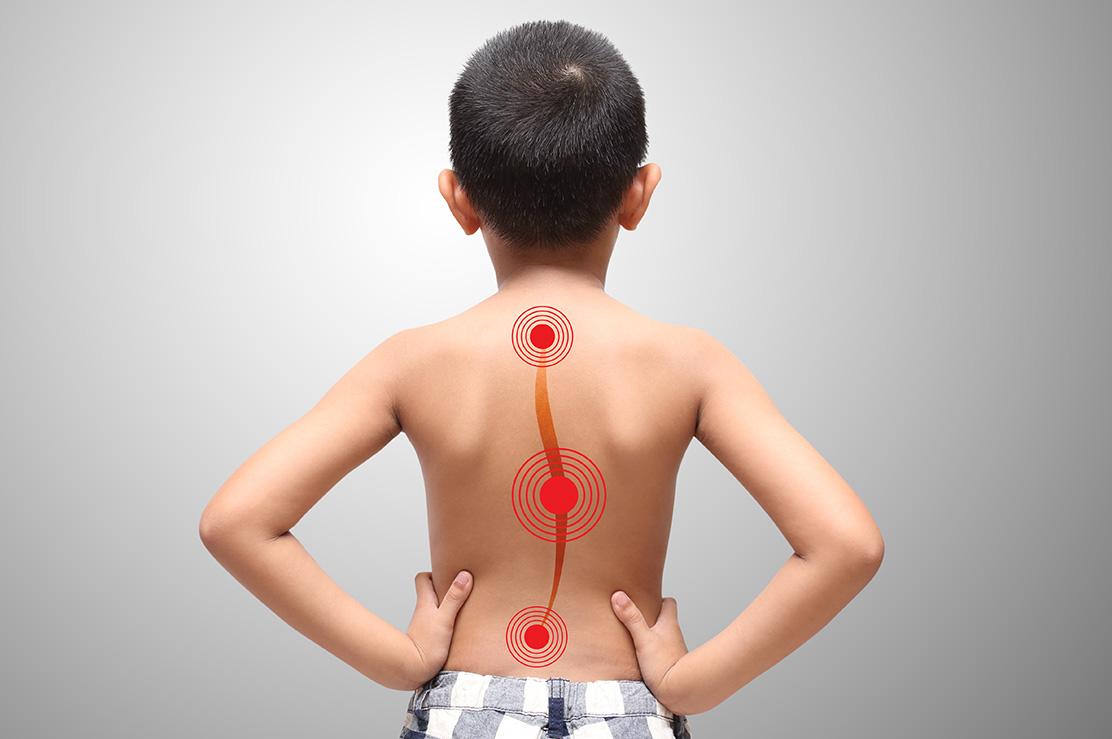
Skolyoz, omurgaya önden ya da arkadan bakıldığında görülebilen eğrilikleri tanımlar. Vücut genellikle yana doğru eğrilmiştir ve omuzun biri daha yüksek olabilir. Bazen de sırtın bir tarafında, özellikle öne eğilince ortayan çıkan kamburluk gözlenir. Bunun nedeni göğüs kafesini oluşturan kaburgaların sırt kısmındaki arkaya doğru asimetrik çıkıntı oluşturmasıdır.
Skolyozlar çeşitli sınıflamalarla incelenir. Çocukluk yaşlarında nedeni bilinmeyen durumlarda gelişen skolyozlara idiopatik skolyoz, nörolojik yada kas hastalıklarına bağlı skolyozlara nöromuskuler skolyoz, doğumda var olan omurga gelişimsel anomalilerine bağlı skolyozlara konjenital skolyoz, ileri yaşlardaki kişilerde dejenerasyonla görülen skolyoza erişkin dejeneratif skolyoz denir. Burada, daha çok bluğ çağında görülen idiopatik skolyozlarda yeni nesil skolyoz ameliyatları anlatılacaktır.
Skolyoz şüphesi olan hastaların muayeneden sonra genellikle radyolojik olarak tetkik edilmeleri gerekir. Detaylı tetkik ve araştırmlarında akolyoza eşlik edebilecek diğer anomaliler de ekarte edilir. Bu detaylı incelemelerden sonra tedavinin şekline karar verilir. Bazı skolyozlar konservatif tedavi ile takip edilirken, bazılarının cerrahi tedaviye ihtiyacı vardır. Takip edilen skolyozlara bazen korse önermek gerekirken, bazen fizik tedavi uzmanları tarafından egzersiz programlarına alınırlar. İleri derece skolyozlar ameliyat ile tedavi edilirler. Klasik cerrahi tedavide asıl amaç, omurganın eğriliğini düzelterek bu şekilde kalmasını sağlamaktır. Bunu yapmak için de omurga metal (genellikle titanyum) vida ve rodlar ile sabitlenerek füzyon yapılır.
Skolyoz tedavisinde ameliyat sahasını küçültmek, omurgayı hareketli tutmak ve omurganın büyümesine müsade etmek için yeni yöntemler geliştirilmektedir. Bu yeni teknikler tarif edildikçe ve geliştirildikçe birçok kişiye uygulanır, ancak bilimsel olarak geniş hasta gruplarında yapılmış sonuçlarının alınması zaman alır. Ayrıca her hastanın farklı olduğu, her işlemin ve girişimin uygun olmadığı için herkeze uygulanamayacağı unutulmamalıdır. Teknikler bütünüyle değiştiğinde genellikle daha kompleks alet ve enstrumana gereksinim duyulur. Bu yeni teknolojilerde bir yandan maliyet yüksek olur, diğer yandan da, daha zor ve sofistike bir prosedür için, cerrahın eğitiminin ve cerrahi becerisinin daha yüksek olması beklenir.
Minimal
Minimal invazif cerrahi, mümkün olan en küçük cilt insizyonu adele ekartasyonu ve açılış ile planlanan cerrahi prosedürü tamamlamaktır. Bunun neticesinde yara yerinde daha az ağrı, daha küçük ameliyat izi, daha az kanama ve daha az komplikasyon beklenir. Bu teknik omurga cerrahisinde birçok hastalıkta kullanılmakta iken, son yıllarda skolyoz cerrahisinde de kullanımı artmaya başlamıştır.
İpli skolyoz cerrahisi, (VBT, vertebral body tethering) cerrahisi
Skolyoz cerrahisinde son zamanlardaki en önemli gelişmelerden birisi “skolyoz anterior düzeltme cerrahisi”, diğer adıyla “ipli skolyoz cerrahisi” (VBT, vertebral body tethering) dir. Bu yöntem hem minimal invazif, hem de dinamik bir yöntemidir; yani omurga ameliyattan sonra da hareketli kalır. Omurga doğal şeklinde büyümeye devam eder.
Mümkün olduğu kadar küçük insizyonlarla torakal (sırt) yada lomber (bel) omurgalarının gövdelerine implantlar (vida) yerleştirilir. Daha sonra implantları birbirine bağlayacak ip (kord) kablo yerleştirilir. Bu kablo her omurun üstünde gerildikçe omurga eğriliğinde düzelme olduğu görülür.
Bu tekniğin olası komplikasyonları arasında pnömotoraks, büyük damar kanamaları, enfeksiyon, vida çıkması, anestezi problemleri, vida çıkması, kırılması, gevşemesi ve bnörolojik komplikasyonlar bildirilmiştir. Yeni geliştirilmiş bir yöntem olduğu için etkinliği ve güvenliği ile ilgili uzun süreli sonuçlar henüz yoktur.
Büyüyen (groving) rod cerrahisi
Manyetik olarak control edilen büyüyen rod (MCGR, Magnetically-controlled Growing Rods) yönteminde ilk cerrahide vidalar ve büyüyen rod yerleştirilir. Daha sonra takiplerde vücudun dışından, manyetik control edici ile büyüyen rod uzatılır. Böylece başlangıçtaki ameliyatta yerleştirilmiş olan rod uzayarak omurga eğrşiliğinin azalmasına, bu arada omurganın uzamasına olanak sağlar. Çocuk tyeterli büyüklüğe eriştiğinde füzyon ameliyatı yapılabilir.
Bazı araştırmalar bu yöntemin çok etkili olduğunu gösterse de, bu yöntemin önemli ölçüde yetersizliğini gösteren yayınlar da vardır. Bu yöntemin komplikasyonlarından vida gevşemesi, rodun istenilen kadar uzamaması, metal kırılması, enfeksiyon ve skolyozu yeterince düzzeltememesi sayılabilir.
Torakoskopik omurga cerrahisi
Video yardıml torakoskopik cerrahi (VATS, Video Assisted Thoracoscopic Surgery), göğüs kafesine minimal invazif bir yaklaşım ile girilmesini sağlayan bir yaklaşımdır. Küçük bir kesi ile torakal (sırt) omurgasına güvenle ulaşılabilir ve birçok cerrahi yapılabilir. Burada kullanılan torakoskop, video sistemleri ve yüksek çözünürlü kameraları ile cerraha çok detaylı bir anatomik görüş sağlar. Omurga gövdelerine vidalar yerleştirilebilir, ağır skolyotik eğrilikler gevşetilebilir, ipli sistemler ile (VBT, vertebral body tethering) hareketli implantlar yerleştirilebilir ya da rijit sistemler ile füzyon yapılabilir. Bu minimal invazif cerrahi yöntemin açık cerrahiye göre daha az ağrıya neden olması, kısa hastane kalışı, hızlı iyileşme ve akciğer fonksiyonlarını daha az etkileme gibi önemli avantajları vardır.
Diğer Tedaviler

Ortopedik Tedaviler
Ortopedik Tedaviler

Ortopedi ve Travmatoloji, kas ve iskelet sistemi hastalıkları, travma yaralanmaları, el, omuz, dirsek, diz, kalça gibi eklem rahatsızlıklarının tanı ve tedavilerini gerçekleştirir. Ortopedi ve travmatolojinin, artroplasti cerrahisi (eklem protezleri), spor travmatolojisi (yaralanmaları), çocuk ortopedi ve travmatolojisi, el cerrahisi ve mikrocerrahi, diz cerrahisi ve artroskopik cerrahisi, omuz ve dirsek cerrahisi, ortopedik onkoloji, ayak ve ayak bileği cerrahisi ve kemik iltihapları tedavisi gibi alt dalları vardır.
Ortopedi ve travmatoloji hangi hastaliklara bakar?
- Doğumsal kalça çıkıkları
- Bacaklardaki eşitsizlikler
- Menisküs yaralanmaları
- Eklem bağlarındaki ezilme ve burkulmalar
- Sinir sıkışmaları
- Tetik parmak
- Tenisçi dirseği
- Eklem kireçlenmeleri
- Topuk dikeni
- Kıkırdak yaralanmaları
- Lif kopmaları
- Kemik kırıkları
- Kemik iltihapları
- Farklı eklemlerdeki çıkıklar
- Eklem ağrıları
- Sporcu yaralanmaları ve sağlığı
Ürolojik Tedaviler
Nörojen Mesane ve Mesane Pili Tedavisi
Nörojen mesane, beyin, omurilik veya sinir sistemini etkileyen hastalıkların, mesaneyi de etkilemesi ile idrarın depolanması, idrarın boşaltılması veya her ikisinin de bozulmasına yol açan bir durumdur. Hastalarda idrar kaçırma, idrar yapamama, idrarı tam boşaltamama, idrarı hissetmeme, gece kaçırma, yetiştiremeden kaçırma, farkında olmadan kaçırma, geç dönemde veya tedavi edilmezse enfeksiyon, böbrek iltihabı, taş, böbrek yetmezliği gibi yakınım ve sorunlara yol açabilir.
Nörojen mesanenin tedavisinde çeşitli ilaçlar, pek çok cerrahi metod kullanılmaktadır. Uygun hastalar da mesane pili tedavisi ile çok fayda görürler. Beyin, omurilik ve sinir hastalıklarına bağlı oluşan mesane bozukluklarında mesane pilinin başarısı kişiden kişiye değişir. Hastalığın başlangıç zamanı, hastadaki sinir hasarının boyutu, hasta yaşı tedavi başarısını etkileyebilir. O nedenle, beyin ve sinir hastalıklarına hastalarda önce mesane pili test aşaması uygulanır ve en geç bir ayda düzelme olursa kalıcı pil takılır.
Dermatolojik Tedaviler
Ameliyat Sonrası İz Tedavisi
Omurga ameliyatı sonrasında iz kalır mı?
Omurga ameliyatları genellikle sırtın ortasında yukarıdan aşağıya düz bir çizgi şeklinde bir cilt kesisinden yapılır. Bu kesinin uzunluğu hastanın sorunu olduğu bölge ile ilgilidir. Bunu doktorunuz ile konuşabilirsiniz. Ameliyat sonunda iz kalmasını önlemek için cilt estetik dikişlerle kapatılmakta ve genellikle önemsenmeyecek bir iz kalmaktadır. Ancak yara iyileşmesinde yaş, hastanın kilosu, deri yapısı gibi pek çok faktör rol alabilir. Bu nedenle ameliyat sonrasında kötü yara iyileşmesini önlemek amacıyla bazı kremlerin kullanılması ve güneşten korunma gibi önlemler önerilmektedir.
Beyin ameliyatı sonrası iz kalır mı?
Beyin ameliyatı öncesinde saçlar kısmen traş edilmekte ve bir cilt kesisinden ameliyat yapılmaktadır. Bu kesinin yeri ve büyüklüğü hastanın sorunu ile ilgili olup tamamen kişiye özeldir. Ameliyat sonunda saçlı deri iz kalmasını en aza indirebilmek için estetik dikişlerle kapatılır. Yine de bu bölgede çizgi şeklinde bir iz kalabilir. Saçlı deride olan izler saçların uzaması ile genellikle belli bile olmaz.
Ortopedi ameliyatı sonrası iz kalır mı?
Ortopedi ameliyatındaki kesinin yeri ve büyüklüğü ameliyat planı ile ilgili olup tamamen kişiye özeldir. Genellikle çizgi şeklinde bir iz kalması beklenir.
Ameliyat sonrası iz tedavisi yapılabilir mi?
Pek çok nedenle deride oluşan izler gibi ameliyat izleri de tedavi edilebilmekte ve daha az belirgin hale getirilebilmektedir. Ameliyat sonrası kontrollerinizde gerekli olursa, iz tedavisi için ekibimiz tarafından dermatolojik destek sağlanmaktadır.
